Stemmingsstoornissen
Unipolaire depressieve stoornis
Bipolaire stoornis (manisch- depressieve ziekte)
Heel veel discussies over het onderscheid. Manisch depressieve beschreven door Kraeplin.
Sommigen zeggen het is een groep en anderen zeggen het zijn meerdere groepen, nog
anderen zeggen dat je het moet opscheiden naar de mate. Hier behouden we het op de
klassieke indeling. Het grootste deel over depressie omdat dit meer voorkomt dan bipolair.
1. UNIPOLAIRE DEPRESSIE
Kliniek
Differentiële diagnose
Etiologie
Behandeling
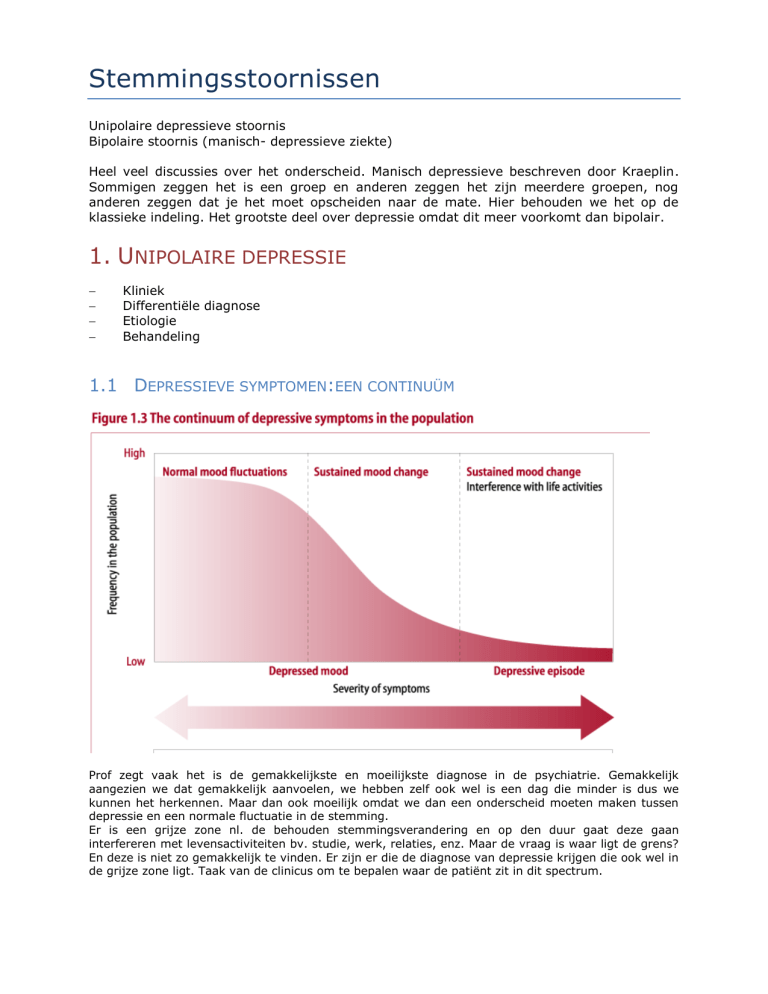
1.1 DEPRESSIEVE SYMPTOMEN:EEN CONTINUÜM
Prof zegt vaak het is de gemakkelijkste en moeilijkste diagnose in de psychiatrie. Gemakkelijk
aangezien we dat gemakkelijk aanvoelen, we hebben zelf ook wel is een dag die minder is dus we
kunnen het herkennen. Maar dan ook moeilijk omdat we dan een onderscheid moeten maken tussen
depressie en een normale fluctuatie in de stemming.
Er is een grijze zone nl. de behouden stemmingsverandering en op den duur gaat deze gaan
interfereren met levensactiviteiten bv. studie, werk, relaties, enz. Maar de vraag is waar ligt de grens?
En deze is niet zo gemakkelijk te vinden. Er zijn er die de diagnose van depressie krijgen die ook wel in
de grijze zone ligt. Taak van de clinicus om te bepalen waar de patiënt zit in dit spectrum.
1.2 MAJEURE DEPRESSIE: KLINIEK
DSM-IV criteria
1 van 2 kernsymptomen: gaan over het emotionele
Depressieve stemming: low of down
Verminderd vermogen tot genieten (anhedonie): prof vindt dit sterker
Niet hetzelfde: je kan je in het algemeen een beetje down voelen maar nog wel
uitkijken en plezier hebben. Als het vermogen van genieten weg is dan is dit een
groot teken!
Eén van de twee moet aanwezig voor de DSM, anders is er geen sprake van
5 of meer van de volgende symptomen
Gewichtsverlies of gewichtstoename
Insomnie of hypersomnie: te weinig of te veel
Psychomotore agitatie (bv. trillen) of retardatie(vertraging)
Energieverlies
Gevoelens van waardeloosheid / schuld
Geheugen- of concentratiestoornis
Terugkerende gedachten aan dood / suïcide
Symptomen zijn twee weken of meer (bijna) voortdurend aanwezig
Symptomen zijn hinderlijk voor het functioneren op sociaal, relationeel, professioneel
vlak
Symptomen zijn niet toe te schrijven aan lichamelijke ziekte, inname van drugs, ..
Symptomen zijn niet terug te brengen tot een normale rouwreactie: discussie over wat is
dan een normale rouwreactie? (zie differentiële diagnose)
Belangrijk: 3 clusters!
EMOTIONELE SYMPTOMEN BIJ DEPRESSIE
stemmingsdaling
niet kunnen genieten: heel belangrijk! Als dit er nog is, grote tegenindicatie
angst
(pervasieve) prikkelbaarheid bv. onredelijk reageren,
emotionele labiliteit bv. beginnen huilen omwille van dingen waarvoor die persoon
normaal niet zou huilen
COGNITIEVE SYMPTOMEN BIJ DEPRESSIE
aandacht, concentratie, geheugen: veel depressieve mensen gaan zeggen ‘mijn
geheugen is niet goed, ik niet goed onthouden’ meer te maken met concentratie
omdat hun aandacht niet gericht is omdat ze te veel piekeren. Zeker bij ouderen is het
moeilijk om te zien of het depressie of begin van Alzheimer is.
“cognitieve distorties” (vervormingen), gevoelens van schuld, waardeloosheid
Alles negatief bekijken, zichzelf de schuld geven, overdreven bezig zijn met allerlei
zaken die slecht zijn verlopen
Rampzalige vooruitzichten
Negatieve inhouden
Bv. Man die zegt dat het slecht gaat op het werk, dat hij dan zijn werk gaat
verliezen, dat hij kinderen heeft die studeren en dan zouden moeten stoppen en dan
is hun leven verpest, enz.
Vertekening in het denken van de persoon vaak leidt dit tot suïcide
psychose: armoede, schuld, nihilistisch
Syndroom van Cotard: nihilistische gedachten/wanen rond het lichaam ‘Eigenlijk
ben ik al dood’, ‘Ik heb geen darmen meer dus ik heb geen spijsvertering meer’, ‘Ik
heb geen hart meer’ (Psychose bij depressie! Wanen zijn stemmingscongruent:
wanen die aansluiten bij de stemming en die aansluiten bij thema’s als verlies,
schuld, dood, enz.)
Bij ouderen kan dit ook doorgaan tot iets psychotisch bv. ik ga mijn werk verliezen
en ik ga bankroet gaan en we gaan moeten gaan bedelen, de partner gaat er tegen
in en zegt dat zelfs als die zijn job verliest ze nog genoeg middelen hebben. Maar
persoon wil dit niet geloven.
Suïcidale gedachten, plannen: ze zien niets positiefs meer, gezien als de enige oplossing
voor zichzelf en zijn omgeving bv. want dan heeft mijn vrouw geen depressieve partner
meer en kan ze iemand anders zoeken
Tunnelvisie : beperking binnen het denken
LICHAMELIJK SYMPTOMEN BIJ DEPRESSIE
Slaapstoornissen: meer klassieke stoornis in het slapen is het doorslapen. dus ze kunnen
vaak wel inslapen maar niet doorslapen. Ze worden wakker en kunnen dan niet verder
slapen en zijn angstig.
Gekoppeld aan depressieve dagschommeling: zich heel slecht voelen na het moeilijk
doorslapen maar dan tegen het einde van de dag gaat het beter en dan hoop voor
de volgende dag maar de volgende dag weer hetzelfde. Vaak zo dat het tegen de
avond beter gaat.
Eetstoornissen: minder eten, ‘het smaakt me niet meer’
Energieverlies, moeheid
Seksuele disfunctie: zin valt weg maar ook lichamelijke problemen bv. erectieproblemen,
disorgasme, enz.
Vage somatische klachten: pijn, digestie, ademhaling, … : vaak aanmelding van vage
lichamelijke klachten en algemeen gevoel van ziek te zijn. Onderzoeken bij de dokter en
dan komt daar vaak niet veel uit.
Depressieve dagschommeling
Atypische depressie: meer slapen en meer eten
Symptomen uit deze drie clusters zien en deze belemmeren het functioneren dan kan je al
wel gaan zeggen dat het wellicht depressie is.
1.3 DIFFERENTIËLE DIAGNOSE
1)
2)
3)
4)
Verdriet / aanpassing
Persoonlijkheidsstoornissen / dysthymie
Dementie
Alcoholabusus
1) VERDRIET / AANPASSING
Deel van het leven
Uitlokkende factor in overeenstemming: zich afvragen of dit in overeenstemming is met
de stressor of de prikkel van verdriet. Bij jezelf nagaan of jij je ook zo zou voelen als dit
jou overkomen zou zijn (subjectief maar wel nuttig). Is de reactie bv. niet eten, niet
slapen, verdriet hebben, enz. in overeenstemming met bv. het einde van een relatie?
Dan ben je eigenlijk al bezig met wat therapie: je gaat beginnen praten over betekenis
bv. waarom is die relatie zo belangrijk voor die persoon?
Nog gevoelig voor omstandigheden, nog reactief bv. vrienden nemen je mee naar de zee
en je zou je vrolijk moeten voelen want iedereen is daar blij en de vrienden doen iets
voor je maar je voelt het gewoon niet.
Kan / mag worden getroost
Minder laag zelfwaardegevoel / schuldgevoel: het gevoel dat er iets mis met zijn of haar
persoon (kom je niet zo tegen bij gewoon verdriet) bv. man die s’ nachts overleden is en
vrouw wordt wakker de volgende dag naast haar dode man. De man had de avond
daarvoor gezegd dat hij zich niet goed voelde en misschien morgen naar de dokter ging.
Ze had gezegd dat hij een aspirine moest nemen en ze voelt zich schuldig dat ze niet had
ingegrepen. Ze voelt zich hier schuldig over maar dit is vrij logisch. Mensen die zich
echter over alles schuldig voelen zoals wat er 20 jaar geleden is gebeurd, dit kan een
teken zijn.
Minder hopeloosheid / gevoel van tijdelijkheid: dat gevoel van tijdelijkheid maar ik
geraak er wel uit, dat zie je minder bij depressie
Men ziet evolutie in fases: evolutie in fases teruggevonden bij rouw en verdriet maar niet
bij depressie
Verdriet / rouw verloopt in fases
2) DEPRESSIE VERSUS DYSTHYMIE EN PERSOONLIJKHEIDSSTOORNISSEN
Dysthymie en persoonlijkheidsstoornissen:
Dysthymie: langdurige syndromen (twee jaar) waarin mensen zich niet goed
voelen, zo wel even een beetje goed maar algemeen een laag gevoel met
fluctuaties en milde depressieve symptomen
Opletten! Oppassen met diagnose van persoonlijkheidsstoornis te stellen binnen
een depressie! Bv. persoon is sterk afhankelijk en aanklampend goed gaan
bevragen hoe lang dit al bezig is. Stel bv. maar 3 maanden en alles oké tot 40
jaar. Dan is dit wellicht geen persoonlijkheidsstoornis want dit start vaak in de
adolescentie. goed de geschiedenis bevragen!
Vaak via vragenlijsten over persoonlijkheid: goed opletten bij mensen met een
depressie, dit wordt pseudo-wetenschappelijk om dit aan dit soort mensen te
geven omdat zij zichzelf moeten beoordelen en dit een vertekend beeld zal geven
Symptomen vaak minder uitgesproken
Vaak al langer bezig en minder goed afgelijnd
Symptomen vaker fluctuerend van aard
CAVE:
Bij depressieve patiënten is het zeer moeilijk de (premorbide) persoonlijkheid in te
schatten
3) DEPRESSIE VERSUS DEMENTIE
DD moeilijk bij ouderen
Ernstige cognitieve stoornissen niet ongewoon bij zware depressies
Stemmingsschommelingen, apathie, lusteloosheid, interesseverlies,
prikkelbaarheid, angst,… kunnen ook kaderen in een beginnend dementieel
syndroom
Symptomen kunnen erg op elkaar lijken
DD depressie – dementie
Helpend om diagnose te stellen
Mensen met dementie blijven vaak wel sociaal contact zoeken. Vaak gaat iemand met
depressie het niet zeggen dat ze zich zo slecht voelen maar ze gaan dit eerder tonen in hun
gedrag (gelijkaardig aan kinderen). Vaak dat zich ’s morgens niet goed voelen bij depressie
terwijl bij dementie de personen onrustig worden als het donker wordt. Bij Mini Mental State
kan het zijn dat een depressief persoon ook slecht scoort omdat die zich weinig inspant. Dus
belang van observatie. Vaak zo dat bij dementie ze enthousiast mee doen maar de bal
misslaan. Bij depressie is het eerder allemaal te veel, zijn ze apathisch en vinden ze het te
veel moeite.
4) DEPRESSIE VERSUS ALCOHOLABUSUS
Soms moeilijke DD omdat veel patiënten niet openlijk over abusus praten, maar vage
klachten brengen
Moe, geen energie, weinig eetlust, slaapstoornissen, weinig initiatief, somber over de
toekomst…
Vaak vicieuze cirkel
Behandeling voor depressie (farmaco-, psycho-) zal niet helpen als cliënt zwaar blijft
drinken
Soms kan alcoholmisbruik (vnl. bij jongeren) een depressie maskeren.
Vraag bij depressieve cliënt altijd naar middelengebruik
1.4 ETIOLOGIE
Depressie in de publieke opinie
71%
65%
45%
43%
10%
«
«
«
«
«
Te wijten aan emotionele zwakheid »
Komt door een slechte jeugd »
Het is de fout van het slachtoffer: je moet je er overheen zetten »
Een ongeneeslijke ziekte »
Heeft een biologische basis in de hersenen »
Belangrijk om na te gaan hoe de patiënt zelf kijkt naar depressie.
WAAROM WORDEN MENSEN DEPRESSIEF
Stress
Stressgevoeligheid
Persoonlijkheid
Vroeg trauma en “prenatale stress”
Genetica
Depressie en stress
Acute stress
Verlieservaring
Rouw bv. een kind moeten afgeven. Als een kind sterft aan een ongeluk of een
ziekte. Als een kind sterft door suïcide dan roept dit veel vragen op en dan gaan ze
zich vaak schuldig voelen. Mensen gaan dit persoonlijk opnemen want dit raakt hen
als ouder of ze het wel goed gedaan hebben.
Job verlies
“humiliation”: bv. stel dat je je job verliest omdat Ford Genk sluit dan is dit erg
maar dit is objectief want iedereen verliest zijn job want de fabriek sluit. Terwijl als
je wordt ontslagen omdat de baas vindt dat je je job niet goed doet dan is er
wellicht een gevoel van falen.
Een eerste depressie wordt meestal voorafgegaan door een acute stressor, een volgende
depressie minder: “kindling”
Chronische stress
“overladen”: job, kinderen, familie, sociale verplichtingen, … bv. de relatie gaat niet
goed, drukke job, kind met ADHD, aan het verbouwen, zieke schoonvader dus daar voor
zorgen, enz. Maar niet echt
Onopgeloste levensmoeilijkheden
ambivalentie
“entrapment”: vastgezeten, bv. ik kan het niet vinden met mijn baas maar ik moet
ook geld verdienen dus ik zit vast. Vast blijven zitten in aversieve situaties. Bv. mijn
man slaat mij maar ik kan er niet bij weggaan want het is wel een goede man en ik
kan hem redden.
Ambivalente stress…
Geconditioneerd om te saliveren bij cirkel want eten komt. Bij ellips geconditioneerd om een
schok te verwachten. Die hond was echter wel oké en had niet echt veel problemen. Op den
duur begon Pavlov de cirkel te vervormen tot een ellips tot de hond niet meer wist wat er
ging gaan gebeuren en dan begonnen de problemen met eten en slapen. Ambivalent want
ze wisten niet wat ze konden verwachten.
Een ambetante partner hebben is niet zo erg zolang je weet waarom en je het kan gaan
voorspellen.
Stressgevoeligheid: persoonlijkheid
Persoonlijkheidsstructuur kan kwetsbaarheid verhogen:
Perfectionisme: De lat continu zeer hoog leggen voor zichzelf
Neuroticisme: gebeurtenissen worden zeer gemakkelijk als stresserend ervaren,
meer kans om depressief te reageren
…
Stressgevoeligheid: trauma
Veel gegevens over verband tussen fysiek/seksueel misbruik en hogere kans op
recurrerende depressies op volwassen leeftijd
Voor een deel ook biologisch te verklaren (verstoring van biologische stress-systemen)
Al dan niet gemedieerd door persoonlijkheidsstoornis (vb. Borderline PS)
Risicofactor voor depressie, angststoornissen, persoonlijkheidsstoornissen, enz. grote
invloed op diverse zaken (wellicht te maken met verhoogde reactie op stress)
Stress, de HPA-as en depressie
Depressieve patiënten vertonen een hogere cortisolsecretie in
cerebrospinaal vocht en urine (1, 2)
Depressieve patiënten hebben een verhoogd CRH in de locus
coeruleus en de raphe nuclei (3)
Negatieve feedback is verminderd bij depressieve patiënten
(DST, Dex-CRH test) (4)
1. Sachar EJ et al. Arch Gen Psychiatry 1970; 23: 289-98; 2. Gold PW et al.
Biol Psychiatry 2002; 52: 381-5; 3. Austin MC et al. Mol Psychiatry 2003;
8: 324-32.; 4. Zobel AW et al . Am J Psychiatry 1999: 156: 949-51.
Evidentie dat mensen
factor vrijlaten in de
systeem. Niet bij alle
minder goed in slagen
met depressie te veel cortisol aanmaken omdat ze te veel releasing
hypothalamus. Het idee is dat er iets misloopt met het feedback
depressieven. Vaak bij ernstige waar er vertraging bv. is. Ze gaan er
om dit af te remmen. Overactieve HPA-as.
Depressie en genetica
Risico op een stemmingsstoornissen is gestegen bij eerstegraads verwanten van mensen
met een stemmingsstoornis
Majeure depressie: OR = 3
Bipolaire stoornis:
OR = 7
Sullivan et al. (2000) Am J Psychiatry 157:1552-62
Depressie is een matig genetische aandoening. Als het over depressie gaat 3 keer meer kans
op deze ziekte bij eerstegraads verwanten en 7 keer zoveel kans bij bipolaire.
Genen voor neuroticisme, angst en depressie
Hettema JM et al. A population-based twin study of the relationship between neuroticism
and internalizing disorders. Am J Psychiatry 163: 857-64, 2006.
Er is geen enkel gen dat codeert voor depressie. Bij A1 gen heb je wel een echt grote kans
op neuroticisme. A1 en A2 dragen wel bij aan de kans op depressie.
Brede genetische aanleg voor angst.
Het Serotonine Transporter Gen Promotor Polymorfisme (5HTTLPR)
“Korte vorm” leidt tot verminderde expressie van het gen and 5-HT reuptake
5-HTTLPR en Neuroticisme
NEO-PI-R = Neuroticism, Extraversion, Openness-Personality Inventory-Revised. Lesch et al.
Science. 1996;274:1527.
5-HTTLPR, Levensgebeurtenissen en Majeure Depressie
Caspi et al. Science. 2003; 301:386.
Prospectieve cohort studie van 1037 individuen opgevolgd gedurende meer dan 25 y
Serotonine codeert voor serotoninetransporter eiwit, dit eiwit is het targeteiwit van
antidepressiva
Als er genoeg stressvolle life events zijn dan zal dit sneller tot depressie leiden bij
mensen met s/s
5-HTT, stress en depressie
Karch et al., Arch Gen Psychiatry 68: 444-454 (2011)
Meta-analyse die
individuen
54/56 gepubliceerde studies samenvat, met meer dan 40,000
Bevestigt dat het “s allel” geassocieerd is met een verhoogd risico om depressie te
ontwikkelen onder invloed van verschillende soorten stress (P=.00002)
misbruik op kinderleeftijd (P = .00007): bij een kind dat misbruikt is geweest en dit
s allel heeft grote kans op depressie
specifieke medische problemen (P=.0004)
stresserende levensgebeurtenissen
(P=.03)
1.5 BEHANDELING VAN DEPRESSIE
1) Psycho-educatie
2) Farmacotherapie
3) Psychotherapie
1) PSYCHO-EDUCATIE BIJ DEPRESSIE
Dat moet iedereen doen die te maken heeft met een depressieve patiënt: de dokter, de
verpleegster, de psycholoog, de psychiater, enz.
Bevestigen dat als iemand die bij jou komt en zich down voelt, dat dit gaat om depressie
Vrouwen meer (1/5 of ¼ voor vrouwen): waarom? Niet zo duidelijk. Idee dat vrouwen
meer zouden moeten combineren maar begint al vroeg. Vrouwen zijn kwetsbaarder voor
internaliserende stoornissen en mannen meer gevoelig voor externaliserende
stoornissen.
Psycho-educatie rond depressie
Betrekken van de omgeving: de familie en vrienden begrijpen het vaak niet goed dus
uitleggen. Sommigen zijn ondersteunend, anderen niet.
Verkennen van oorzaken
Voorzichtig mee zijn dat ze niet te negatief over alles beginnen te gaan vertellen bv.
slechte relatie, slechte job, enz.
Chronische
stress,
acute
stress,
persoonlijkheidsfactoren,
familiale
kwetsbaarheid
Stress – reductie bv. stoppen met werken, enz. Omgeving reageert dan ‘ja maar dat kan
toch niet goed zijn, zo de hele dag op de zetel liggen!’ wat doet die persoon dan? Als
die dan enkel ligt te piekeren dan is dat niet goed, als ze dan naar tv kijken en
ontspannen dan is het goed. Iets doen dat afleidt van het piekeren, niet per se werken of
kinderen met huiswerk helpen maar bv. in de tuin werken of is gaan wandelen.
Zo nodig uitleg rond psychofarmaca
Reductie van chronische stressoren is essentieel:
Mensen bewust maken van stressoren
Problemen aanpakken
Psychologische mechanismen bestrijden die mensen
onrealistische doelstellingen
Therapie moet realistische doelen naar voor schuiven
o Je hoeft geen andere persoon te worden!
doen
vasthouden
aan
2) BEHANDELING MET PSYCHOFARMACA
Bij psychose zeker aangewezen maar hier veel genuanceerder!
Wanneer is dit aangewezen?
Bij (matige tot) ernstige MDD (kijken naar symptomen!), met
Uitgesproken lichamelijke symptomen
Uitgesproken cognitieve distorties: alles gaat verkeerd lopen (medicatie vaak nuttig
om wat flexibiliteit in het denken te genereren zodat er wat ruimte komt voor de
therapeut om ermee te werken want ontzettend moeilijk om met iemand te werken
die alles toch negatief bekijkt)
Uitgesproken angst / agitatie
Hoog suïciderisico
Voorgeschiedenis van MDD die verbeterde met psychofarmaca
Ernstige familiale belasting
Bij milde tot matige MDD is farmacotherapie een optie maar niet steeds noodzakelijk
Hoe risico op suïcidaliteit evalueren ?
Graad van suïcidaliteit (van passieve doodswens tot actieve planning)
Altijd bevragen!
Oudere patiënt : veel suïcide bij oudere mannen, ook vaak harde middelen bv. schieten,
ophangen, voor de trein
Familiaal / sociaal geïsoleerde patiënt
Familiale antecedenten van suïcide : vaak een getrapt systeem, ze doen een poging,
dan even beter en dan terug een poging, enz.
Persoonlijke antecedenten van suïcidepogingen
Samen met middelengebruik een groot risico
Comorbide afhankelijkheid van alcohol
Idee: elke depressieve patiënt is suïcidaal tot tegendeel bewezen, je MOET dit bevragen
Bevragen van suïcidaliteit
Gebeurt via een graduele opbouw
1) Passieve doodswens
2) Actieve doodswens
3) Concrete suïcideplannen
4) Voorbereiding van de uitvoering
5) Controle/coping mechanismen
Vragen over hoe ze denken over de toekomst. Dan kan je zeggen ‘Ik hoor dat het wel
moeilijk gaat. Heb je soms het gevoel dat je er liever niet zou zijn.
passieve doodswens
‘Ik hoor dat je er wel mee bezig bent. Ben je er soms ook actief mee bezig?’
actieve doodswens
‘Ben je er nu nog mee bezig?’ Als die nee zegt dan heb je even wat ruimte maar elke keer
terug bevragen!
‘Hoe ver sta je daar al mee?’
concrete suïcideplannen
‘Nu voel ik me niet meer veilig om u te behandelen als ik geen garanties heb dat dit niet
gaat gebeuren.’ ‘Tot nu toe bent u er, gelukkig nog. Wat heeft er toe geleidt dat u hier nog
bent?’ bv. ik kan mijn kinderen dat niet aandoen partieel enkel gerust gesteld want dit
kan nog veranderen, dat ze denken dat hun kinderen beter af zijn zonder hen. Eventueel
vragen om in het ziekenhuis te worden opgenomen om veiligheid te garanderen.
Kan dat je als psycholoog of huisarts dan naar het ziekenhuis rijdt om zekerheid te hebben.
Neem verantwoordelijkheid: bevraag het en deel het met anderen (ziekenhuis, dokter, enz)
en familie maar leg de verantwoordelijkheid niet bij de familie!
Je kan een non-suïcide contract aangaan: zolang je in therapie bent, geen suïcide plegen.
Maar dit neemt niet alles weg want je blijft verantwoordelijk maar het kan efficiënt zijn
binnen de therapeutische band.
Bv. ‘Ik wil u volgende week graag terug zien, hoe kan je mij garanderen dat ik je volgende
week terug zie?’
Je gaat dit wellicht wel meemaken dat er een patiënt suïcide pleegt. Je kan enkel maar je
best doen door het te bevragen en te proberen veilig te stellen.
Info bij het nemen van antidepressiva
Antidepressiva gaan de symptomen tegen, maar genezen niet: zijn symptoomverlichtend maar geneest het niet, vervangt ook de therapie niet!
Als de patiënt denkt dat het enkel te maken heeft met serotonine en dat een pilletje
helpt. Niet zo dat je door serotonine te verhogen de symptomen kunt bestrijden maar
een tekort aan serotonine is niet de oorzaak. Metafoor: het is niet omdat je een brand
met water kunt blussen, dat de oorzaak van de brand een tekort aan water was.
Eerste weken is er weinig effect te verwachten
Bijwerkingen ontstaan wel meteen
Antidepressiva zijn niet verslavend ( benzodiazepines: tolerantie opbouw)
Na herstel moeten antidepressiva nog een tijd worden doorgegeven: je moet dat wel een
halfjaar doornemen
Andere medicatie (vb. slaapmedicatie) is tijdelijk
Antidepressiva werken wel degelijk, maar niet bij iedereen
Gemiddeld effect van eerste antidepressivum
1/3e zegt dat de symptomen zijn
verdwenen, een ander derde zegt
dat er wel wat verlichting is maar
niet alles, en nog een derde dat
geen verschil voelt.
Antidepressiva inhiberen de heropname van
serotonine en/of noradrenaline in de
presynaptische cel.
Alle antidepressiva werken in op serotonine
maar
sommigen
ook
bijkomend
op
noradrenaline.
Antidepressiva blokkeren dat serotonine wordt opgenomen en dat er dus meer in de
synaptische spleet aanwezig blijven.
Serotonine heel primitief en het zit overal (in darmen, enz.) Nog geen idee waarom dit juist
werkt. Wel dempend effect op HPA-as, misschien dat het daarom werkt.
Selectieve Serotonine Reuptake Inhibitoren (SSRI)
(namen niet kennen)
Producten
Fluoxetine (Prozac®)
Sertraline (Serlain®)
Paroxetine (Seroxat®)
Citalopram (Cipramil®)
Fluvoxamine (Floxyfral®)
Escitalopram (Sipralexa®)
Alleen inhibitie van serotonine reuptake
Effectief
Relatief weinig neveneffecten:
o Nausea
o initiële agitatie/jitteriness: ambetante prikkelbaarheid, overgevoeligheid,
ongemakkelijk
o Seksuele disfunctie: in het begin niet zo erg want toch niet veel zin maar na een
tijd wel, daarom soms ook te vroeg stoppen
o Gewichtstoename
In initiële fase neemt dat vervelende toe. Idee geweest dat daardoor suïcide initieel
werd verhoogd maar is geen evidentie voor
Selectieve noradrenaline & serotonine reuptake inhibitoren
Producten: één werkt niet beter dan het andere, bij de ene werkt dat wel en bij de
andere het andere, niet geweten waarom
Venlafaxine (Efexor®)
Duloxetine (Cymbalta®)
Effectieve antidepressiva
Meer remissie in vergelijking met SSRIs?
Meer effect op pijn?
Bijwerkingen: agitatie, nachtelijk zweten, seksuele disfunctie,…
Depressie: farmacotherapie
Antidepressivum minstens 6 weken proberen
Geen verbetering: switch
Wel verbetering: minstens zes maanden verder behandelen anders heel hoog
risico op herval, na 6 maanden een vrij laag hervalrisico
Soms: jaren / levenslang blijven behandelen
o 3de depressie of meer
o Bejaarden
o Psychotische depressie
Sommige mensen durven niet goed stoppen, je kan aanbrengen dat het misschien een teken
is dat ze terug gezond zijn als ze stoppen. Op zich niet zo erg van lang doornemen.
Fases in de behandeling
Kupfer DJ. J Clin Psychiatry. 1991;52(suppl 5):28
Partiële respons is onvoldoende!
Judd LL, et al. Arch Gen Psychiatry. 1998;55:694-700
Toont aan dat het belangrijk is om door te behandelen. Als er nog veel residuele symptomen
zijn dan grote kans op herval.
3) PSYCHOLOGISCHE INTERVENTIES BIJ DEPRESSIE
Volgens prof altijd aangewezen en gezien als de kernbehandeling.
Bij matig-ernstige depressie: Naast de farmacotherapie bijna altijd ook psychotherapie
aangewezen
Bij milde-matige depressie: Psychotherapie vaak als enige behandeling
Psychotherapie in veel studies even effectief als medicatie; Effect zou langer behouden
blijven na het stopzetten van de behandeling
Modellen zijn niet exhaustief. Allemaal goede data: systeem, cliënt, gedrag, enz.
Cognitieve therapie bij depressie
Cognitieve model van Beck bij depressie:
Activering van automatische cognitieve schemata
Cognitieve triade: Negatieve cognities over:
Zichzelf bv. schuld
de wereld bv. gevaarlijk
de toekomst bv. geen hoop
Negatieve cognities leiden tot disfunctionele attitudes en tot depressieve gevoelens (bij
kwetsbare individuen)
Kern zijn de negatieve cognities en daaruit ontstaan secundair de negatieve gevoelens
Denkfouten bij depressieve patiënten:
Selectieve abstractie: enkel het negatieve zien
Overgeneralisatie bv. ik heb een slecht examen gedaan en ik heb alle examens slecht
gedaan en ik ga een slechte psycholoog zijn
Personalisatie: alles heeft met mij te maken bv. spanningen in het gezin komen allemaal
door mij
Dichotoom denken: alles heel zwart-wit zien
ingangspoorten om te gaan zien waar ze die denkfouten maken
Therapie richt zich op het veranderen van de depressogene cognities, via registreren,
uitdagen, formuleren van alternatieven, …
Werkt niet zo goed wanneer de negatieve cognities te uitgesproken zijn!
Globaal wel effectief, met name ook voor terugvalpreventie
Als ze het herkennen dat ze dat doen dat negatieve denken dan haalt dat het ‘gif’ eruit,
ze weten dat ze terug negatief aan het denken zijn
Mindfulness based cognitive therapy (MBCT)
Oorspronkelijk ontwikkeld door Jon Kabat-Zinn voor onbehandelbare pijnpatiënten
Mengeling van cognitieve technieken en Oosterse aandachtsoefeningen (meditatie)
Werkzaam ter preventie van nieuwe depressieve episodes: geen echte behandeling maar
meer preventief, als echte behandeling werk dit niet zo goed als ze depressief zijn
Acht sessies, met intensieve training tussendoor
Gedragstherapie bij depressie
Onderliggende theorie: depressieve symptomen
bekrachtiging van constructief en plezierig gedrag
vloeien
voort
uit
tekort
aan
Therapie stimuleert het ontwikkelen van activiteiten met een hoog potentieel aan
positieve bekrachtiging
In kaart brengen van activiteitenniveau, geleidelijk toevoegen van nieuwe (prettige,
sociale) activiteiten, registratieopdrachten, …
Werkt best bij mensen die niet al te depressief zijn, in staat zijn tot minimale activiteit
Effectiviteit even goed als die van cognitieve therapie
Vaak wordt geïntegreerde CGT toegepast (vb. 8 sessies CT + 8 sessies GT, of
dooreenlopend)
Werkt goed als mensen daar enigszins voor openstaan en wat cognitieve flexibiliteit
hebben
Interpersoonlijke therapie (IPT) bij depressie
Idee: depressie heeft een functie nl. terugtrekken uit relaties, dit omdat ze zijn
vastgelopen in relaties
Stamt uit het psychoanalytische denkkader, maar is ook nauw verwant met cognitieve
therapie
Theorie: Depressie ontstaat vaak door het vastlopen van relaties, bijvoorbeeld met
ouders, partner, kinderen, …
IPT onderzoekt de manier waarop de actuele relaties en de sociale context bijdragen aan
het ontstaan of het blijven duren van de depressie
Vier grote aandachtsgebieden
Gecompliceerde rouw
Rolverandering : verandering van levensfase, bijvoorbeeld kinderen krijgen, op
pensioen gaan, die aanpassing vergt. Komt vaak voor bij een overgang waar ze zich
niet goed bij voelen. Ze zien zich niet in die bepaalde situatie stappen en worden
dan depressief.
Interpersoonlijk conflict: problemen in relaties (vaak partnerrelatie) waarbij beide
partijen verschillende verwachtingen hebben
Interpersoonlijk tekort: fundamentele tekorten in iemands vaardigheid om sociale
relaties op te bouwen (sluit wat aan bij persoonlijkheidsproblematiek want als er
vaak kwetsbaarheid is nagaan of dit aanwezig is)
Effectiviteit van IPT bij depressie is vergelijkbaar met die van CGT: dodo bird effect,
alles werkt en even goed maar belangrijk dat je er zelf in gelooft
2. BIPOLAIRE STOORNIS (MANISCH DEPRESSIEVE ZIEKTE)
Men maakt onderscheid tussen twee soorten bipolaire stoornis:
Bipolair I: Patiënt lijdt aan depressies en aan manische fases
Bipolair II: Patiënt lijdt aan depressies en aan hypomane fases
Moeilijk onderscheid tussen manie en hypomanie: grijze zone hypomanie minder
ernstig
Nog andere types maar dit zijn nuances
Deze twee zijn de enige die in de praktijk frequent worden gebruikt
2.1 MANISCHE FASE – KLINIEK
Emotionele symptomen
Stemmingsstijging, euforie: onaangename vrolijkheid, niet aanstekelijk, buiten
de context, niet aangepast
Prikkelbaarheid, agressie: snel omslaan van vrolijkheid naar dit, als je niet mee
gaat in de vrolijkheid dan kan dit hier snel naar omslaan, tot en met paranoïde
ideeën bv. ‘ik ben zo geweldig in mijn plannen dat ze mij niet begrijpen en me
iets willen aandoenen’
Cognitieve symptomen
Hypervigiliteit: alles opmerken, grote aandacht voor alles wat er gebeurt, die
mensen hebben het gevoel dat ze heel helder en scherp aan het nadenken
hebben maar als je daarna kijkt naar wat ze gedaan hebben dan is dit niets
Hypotenaciteit: aandacht niet kunnen bijhouden, springen van de ene prikkel
naar de ander
Ideeënvlucht
Wanen (meest frequent), hallucinaties: Grandiositeit, Paranoia bv. denken dat ze
reïncarnatie van Michael Jackson zijn
Op den duur kunnen ze naar hun gedachten beginnen handelen
De eufore waan kan omslaan in de paranoïde waan bv. ik heb zo geweldige
ideeën maar ze begrijpen me niet en denken dat ik gevaarlijk ben en de CIA is
aan het plannen om me te pakken te krijgen. Als je dan bezorgdheid uit dan zal
die denken dat je mee in het complot tegen hem zit.
Absoluut gebrek aan ziekteinzicht: als de manie echt doorgebroken is dan zien ze
echt niet dat ze manie hebben, het probleem ligt bij de ander, want de cliënt
heeft zich nog nooit zo fantastisch gevoeld en al de rest is tegen hem
Somatische symptomen
Slaapvermindering: waarom zouden ze slapen als ze zoveel plannen hebben?,
lijken ook niet moe te worden, blijven maar doorgaan
Stijging van eetlust en libido : soms ook overmatig drinken, eetbuien, het kan
niet op gevoel
Gedragssymptomen:
Decorumverlies: ongepast gedrag, elk gevoel voor sociale grenzen te verliezen,
mensen lastig vallen, ook op seksueel gebied, kan veel schade aanbrengen in
hun sociale omgeving
Agitatie
Financieel risicogedrag: heel veel geld uitgeven, alle plannen proberen te
verwezenlijken,
Seksueel risicogedrag
Echt wel urgentie : snel handelen want anders kan er veel schade op korte termijn optreden
MANIE VERSUS HYPOMANIE
Vooral een kwestie van ernst
Manie: medisch ingrijpen, medicatie, opname is nodig, vaak psychotisch
Hypomanie: Relatief weinig impact op het functioneren professioneel en sociaal, niet
psychotisch, medisch ingrijpen vaak minder noodzakelijk bv. veel praten maar geen
psychose dan kan je therapie laten verder lopen zonder onderbreking
Depressie in het kader van bipolaire stoornis
DEPRESSIE IN HET KADER VAN BIPOLAIRE STOORNIS
Judd LL et al. Arch Gen Psychiatry. 2002; 59;530-537.
Cliënt zal vnl. zeggen dat die veel last heeft gehad van de depressie.
DEPRESSIE: UNIPOLAIR VERSUS BIPOLAIR
Veel gelijkenissen depressie binnen unipolair en bipolair
Enkel manie komt zeer zelden voor
Belangrijk bevragen: of er ooit in het leven sprake geweest is van manische op
hypomanische periodes, meestal gaat dit wel gepaard met ziekenhuisopnames, soms
echter niet altijd duidelijk dus zeker bevragen van kenmerken!
verschil in
behandeling! Zowel therapeutisch als farmaceutisch
BIPOLAIRE STOORNIS: PREVALENTIE
BPI: 0.5 – 0.8% van de bevolking
BPII: wellicht zeker even frequent, waarschijnlijk ondergediagnosticeerd
Mannen = vrouwen
Alle culturen: ook Aziaten, Afrikanen, enz.
2.2 BIPOLAIRE STOORNIS: OORZAKEN
Genetica is de belangrijkste risicofactor !!!:
Heritabiliteit = 70 à 80%: vergelijkbaar met schizofrenie
Sterke genetische belasting
Anders dan bij depressie: daarin kan het wel een rol spelen maar minder zwaar dan
bij bipolair, bij unipolair 30% bipolair 70-80%
Sterk genetisch maar niet zo erfelijk: 10-30% bij het kind van een vader hiermee
Stressfactoren: anders dan bij unipolaire depressie want daar kan je begrijpen waarom
die stress tot die depressie heeft geleid, bij doorschieten in manie eerst wel wat stress
maar toch zeker een kwetsbaarheid (net zoals bij schizofrenie)
Medicatie: steroïden kunnen een manie uitlokken, voor mensen die gevoelig zijn, heel
veel discussie of antidepressiva een manische fase kunnen uitlokken: die van nu niet
maar de vroege tricyclische medicatie wellicht wel
Drugs: amfetamines
2.3 BEHANDELING
ACUTE MANIE
Urgentie toestand
Sederen
Klassieke antipsychotica: Haldol, Clopixol acutard: dempen manie: de cliënt wil dit
niet dus vaak opname
Atypische (nieuwere) antipsychotica + benzo’s
Familie zien, inlichten
Transfer naar ziekenhuis regelen
Als patiënt behandeling weigert: Gedwongen opname volgens de spoedprocedure
overwegen
LANGE TERMIJN BEHANDELING BIPOLAIRE STOORNIS: FARMACOTHERAPIE
Antidepressiva werkt veel minder goed bij bipolaire stoornis. Als dit niet werkt dan toch goed
nagaan of er niet iets werd gemist! Bv. meisje waarbij de antidepressiva niet hielpen dan
toch gaan bevragen, dan bleek dat ze ongeveer een jaar geleden een tijd (hypo)manisch
was, vader had wel wat depressieve perioden maar manisch niet zeker maar oom wel ooit
eens opgenomen geweest.
Stemmingsstabilizatoren:
Lithium:
Per toeval in de jaren ’50-60 ontdekt dat het stemmingsstabiliserend is: werkt ook bij
depressie maar vnl. werkzaam bij manie
Efficiënt in behandeling van manie en in preventie nieuwe manische episodes
Potentieel toxisch: neurologische symptomen, schildklieraantasting, nierfalen
Bloedspiegels moeten worden gevolgd
Schildklier- en nierfunctie moeten worden gevolgd
Eventueel tremors
Valproinezuur (Depakine):
Wellicht even effectief als Lithium
Nevenwerkingen: sedatie, tremor, thrombocytopenie
Carbamazepine (Tegretol)(minder belangrijk)
Wellicht minder efficiënt
Atypische antipsychotica: Olanzapine (Zyprexa), Quetiapine (Seroquel), Risperidone
(Risperdal), …
Krijgen nu een grotere rol
Effectief in preventie van manie
Eerste gegevens over effectiviteit bij behandeling en preventie van depressie bij
bipolaire stoornis
Artikel in Lancet: idee dat het een pathologie is van de ionkanalen binnen de hersenen
PSYCHO-EDUCATIE BIJ BIPOLAIRE PATIËNTEN
Begrijpen wat de ziekte inhoudt
Leren omgaan met eventuele beperkingen (hoewel veel minder dan bij schizofrenie)
Je kan een perfect normaal leven leiden maar er is een kwetsbaarheid en het kan terug
komen dus je moet jezelf beschermen o.a. medicatie innemen (meestal levenslang) en
opmerken van symptomen
Vaak gericht op de patiënt én op de familie
PSYCHOTHERAPIE
1) Verwerking: Patiënt leren omgaan met de beperkingen, met de schade die hij/zij
aangericht heeft in manische fase, met het sociale gezichtsverlies dat geleden is, …
Rouwverwerking: leren omgaan met wat ze kwijt zijn
2) Preventief: vroegtijdige symptoomdetectie: Effectiviteit werd herhaaldelijk aangetoond
Familie er bij betrekken maar delicaat evenwicht: dan kan het zijn dat ineens de
man of vrouw belt met het idee van symptomen bv. maar 6u geslapen de voorbije
twee nachten dit is niet per se een symptoom want kan ook deel zijn van even iets
druk gedurende een periode
3) Bipolaire depressie: cf. unipolaire depressie
twee eerste punten belangrijk bij de behandeling, het soort therapie op zich niet zo erg
belangrijk












