1. Voorwoord
De Stichting MS Research subsidieert wetenschappelijk onderzoek naar multiple sclerose.
Om u een goed idee te geven van de stand van dit wetenschappelijk onderzoek en de
verschillende gebieden waarop onderzoek plaatsvindt, hebben wij dit Wetenschapskatern
samengesteld. Het katern bestaat uit een algemene inleiding, waarin beschreven wordt op
welke gebieden onderzoek naar MS wordt gedaan en waarom. Deze algemene inleiding wordt
gevolgd door een beschrijving van de 46 projecten en programma’s die momenteel worden
uitgevoerd met door de Stichting MS Research verstrekte onderzoekssubsidies.
Er is getracht om de projecten zoveel mogelijk in algemeen gangbaar Nederlands te
beschrijven, zodat iedereen de essentie van de projecten kan begrijpen. Om deze reden is
bovendien een woordenlijst bijgevoegd. Daarnaast is er een lijst bijgevoegd met functies
binnen de wetenschap voor diegenen die graag meer zouden willen weten van de organisatie
van wetenschappelijk onderzoek.
1
Inhoudsopgave
1.
Voorwoord
pag.
2
2.
Onderzoek naar multiple sclerose: algemene inleiding
5
3.
MS-centra voor onderzoek
3.1 Inleiding
3.2 Het MS Centrum VUmc
3.3 ErasMS, Rotterdams MS-centrum voor patiëntenzorg en onderzoek
7
7
10
De Hersenbank en de Liquorbank voor MS
4.1 Inleiding
4.2 Nederlandse Hersenbank voor Multiple Sclerose
4.3 Liquorbank
12
12
13
4.
5.
6.
7.
Onderzoek naar ontwikkeling van nieuwe therapieën
5.1 Inleiding
5.2 Beenmergtransplantatie bij MS
5.3 Onderzoek naar elektrische stimulering van bij het heiligbeen gelegen
zenuwen voor behandeling van blaasproblemen bij MS-patiënten
Onderzoek naar omgevings- en erfelijke factoren
6.1 Inleiding
6.2 Onderzoek naar mogelijke omgevingsfactoren
6.2.1 De invloed van infecties door de virussen HHV-6 en EBV op
hersencellen
6.2.2 Het verband tussen klinische, immunologische en hormonale
gegevens tijdens de zwangerschap van MS-patiënten
6.2.3 Onderzoek naar de rol van vitamine D in MS
6.3 Onderzoek naar mogelijke erfelijke factoren
6.3.1 Onderzoek naar een mogelijke betrokkenheid van het MPO-gen bij
MS
6.3.2 Onderzoek in een grote groep verwante personen naar een gen dat
een rol speelt bij het bepalen van de gevoeligheid voor MS
6.3.3 Onderzoek naar erfelijke factoren bij het MS Centrum VUmc en het
ErasMS
Onderzoek van het immuunsysteem in MS
7.1 Inleiding
7.2 Onderzoek naar antilichamen
7.2.1 Inleiding
7.2.2 Bestudering van myelinespecifieke antilichamen geproduceerd door
B-cellen uit de hersenvloeistof van patiënten met MS
7.2.3 De rol van antilichamen en Fcγ-receptoren in multiple sclerose
7.2.4 De rol van de antilichaam-receptor FcR1 bij een MS-achtige ziekte
in muizen
7.2.5 Onderzoek naar een mogelijke rol van delen van antilichamen bij
MS
2
15
15
16
17
17
18
19
20
21
22
22
23
23
24
25
26
7.3 Onderzoek naar immuuncellen
7.3.1 Inleiding
7.3.2 Veranderingen in het afweersysteem tijdens opflakkeringen van MS
7.3.3 Bescherming tegen ziekte in een muismodel voor MS
7.3.4 De rol van perivasculaire macrofagen in ontstekingsprocessen in
de hersenen
7.3.5 Meting van het binnendringen van witte bloedcellen in de hersenen
met behulp van MRI
7.3.6 Onderzoek naar een mogelijke rol van lymfeklieren in de hals bij
MS
7.3.7 Onderzoek naar immuuncellen bij het MS Centrum VUmc
7.4 Onderzoek naar cytokinen en chemokinen
7.4.1 Inleiding
7.4.2 De rol van ontstekingsremmende cytokinen en groeifactoren in
het ziekteproces van MS
7.4.3 De regulatie van de productie van de bij het immuunsysteem
betrokken eiwitten MHC klasse I en klasse II, chemokinen en
chemokine receptoren in multiple sclerose
7.4.4 De productie en functie van de chemokine-receptor L-CCR/CRAM
in het ziekteproces van MS
7.4.5 De rol van de chemokine-receptor CXCR3 bij het ziekteproces van
een MS-achtige ziekte
7.5 Overig onderzoek naar het immuunsysteem
7.5.1 Inleiding
7.5.2 De rol van Toll-like receptoren in de ontstekingen bij MS
7.5.3 Onderzoek naar het immuunsysteem bij het ErasMS
8.
9.
Onderzoek naar de bloed-hersenbarrière
8.1 Inleiding
8.2 Het passeren van de bloed-hersenbarrière door monocyten: mechanisme
en effecten van hechting van monocyten aan hersenendotheelcellen
8.3 De rol van matrix metalloproteinases en hun natuurlijke remmers tijdens
het passeren van de bloed-hersenbarrière door witte bloedcellen in MS
8.4 De rol van de p75NTR receptor bij MS-laesievorming
8.5 De rol van p75NTR bij MS-gerelateerde ontstekingsprocessen
8.6 Veranderingen in de hersenbloedvaten tijdens vroege MS-laesievorming
8.7 De rol van het eiwit CD81 bij het passeren van de bloed-hersenbarrière door
witte bloedcellen
8.8 Onderzoek naar de bloed-hersenbarrière bij het MS Centrum VUmc
27
27
28
29
30
31
32
32
32
33
34
35
35
35
36
36
36
37
38
39
40
41
42
Onderzoek naar myelinevormende cellen en stoffen die deze cellen beïnvloeden
9.1 Inleiding
42
9.2 Karakterisering en beïnvloeding van myelinetransportroutes in
oligodendrocyten
43
9.3 Analyse van de redenen waarom oligodendrocyt-voorlopercellen en
gedemyeliniseerde oligodendrocyten niet deelnemen in de reparatie van
chronische MS-laesies en de ontwikkeling van remyelinisatie bevorderende
strategieën
44
9.4 Onderzoek naar de mogelijkheid om met speciale eiwitten de ontwikkeling
van myelinevormende cellen en de vorming van myeline te stimuleren
45
3
9.5 Karakterisering van het contact tussen zenuwvezels en myelinevormende
cellen; betekenis voor myelinisatie
9.6 Onderzoek naar de mogelijkheid om myelinevormende cellen specifiek te
beïnvloeden met behulp van de stof IGF-I
10.
11.
12.
Onderzoek naar verbetering van geleiding van zenuwvezels zonder myeline
10.1 Inleiding
10.2 Onderzoek naar blokkers van kaliumkanalen als mogelijke behandeling
van een MS-achtige ziekte in ratten
Onderzoek naar beschadiging van de zenuwvezels zelf
11.1 Inleiding
11.2 Normaal ogende witte stof in multiple sclerose: wat gebeurt er tussen de
laesies?
11.3 De rol van beschadiging van en reacties van het afweersysteem tegen
zenuwvezels in het ziekteproces van demyeliniserende ziekten
11.4 Onderzoek naar beschadigingen van de zenuwcellen zelf aan het Centrum
VUmc
Onderzoek naar het verloop van de ziekte
12.1 Inleiding
12.2 Voorspelling van verloop bij MS, gebaseerd op multivariantie-modellen van
MRI van hersenen en ruggenmerg en klinische gegevens
12.3 De invloed van ontstekingen op het functioneren van het stress-systeem in
MS
12.4 Mechanismen van verergering en invaliditeit bij multiple sclerose
12.5 Onderzoek naar mogelijke ziektemarkers in verschillende fasen en subtypen
van MS met behulp van cDNA-microarraytechnologie
12.6 Onderzoek naar het voorkomen van verschillende ziektemechanismen bij
MS
12.7 Onderzoek naar het verloop van MS bij het MS Centrum VUmc
46
47
48
48
49
49
50
51
51
51
52
53
54
55
56
13.
Onderzoek naar de oorzaak van vermindering van geheugen en denkprocessen bij
MS
13.1 Inleiding
56
13.2 Grijze stof bij multiple sclerose
56
14.
Onderzoek naar psychologische effecten van MS
14.1 Inleiding
14.2 Omgaan met multiple sclerose: evaluatie van een psychosociaal
zorgprogramma voor pas gediagnosticeerde MS-patiënten en hun partners
57
57
15.
Functies binnen de wetenschap
58
16.
Woordenlijst
60
4
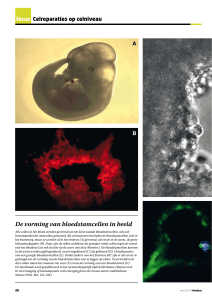
2. Onderzoek naar multiple sclerose: algemene inleiding
MS: een auto-immuunziekte
Hoewel nog niet duidelijk is hoe multiple sclerose precies ontstaat, is inmiddels wel bekend
dat multiple sclerose beschouwd moet worden als een auto-immuunziekte, een ziekte waarbij
het afweersysteem van het lichaam ontregeld is en behalve virussen en bacteriën ook
lichaamseigen weefsel aanvalt. Bij MS vormt de myeline in de hersenen en het ruggenmerg
(het centrale zenuwstelsel) het doelwit van het ontregelde afweersysteem. Myeline vormt een
isolerende schede rondom zenuwvezels en voorkomt dat er ‘elektrische stroom weglekt’ uit
de zenuwvezels, zodat de zenuwcellen met elkaar en met andere cellen kunnen
‘communiceren’. Beschadigingen in de myelinelaag leiden daarom tot het niet of minder goed
functioneren van een zenuwcel. Afhankelijk van de plaats van de beschadiging en van het
type zenuwcel dat beschadigd wordt kunnen zich verschillende verschijnselen voordoen. De
klachten (bijvoorbeeld slecht zien, spierzwakte, vermoeidheid) kunnen daarom sterk
verschillen tussen de ene en de andere persoon met MS.
Het afweersysteem: cellen en hormoonachtige stoffen
De witte bloedcellen zijn de belangrijkste cellen van het immuunsysteem, het afweersysteem
van het lichaam. Er bestaan verschillende soorten witte bloedcellen die elk een eigen functie
hebben binnen het afweersysteem. Voorbeelden van dergelijke functies zijn: het aanvallen en
doden van cellen waarbinnen zich een virus bevindt, het maken van speciale eiwitten
(antilichamen) die zich aan vreemde stoffen of bacteriën kunnen binden en het onschadelijk
maken van vreemde stoffen waaraan antilichamen gebonden zijn en resten van dode cellen
door deze ‘op te eten’.
De verschillende cellen van het immuunsysteem kunnen elkaar beïnvloeden. Voor het
grootste gedeelte gebeurt dit met behulp van hormoonachtige stoffen, die cytokinen worden
genoemd. Als cellen actief worden, bijvoorbeeld door contact met een lichaamsvreemde stof,
kunnen ze verschillende cytokinen maken en uitscheiden. Deze cytokinen kunnen elk weer
verschillende typen cellen van het immuunsysteem activeren of juist remmen.
Door de verschillende typen cellen en de verschillende manieren waarop zij elkaar
beïnvloeden vormt het immuunsysteem een uiterst complex systeem, waardoor het vaak
moeilijk is om uit te zoeken wat er precies mis is in een ontregeld immuunsysteem.
MS en de bloed-hersenbarrière
Aangezien het centrale zenuwstelsel een uiterst belangrijk onderdeel vormt van het lichaam,
wordt het in normale gevallen beschermd tegen de immuuncellen in het bloed. Op alle punten
van contact tussen het bloed en het centrale zenuwstelsel, bevindt zich de zogenaamde bloedhersenbarrière. Deze barrière bestaat uit een aaneengesloten rij cellen en een laag met een
stevig netwerk van speciale eiwitmoleculen. Cellen en de meeste eiwitten uit het bloed
kunnen deze bloed-hersenbarrière niet passeren. Dit betekent dat activering van het
afweersysteem van het lichaam in normale gevallen niet zal leiden tot ontstekingen in de
hersenen. Voor gevallen dat er ondanks de bloed-hersenbarrière toch iets in de hersenen is
gekomen dat daar niet thuishoort, beschikken de hersenen over een eigen, beperkt
immuunsysteem.
In MS blijken er lekken op te treden in de bloed-hersenbarrière waardoor de immuuncellen uit
het bloed toch de hersenen binnen kunnen komen en daar ontstekingen kunnen veroorzaken
en myeline kunnen beschadigen.
Myelinevormende cellen in het centrale zenuwstelsel
5
Het centrale zenuwstelsel is opgebouwd uit zenuwcellen en begeleidende cellen. De uitlopers
van de zenuwcellen, de zenuwvezels, worden omgeven door de myelineschede welke
gevormd wordt door een bepaald type begeleidende cel: de oligodendrocyt. Myeline bestaat
uit zogenaamde myeline-eiwitten die worden ingebouwd in de uit vetachtige stoffen
bestaande celwand, de membraan, van de oligodendrocyt. Uitlopers van de oligodendrocyt
met deze myeline wikkelen zich om de zenuwvezel en vormen zo de myelineschede. Een
mooie afbeelding hiervan vindt u bovenaan deze bladzijde.
Hoewel de oligodendrocyten ook gedood kunnen worden bij de aanval op de myeline blijken
er in de aangedane gebieden in het centrale zenuwstelsel soms nog cellen te zijn die in
principe tot oligodendrocyten uit kunnen groeien. Daarnaast blijkt op MRI scans dat er in
aangedane gebieden soms gedeeltelijk myeline teruggevormd wordt. Er wordt derhalve veel
onderzoek gedaan naar de reden dat myeline niet of slechts gedeeltelijk wordt teruggevormd
in de aangedane gebieden.
Beschadigingen van zenuwvezels
Naast verlies van myeline treedt er bij MS ook beschadiging op van de zenuwvezels zelf.
Mogelijk spelen deze beschadigingen een belangrijke rol in ontstaan van blijvende schade en
invaliditeit door MS. Om deze reden vindt er onderzoek plaats naar de rol van beschadigingen
aan zenuwcellen in het voortschrijden van MS, de wijze waarop de zenuwcellen worden
beschadigd en hoe men dit eventueel zou kunnen voorkomen.
De rol van omgevings- en erfelijke factoren
MS is een auto-immuunziekte, maar helaas is nog niet bekend waarom en op welke wijze het
afweersysteem ontregeld wordt. Wel is door bestudering van de verspreiding van de ziekte
bekend dat zowel omgevings- als erfelijke factoren de kans op het krijgen van MS
beïnvloeden. Het feit dat deze factoren nog steeds niet bekend zijn, wordt veroorzaakt doordat
er vermoedelijk een combinatie van vele factoren een rol speelt en dat bovendien deze
factoren waarschijnlijk voor verschillende personen anders kunnen zijn. Mogelijk kunnen
omgevings- en erfelijke factoren ook het verloop van de ziekte beïnvloeden.
Het feit dat erfelijke factoren een rol spelen bij de gevoeligheid voor het krijgen van MS
betekent overigens niet dat MS erfelijk is in de gebruikelijke zin van het woord. De kans dat
kinderen van personen met MS ook MS ontwikkelen is heel klein en mensen met precies
hetzelfde erfelijk materiaal (eeneiige tweelingen) ontwikkelen vaker niet dan wel allebei MS.
Wel kan de kans op MS in sommige families hoger zijn dan het gemiddelde van 1 op 1000.
Verschillende vormen van MS
MS kan bij verschillende personen een sterk verschillend verloop hebben. Er kunnen
verschillende typen van MS onderscheiden worden, maar ook binnen deze typen kan het
verloop sterk variëren. De belangrijkste typen van MS zijn relapsing-remitting MS, die na
enige tijd over kan gaan in secundair progressieve MS, en primair progressieve MS. Ongeveer
85% van de mensen bij wie MS wordt vastgesteld hebben relapsing-remitting of
intermitterende MS. Dit is een vorm van MS waarbij opflakkeringen (exacerbaties) worden
afgewisseld met perioden van herstel waarin de klachten verminderen of verdwijnen. Vaak
gaat deze relapsing-remitting MS op den duur over in secundair progressieve MS. In deze
tweede fase is er sprake van geleidelijke achteruitgang en treedt er geen tussentijds herstel
meer op. Bij 10-15% van de mensen met MS treedt er meteen vanaf het begin verslechtering
op zonder tussentijds herstel. Er is dan sprake van primair progressieve MS.
Magnetic resonance imaging (MRI) en de MS-Hersenbank
6
Onderzoek naar en diagnose van MS zijn lange tijd bemoeilijkt, omdat je niet bij levende
mensen in de hersenen kunt kijken. Sinds 20 jaar beschikt men echter over de MRI-techniek,
die gebruik maakt van magnetische velden en waarmee het wel mogelijk is om een beeld te
maken van de hersenen van een levende persoon. Deze techniek is zeer belangrijk voor zowel
de diagnose als het onderzoek van MS. Bovendien wordt deze techniek voortdurend verder
ontwikkeld om op deze wijze zo veel mogelijk gegevens over de ziekte MS te kunnen
achterhalen.
Sinds 1990 wordt veel MS-onderzoek mogelijk gemaakt door de MS-Hersenbank, die
financieel wordt ondersteund door de Stichting MS Research. De MS-Hersenbank verzamelt
hersenmateriaal van mensen met en zonder MS, die tijdens hun leven een speciaal
donorcodicil hebben getekend. Dit zeer goed omschreven hersenmateriaal wordt beschikbaar
gesteld aan MS-onderzoekers en maakt het dezen mogelijk het ziekteproces en de aangedane
gebieden te onderzoeken in hersenmateriaal van mensen. Als een verdere stimulans voor MSonderzoek aan menselijk materiaal is verleden jaar een bank voor hersenvloeistof (liquor)
gestart.
Onderzoek naar MS
Zoals boven aangegeven spelen vele verschillende processen een rol bij het ontstaan en
voortschrijden van MS. Om het ziekteproces van MS te leren begrijpen, wordt er op al deze
gebieden onderzoek gedaan. Meer kennis over de wijze waarop MS ontstaat, is een
voorwaarde voor een gerichte zoektocht naar mogelijkheden om deze ziekte in de toekomst te
behandelen.
7
3. MS-centra voor onderzoek
3.1 Inleiding
De zorg voor MS-patiënten wordt in toenemende mate uitgevoerd in MS-centra. Dat wil
zeggen dat ziekenhuizen proberen de zorg te optimaliseren door het opzetten van een
samenwerkingsverband van neurologen, verpleegkundigen en andere deskundigen op het
gebied van MS. In analogie hiermee heeft de Stichting MS Research besloten tot het oprichten
van MS-centra voor onderzoek (en zorg). Hierbij krijgen medische centra die zelf veel
investeren in onderzoek naar multiple sclerose, een langdurige en structurele ondersteuning
van de Stichting MS Research, die bedoeld is om het onderzoek nog verder te stimuleren en
uit te breiden. Daarnaast is het de bedoeling dat met de toename van dit onderzoek ook de
zorg voor MS-patiënten in deze centra toeneemt.
3.2 Het MS Centrum VUmc
(02-358b MS)
Doel van het centrum:
In het MS Centrum werken onderzoekers van verschillende vakgebieden van het VU medisch
centrum (VUmc) samen aan MS-onderzoek. Daarnaast wordt programmatisch samengewerkt
met TNO Preventie en Gezondheid en met het Nederlands Instituut voor Hersenonderzoek.
De doelstellingen zijn:
- uitvoering van onderzoek van internationale competitieve kwaliteit rondom een aantal
samenhangende thema’s, waarbij samenwerking tussen vakgebieden (“van fundamenteel
onderzoek naar een betere behandeling”) centraal staat.
- verhoging van de kwaliteit van academische zorg voor MS-patiënten
- leveren van een substantiële bijdrage aan de opleiding van geneeskundigen en
onderzoekers
- fungeren als landelijk centrum van kennis op het gebied van MS-onderzoek en
patiëntenzorg
Meer specifiek is de structurele bijdrage van de Stichting MS Research aan dit centrum
bedoeld voor het versterken van het onderzoek door subsidiëring van 9 onderzoekslijnen.
Achtergrond van het centrum:
Een substantieel deel van het wetenschappelijk onderzoek, dat in dit centrum wordt
uitgevoerd, wordt financieel ondersteund door de Stichting MS Research (ofwel via de
structurele steun aan het Centrum ofwel via de subsidie van onderzoeksprojecten). De
samenwerking tussen de vakgebieden bij het onderzoek is een van de sterke punten van het
centrum; de voornaamste vakgebieden zijn neurologie, radiologie, moleculaire celbiologie,
pathologie en immunologie. Op dit moment zijn er ongeveer 80 personen (niet allemaal
fulltime) betrokken bij ongeveer 40 verschillende wetenschappelijke projecten, waarvan
ongeveer de helft gericht is op het ontdekken van oorzaken en ziektemechanismen bij MS en
de helft op diagnostiek en behandeling bij MS. De aansturing van het onderzoek vindt plaats
door prof. dr. Frederik Barkhof, prof. dr. Christine Dijkstra en prof. dr. Chris Polman (allen
VUmc).
De negen specifiek door deze subsidie ondersteunde onderzoekslijnen zijn:
1. Neuropathologie
8
Dr. Lars Bø bestudeert de pathologie van MS-laesies in de grijze stof (de gebieden van het
centrale zenuwstel waar de zenuwcellen gelegen zijn). Grijze stoflaesies zijn moeilijk te
ontdekken, daarom zijn ze eerder weinig bestudeerd. De laesies zijn verschillend van witte
stoflaesies. Deze verschillen zijn waarschijnlijk belangrijk voor het ontdekken van
ziektemechanismen bij MS. Dr. Lars Bø onderzoekt ook of er verschillende ziekteprocessen
een rol spelen bij het ontstaan van witte stoflaesies in chronische MS.
2. De bloed-hersenbarrière
Dr. Elga de Vries continueert haar activiteiten op dit gebied. Ze heeft aanvullende
financiering uit diverse bronnen verworven om haar onderzoeksgroep te versterken,
waaronder een prestigieuze NWO-beurs (zgn. VIDI-beurs).
3. Database en immunogenetica
Tineke Hooper – Van Veen is in 2003 gepromoveerd op haar onderzoek naar erfelijke
factoren die een rol spelen bij MS. Daarnaast ontwikkelt zij een database, waarin
onderzoeksgegevens van MS-patiënten goed geordend kunnen worden opgeborgen en nader
onderzocht kunnen worden.
4. Neuro-immunologie
Binnen deze lijn kijkt dr. Mario Vogt naar de betekenis van het eiwit ‘osteopontine’ bij de
regulatie van de ziekteprocessen die aan MS ten grondslag zouden kunnen liggen. Hij voert
dit onderzoek uit bij TNO in Leiden onder supervisie van Dr. Lex Nagelkerken.
5. MS-MRI activiteiten
Jaarlijks worden er in het kader van wetenschappelijk onderzoek naar MS 500 MRI-opnames
gemaakt. Hierbij worden scans gemaakt voor verschillende onderzoekslijnen (deels in het
kader van de projecten gefinancierd in het MS-centrum, deels in het kader van anderszins
gefinancierde projecten). Specifieke aandachtsgebieden zijn diagnostiek van MS, het verband
tussen het MRI-beeld van laesies en de in het weefsel zichtbare afwijkingen, afwijkingen in
het ruggenmerg, grijze stof en normaal ogende witte stof. Daarnaast worden veel scans
gemaakt ter karakterisering van het verloop van MS, enerzijds ter evaluatie van nieuwe
experimentele behandelingen, anderzijds om relatie met bijvoorbeeld genetica te maken.
6. Clinimetrie
Drs. Jolijn Kragt onderzoekt of de mate waarin een patiënt last heeft van MS niet beter kan
worden vastgelegd. Door verschillende klinische testen en vragenlijsten toe te passen wordt
getracht het ziekteverloop zo goed mogelijk in kaart te brengen en is het beter mogelijk om
het effect van een behandeling vast te stellen.
7. Biomarkers
Naast meetbare klinische gegevens, is er ook behoefte aan bepalingen in bloed of
hersenvloeistof die iets kunnen zeggen over de ziekteactiviteit bij MS-patiënten. Dr. Charlotte
Teunissen is op zoek naar dergelijke bepalingen. Zij hoopt zgn. biomarkers (metingen die iets
zeggen over biologische processen in het lichaam) te vinden die gewoon in het bloed bepaald
kunnen worden en iets zeggen over de prognose of over het effect van behandelingen of over
de aard van het ziekteproces bij een individuele MS-patiënt.
8. Nieuwe MRI-technieken
Het maken van MRI’s van MS-patiënten neemt erg veel tijd in beslag en is heel duur. Door
verfijning van techniek is er mogelijk een kortere opnametijd mogelijk en zijn er misschien
9
ook preciezere beelden te maken, waardoor MS-laesies eerder ontdekt kunnen worden of
verschillende ziekteprocessen van elkaar kunnen worden onderscheiden door MRI. Daarvoor
is ingewikkelde software en specifieke deskundigheid nodig. Ronald van Schijndel en Peter
Poppe zijn zulke deskundigen en zij werken aan het nog sneller en nog preciezer meten met
magnetische resonantie (MR).
9. Samenwerking met het Nederlands Instituut voor Hersenonderzoek (NIH)
Het NIH is erg belangrijk voor het MS-onderzoek omdat daar de MS-Hersenbank aanwezig is
die wordt gecoördineerd door dr. Rivka Ravid. Dr. Inge Huitinga doet onderzoek aan het
materiaal dat na overlijden van MS-patiënten voor wetenschappelijk onderzoek ter
beschikking wordt gesteld. Zij kijkt vooral naar de hypothalamus, een klein gebied onder in
de hersenen, dat de afgifte van het stresshormoon cortisol regelt. Cortisol is van belang bij de
onderdrukking van aanvallen en de snelheid van het verloop van MS. In de hypothalamus
blijken bij MS-patiënten opmerkelijke veranderingen op te treden die een relatie hebben met
de ernst van de ziekte.
Bereikte resultaten:
Algemeen
Onafhankelijk onderzoek heeft aangetoond dat door niet betrokken MS-wetenschappers het
MS Centrum en het MS-MRI Centrum gerekend worden tot de top vijf belangrijke MSonderzoekscentra in de wereld. Daarnaast is er sprake van een duidelijk grotere samenwerking
tussen de beide instituten en de verschillende afdelingen binnen elk instituut na de start van
het MS Centrum.
1. Onderzoek naar het ontstaan van laesies, Lars Bø
Dr. Lars Bø’s hoofdlijn van onderzoek is de pathologie (de onder de microscoop zichtbare
afwijkingen) van MS-laesies in de grijze stof. De grijze stof omvat de hersenschors en de
andere gebieden binnen het centrale zenuwstelsel waar de zenuwcellen liggen. Dr. Lars Bø
heeft samen met onderzoekers in Noorwegen en in de Verenigde Staten gevonden dat afbraak
van de myelinelaag veel voorkomt in de grijze stof bij chronische MS. De laesies zijn
moeilijk te ontdekken met eerder gebruikte methoden, daarom zijn ze ook tot nu toe weinig
bestudeerd. In het afgelopen jaar heeft dr. Lars Bø meerdere verschillen gevonden in het
pathologische beeld van grijze en witte stoflaesies. Deze verschillen zijn belangrijk om meer
te leren over het ontstaan van MS-laesies. Waarschijnlijk zijn veranderingen die afhankelijk
zijn van de plaats van de laesie minder belangrijk dan veranderingen die optreden in alle
laesies. In huidige modellen voor het ontstaan van witte stoflaesies zijn schade aan de bloedhersenbarrière, lekkage van serumeiwitten, activatie van het tot het immuunsysteem
behorende complementsysteem en het lokaal binnendringen van T-cellen belangrijke
elementen. In het afgelopen jaar hebben we aangetoond dat er in pure grijze stoflaesies geen
complementactivatie en lekkage van serumeiwitten optreedt. Ook dringen er geen T-cellen
binnen. Evenals in witte stoflaesies is er verlies van myeline en van myelineproducerende
cellen (oligodendrocyten). Deze resultaten leiden misschien tot nieuwe modellen voor het
ontstaan van MS-laesies zonder/of met weinig ontsteking. Verder hebben we in 2003 een
korte studie gedaan naar het voorkomen van subtypen van MS-laesiepathologie (verschillende
ziektemechanismen die tot het ontstaan van MS-laesies leiden). Een eerdere studie van een
andere groep heeft aangetoond dat er vier subtypen van MS-pathologie zijn in acute MS, maar
alleen een subtype is aanwezig in iedere patiënt. Als dit zo zou zijn in chronische MS kan het
belangrijk zijn voor de behandeling van MS, want dan zouden verschillende patiënten een
verschillende behandeling nodig hebben. Tot nu toe hebben we in chronische MS-patiënten
met actieve laesies slechts een pathologiesubtype gevonden. Misschien betekent dit, dat de
10
pathologie van MS in het begin verschillend kan zijn, maar meer gelijk wordt tijdens de
ziekte.
2. Onderzoek aan de bloed-hersenbarrière, Elga de Vries
Uit het onderzoek van dr. Elga de Vries van het afgelopen jaar is gebleken dat tijdens MS de
bloedvaten in de hersenen gedeeltelijk beschadigd worden, waardoor er lekkage van eiwitten
uit het bloed optreedt en er een ruimte rond de bloedvaten ontstaat waarin zich cellen uit het
bloed ophopen. In weefsel van MS-patiënten heeft zij aangetoond dat dit al in een zeer vroeg
stadium plaatsvindt en niet noodzakelijk vergezeld wordt door de aanwezigheid van
celophopingen of schade aan het hersenweefsel. Dit suggereert dat vaatveranderingen in de
hersenen voorafgaan aan de vorming van een nieuwe MS-laesie. Beide processen heeft ze
inmiddels zichtbaar kunnen maken m.b.v. MRI in een proefdiermodel voor MS in de rat, met
twee verschillende contraststoffen. Een van de contraststoffen, gadolinium, is een stof die na
inspuiten in het bloed in de bloedvloeistof aanwezig blijft. Deze stof is niet in staat om de
intacte hersenbloedvaten, de bloed-hersenbarrière, te passeren. De tweede contraststof bestaat
uit zeer kleine ijzerdeeltjes, die opgenomen worden door cellen in het bloed. Uit de resultaten
bleek dat er tijdens de vroege fase van de ziekte al een lek in de bloed-hersenbarrière optrad
voor de contraststof gadolinium, terwijl er pas op de piek van de ziekte celophopingen
(ophoping van de contraststof die bestaat uit kleine ijzerdeeltjes) zichtbaar waren op de MRI.
De combinatie van beide contraststoffen zou in de toekomst kunnen leiden tot betere evaluatie
van het ziekteproces in de patiënt. In voorafgaand onderzoek heeft dr. Elga de Vries
aangetoond dat de hechting van bepaalde witte bloedcellen (monocyten) aan de cellen van de
hersenbloedvaten, gevolgd door hun passage over de bloed-hersenbarrière, wordt beïnvloed
door een aantal ontstekingsfactoren, zoals reactieve zuurstofdeeltjes (zuurstofradicalen).
Resultaten van het afgelopen jaar laten zien dat voornamelijk de zuurstofverbinding
superoxide schade toebrengt aan de cellen van de hersenvaatwanden, wat het binnendringen
van monocyten vergroot. Anti-oxidanten zijn stoffen die reactieve zuurstofdeeltjes
onschadelijk kunnen maken. Een aantal anti-oxidanten, waaronder voedingscomponenten,
remmen het binnendringen van monocyten over het hersenendotheel en voorkomen ook de
schade aan de cellen van de hersenvaatwanden.
3. Onderzoek naar erfelijke factoren, Tineke Hooper-van Veen
In de MS-database moeten de gegevens van honderden MS-patiënten opgeslagen gaan
worden ten behoeve van het MS-onderzoek in het VUmc. Het Belgische softwarebedrijf
SoSoeMe heeft de MS-database geprogrammeerd, en deze wordt door dr. Tineke Hooper-van
Veen en enkele onderzoekers aan uitgebreide testen onderworpen. De problemen die daarbij
naar boven kwamen leidden tot aanpassingen en daarmee steeds weer een nieuwe versie. Dit
proces heeft zich enkele keren herhaald tot uiteindelijk een versie ontstaan is die vrij goed
lijkt te werken en inmiddels op een centrale plaats in het VUmc-netwerk geplaatst is. Het is
nu mogelijk dat meerdere onderzoekers tegelijkertijd vanuit hun eigen werkplek toegang
krijgen tot de database om gegevens in te voeren en gegevens op te vragen. Een uiterst
belangrijke voorwaarde voor de database is met name dat ook dat laatste goed en makkelijk
lukt. Op dit moment is de database gereed om de laatste vuurproeven te ondergaan. Indien dit
succesvol zal verlopen kan de database officieel geïnstalleerd worden en kan begonnen
worden met het opslaan van echte patiëntengegevens.
Daarnaast heeft dr. Hooper-van Veen van een aantal genen de relatie met MS onderzocht. Bij
patiënten met MS worden de klachten veroorzaakt door ontstekingen in de hersenen en het
ruggenmerg. Het verloop van de ziekte is niet te voorspellen, maar erfelijke factoren zijn
daarvoor van belang. In haar onderzoek heeft Tineke Hooper-van Veen zich gericht op een
aantal erfelijke factoren die een rol spelen bij ontstekingsprocessen.
11
MS is een complexe ziekte en waarschijnlijk spelen meerdere erfelijke factoren een rol in het
verloop. Tot nu toe werd telkens slechts één factor tegelijk bekeken. Ook in haar eigen
onderzoek bleek de opbrengst van die aanpak echter niet hoog. Het was dus nodig om het
anders aan te pakken en meerdere factoren in combinatie met elkaar te bestuderen. Het
uitgangspunt was dat door het combineren van de resultaten van de verschillende
onderzoeken een genetisch profiel kon worden gemaakt. Aan de hand van dat profiel zouden
dan groepen patiënten onderscheiden worden met een verschillend verloop van de ziekte.
De eerste resultaten van die aanpak zijn hoopvol. Een groep van 489 MS-patiënten kon op
basis van verzamelde genetische informatie verdeeld worden in vijf groepen. Er waren
aanwijzingen dat er tussen de groepen verschillen waren in het ziekteverloop (aanvallen in het
begin of meteen progressief), de beginleeftijd en het beeld op de hersenscan.
De hier gepresenteerde aanpak kan een belangrijke manier zijn om in verder onderzoek toe te
passen. Met als doel om uiteindelijk het ziekteverloop beter te kunnen voorspellen, zodat ook
de behandeling daarop afgestemd kan worden.
4. Neuro-immunologie, Mario Vogt
In 2002 heeft dr. Mario Vogt het onderzoek naar identificatie van factoren die een rol spelen
bij ontregeling van het immuunsysteem en het voortschrijden van multiple sclerose
overgenomen. In eerder onderzoek was aangetoond dat cellen van het afweersysteem,
zogenaamde T-cellen, in het bloed tijdens een opflakkering van MS eiwitten uitscheiden die
het ontstaan van ontstekingen bevorderen, zoals b.v. interleukine 12 (IL-12). Dit in
tegenstelling tot het ontstekingsremmende interleukine 10 (IL-10) dat door controlerende
afweercellen juist in verlaagde hoeveelheden tijdens een opflakkering wordt geproduceerd.
Recent zijn de eiwitten die een mogelijke rol spelen bij het ontstekingsproces in hersenlaesies
in kaart gebracht. Hierbij kwam een nieuw ontstekingsbevorderend eiwit aan het licht,
osteopontine genaamd. Dit eiwit wordt in verhoogde mate door cellen van het centrale
zenuwstelsel aangemaakt. Osteopontine is niet alleen in staat T-cellen te activeren, maar zorgt
er ook voor dat T-cellen naar de laesies worden aangetrokken. Het eiwit kan echter niet alleen
door cellen van het centrale zenuwstelsel gemaakt worden, maar ook door andere cellen in het
lichaam. Dit zou mogelijk als gevolg kunnen hebben dat in het bloed van MS-patiënten dit
eiwit ook in verhoogde mate voorkomt. In het huidige onderzoek werd bepaald of dit eiwit
inderdaad verhoogd is in bloed. Bovendien werd onderzocht wat er tijdens opflakkeringen
met dit eiwit gebeurt. De hoeveelheid osteopontine werd bepaald in het bloed van primair
progressieve, relapsing-remitting en secundair progressieve MS-patiënten. In tegenstelling tot
primair progressieve en secundair progressieve patiënten zijn bij relapsing-remitting patiënten
de osteopontineniveaus in het bloed verhoogd. Het blijkt ook dat patiënten die opflakkeringen
ondergaan over het algemeen hogere osteopontine concentraties in hun bloed hebben
vergeleken met patiënten met een wat rustiger ziektebeeld. Ook blijken bloedcellen tijdens
opflakkeringen meer osteopontine aan te maken, terwijl tijdens een periode van herstel de
aanmaak van osteopontine daalt. De hoge concentraties van osteopontine in bloed kunnen
echter niet alleen worden verklaard door een verhoogde aanmaak door T-cellen.
Vervolgonderzoek zal mogelijk uitwijzen welke lichaamscellen nog meer verantwoordelijk
zijn voor deze verhoogde aanmaak en welke oorzaken hieraan ten grondslag liggen. Ook nietimmunologische processen (o.a. invloed van vitamine D) zullen in deze nieuwe benadering
worden betrokken om meer inzicht te krijgen in de oorzaken van MS.
5. MS-MRI activiteiten, Jonas Castelijns, Geert Lycklama
Onafhankelijk onderzoek heeft aangetoond dat door niet betrokken MS-wetenschappers het
MS Centrum en het MS-MRI Centrum gerekend worden tot de top vijf belangrijke MSonderzoekscentra in de wereld.
12
MRI is een techniek waarmee met behulp van magnetische velden en radiogolfjes een beeld
van de hersenen van levende mensen gemaakt kan worden zonder schadelijke
(röntgen)straling. MRI speelt tegenwoordig een belangrijke rol bij de diagnose van MS. In de
afgelopen jaren heeft wetenschappelijk onderzoek geleid tot nieuwe richtlijnen voor de
diagnose van MS, waarin MRI een zwaar gewicht heeft. In Amsterdam zijn de diagnostische
MRI-criteria ontwikkeld die thans wereldwijd gebruikt worden. Door deze nieuwe richtlijnen
is het mogelijk geworden om de tijd die nodig is voor het stellen van een diagnose te
verkorten. Daarnaast maken nieuwe MRI-technieken ook een betere diagnose mogelijk.
Indien aan de hand van MRI-scans van de hersenen niet bepaald kan worden of iemand al dan
niet MS heeft, kunnen scans van het ruggenmerg een oplossing bieden. Resultaten uit het MSMRI centrum maken duidelijk dat ruggenmergsafwijkingen bij MS zeer specifiek zijn voor de
diagnose en bij andere neurologische aandoeningen nauwelijks of niet voorkomen.
Uit wetenschappelijk onderzoek met behulp van MRI is gebleken dat de ontwikkeling van
aangedane gebieden bij verschillende personen of binnen een persoon met MS heel
verschillend kan verlopen. Op het moment is het met MRI mogelijk om aanwijzingen te
krijgen over de aanwezigheid van afbraak van de myeline en door inspuiting van een
contrastvloeistof over het bestaan van een ontsteking in een bepaald gebied. Recent zijn er
steeds meer aanwijzingen verkregen dat niet het verdwijnen van de myelinelaag, maar schade
die wordt toegebracht aan de zenuwvezels zelf een zeer belangrijke rol speelt bij het
veroorzaken van de blijvende klachten en achteruitgang. Nieuwe MRI-technieken waarmee
deze schade aan de zenuwvezels kan worden waargenomen (ofwel door meting van het
volume dat het hersenweefsel inneemt ofwel door meting van een stof die alleen in intacte
zenuwcellen aanwezig is) zijn in ontwikkeling.
Het MS-MRI Centrum leverde en levert een belangrijke bijdrage aan het boven beschreven
onderzoek. De subsidie voor het MS-MRI Centrum wordt gebruikt voor de bekostiging van
MRI-scans voor onderzoek op onder andere de boven beschreven gebieden. Een aantal van de
onderzoeksprojecten aan het MS-MRI Centrum zijn elders in dit katern beschreven
(paragrafen 11.2, 12.2, 12.4 en 13.2). Het betreft hier projecten waarvoor de Stichting MS
Research behalve aan de scankosten ook een bijdrage levert aan de kosten voor het personeel.
6. Clinimetrie, Jolijn Kragt
Om patiënten te kunnen vervolgen in de tijd is het nodig een goed meetinstrument te hebben
waarmee ziekteverloop gemeten kan worden. Ook bij medicijnenonderzoeken is het van
belang zo goed mogelijk te kunnen meten of een medicijn effect heeft of niet. Op dit moment
wordt hiervoor een serie testen gebruikt, die onder andere neurologisch onderzoek,
vaardigheidstesten en vragenlijsten omvat. Het neurologisch onderzoek is tot nog toe de
gouden standaard en het scoringssysteem dat hiermee samenhangt (Expanded Disability
Status Scale) wordt wereldwijd gebruikt bij MS-patiënten. Een aantal jaren geleden is er een
nieuw meetinstrument ontwikkeld dat opgebouwd is uit drie vaardigheidstesten die de hand-,
loop- en cognitieve functies testen (Multiple Sclerosis Functional Composite). Omdat er een
tekort bleek aan speciaal op MS gerichte en van de patiënt uitgaande meetinstrumenten, zijn
later nog twee vragenlijsten toegevoegd, te weten de Guy’s Neurological Disability Scale en
de Multiple Sclerosis Impact Scale. In het MS-centrum wordt uitgebreid onderzoek gedaan
naar de samenhang tussen de vier bovengenoemde meetinstrumenten op één tijdstip en naar
de veranderingen in de verschillende metingen in de loop van de tijd. Ook wordt de relatie
tussen klinische meetinstrumenten en MRI bekeken. In de toekomst zal uitgebreid onderzoek
volgen waarbij ook partners van patiënten gevraagd zal worden een inschatting te geven van
de invloed van MS op het dagelijks leven van de patiënt. Tenslotte zal extra nadruk komen te
liggen op de invloed van cognitieve achteruitgang (achteruitgang van het denk- en
leervermogen) enerzijds en de aanwezigheid van depressieve klachten anderzijds op het
13
invullen van de vragenlijsten. Op deze manier wordt getracht zo waarheidsgetrouw mogelijk
de situatie van de patiënt in beeld te brengen.
7. Biomarkers, Charlotte Teunissen
MS gaat gepaard met schade aan zenuwcellen en ontstekingsprocessen in de aangedane
hersengebieden. Het is nog steeds niet mogelijk om het verloop van de ziekte te voorspellen.
Tevens is er geen bloedtest voorhanden om het effect te voorspellen van behandelingen. Met
behulp van MRI-metingen is aangetoond dat schade aan zenuwcellen, de prikkelgeleidende
cellen van de hersenen, goed overeenkomt met de mate van neurologische achteruitgang. De
ontdekking van merkerstoffen voor het volgen van de schade aan zenuwcellen zal de
inzichten in de ontstaansproces van MS kunnen vergroten en aanknopingspunten voor nieuwe
therapieën kunnen geven.
Een van de onderzoeksonderwerpen van Charlotte Teunissen is het ontwikkelen van tests in
lichaamsvloeistoffen voor de prognose van neurologische achteruitgang. Hiervoor heeft zij, in
samenwerking met relevante stafleden, de NeuroUnit Biomarkers voor Inflammatie en
Neurodegeneratie (NUBIN) opgericht. Het doel van het NUBIN is om biologische
merkerstoffen te identificeren in lichaamsvloeistoffen van patiënten met MS, de ziekte van
Alzheimer en andere aandoeningen waarbij ontstekingen en beschadiging van zenuwweefsel
optreden en daarvoor bepalingen te ontwikkelen. Deze merkerstoffen zijn gewenst voor
meting van ziekteactiviteit, prognose van het voortschrijden van de ziekte en de evaluatie van
de effectiviteit van behandelingen van diverse neurologische aandoeningen. Het NUBIN is
een samenwerking tussen verschillende afdelingen van het VUmc, te weten Neurologie,
Klinische Chemie, Moleculaire Celbiologie, Pathologie en Sanquin Research.
In het afgelopen jaar heeft Charlotte Teunissen verschillende merkerstoffen onderzocht in
bloed en hersenvloeistof van patiënten met MS.
Zo heeft zij de concentraties van stoffen in de hersenvloeistof onderzocht, waarvan de
concentratie veranderd is bij andere aandoeningen waarbij schade aan zenuwcellen een
prominente rol inneemt. Voorbeelden hiervan zijn N-acetylaspartaat, 24S-hydroxycholesterol,
amyloid-beta-eiwit en tau-eiwit. De resultaten hiervan worden op dit moment uitgewerkt.
Een mogelijke merkerstof voor schade aan zenuwcellen is 24S-hydroxycholesterol. Dit is een
hersenspecifiek omzettingsproduct van cholesterol en deze stof kan in het bloed gemeten
worden. Wij en ook anderen hebben een verlaging in de niveau´s van deze stof waargenomen
in bloed en hersenvloeistof van patiënten met MS. Een andere stof in serum, homocysteine,
bleek verhoogd te zijn in patiënten met progressieve MS. Tevens waren de concentraties van
isoprostanes, een merker voor zuurstofradicaalschade, hoger in patiënten met relapsingremitting MS dan in patiënten met primair progressieve MS. Deze bevindingen moeten nog
bevestigd worden in grotere studies.
Tevens wordt met behulp van celkweeksystemen het mechanisme achter de schade aan de
zenuwcellen onderzocht. De hypothese is dat een bepaald type witte bloedcellen, macrofagen,
een tweeledige rol kunnen spelen in het ontstaan van deze schade aan zenuwcellen. Enerzijds
kunnen deze ontstekingscellen schade veroorzaken, maar ze kunnen ook bijdragen aan herstel
van zenuwcellen. Wanneer het mechanisme achter deze schade bekend is, zal er gerichter naar
merkerstoffen voor vroege schade gezocht kunnen worden. Voor dit onderzoek gebruikt zij
een driedimensionaal celkweeksysteem waar alle verschillende soorten hersencellen aanwezig
zijn. De resultaten tot nu toe lieten zien dat acute schade aan zenuwcellen in deze kweken
optreedt na blootstelling aan waterstofperoxide. Waterstofperoxide is een reactief
zuurstofdeeltje dat door geactiveerde macrofagen gemaakt wordt. Met behulp van dit systeem
wil zij ook de uitscheidingspatronen van merkerstoffen voor vroege schade aan zenuwcellen
bestuderen.
14
8. Nieuwe MRI-technieken, Peter Poppe, Ronald van Schijndel
Behalve voor diagnostiek wordt MRI in toenemende mate gebruikt om het verloop van de ziekte
te volgen op een objectieve manier. Onder andere gebeurt dit steeds meer in het kader van
geneesmiddelenstudies. Het analyseren van de verschillen tussen twee scans, met name verschillen
in volume is zeer tijdrovend. Vaak kost het analyseren van een enkele scan reeds vele uren. In dit
project willen we nieuwe computertechnieken ontwikkelen en implementeren om op een meer
geautomatiseerde manier beelden te kunnen analyseren en vooral om op een eenvoudige wijze het
verschil tussen twee scans in de tijd te vinden (“van elkaar af te trekken”).
9. Samenwerking met het NIH, Inge Huitinga: Het stress-systeem in MS
Het is niet duidelijk waarom sommige mensen MS krijgen en anderen niet en waarom
sommige MS-patiënten snel en goed herstellen en bij anderen de ziekte chronisch progressief
wordt. De aanmaak van veel bijnierschorshormoon, cortisol, door het stress-systeem kan
beschermen tegen MS en helpen bij het herstel van aanvallen van de ziekte.
Bijnierschorshormonen zoals prednisolon onderdrukken ontstekingen en worden ook als
geneesmiddel bij aanvallen van MS gegeven. Eerder onderzoek heeft laten zien dat de
aansturing van het stress-systeem geschiedt in de hypothalamus, een klein gebiedje onderin de
hersenen. Dit gebied is geactiveerd in MS-patiënten. Echter, onderzoek in het afgelopen jaar
liet zien dat in een deel van de MS-patiënten deze activatie achterwege bleef. Opvallend was
dat deze MS-patiënten ook een veel ernstiger verloop van hun ziekte hadden. MS-patiënten
met een slechte activatie van hun stress-systeem hadden veel MS-ontstekingen in de
hypothalamus, wat doet vermoeden dat deze ontstekingen de aansturing van het stresssysteem in de hypothalamus remmen. Of dit inderdaad zo is en of dat vervolgens leidt tot
minder cortisol en daardoor tot ergere MS-ontstekingen en een ernstiger verloop van MS, is
onderwerp van volgend onderzoek. Hiervoor zal gebruik gemaakt worden van de verzameling
van MS-ontstekingen en hersenvloeistof van overleden MS-patiënten die hun hersenen ter
beschikking hebben gesteld aan Nederlandse Hersenbank (NHB). We hopen op deze manier
inzicht te krijgen in de mate waarin het slecht functioneren van het stress-systeem in een deel
van de MS-patiënten er de oorzaak van is dat het verloop van de ziekte in deze patiënten
ernstiger is.
Onderzoekers:
Dr. Lars Bø, afdeling Pathologie, VUmc
Dr. Tineke Hooper-Van Veen, afdeling Moleculaire Celbiologie en Immunologie, VUmc
Dr. Inge Huitinga, Nederlands Instituut voor Hersenonderzoek
Drs. Jolijn Kragt, afdeling Neurologie, VUmc
Drs. Peter Poppe, afdeling Radiologie, VUmc
Dr. Ronald van Schijndel, afdeling Radiologie VUmc
Dr. Charlotte Teunissen, afdeling Moleculaire Celbiologie en Immunologie, VUmc
Dr. Elga de Vries, afdeling Moleculaire Celbiologie en Immunologie, VUmc
Dr. Mario Vogt, afdeling Immunologische en Infectieziekten, TNO Preventie en Gezondheid
Instituten:
VU medisch centrum, Amsterdam
TNO Preventie en Gezondheid, Leiden
Nederlands Instituut voor Hersenonderzoek, Amsterdam
Startdatum: oktober 2002. Het MS Centrum VUmc is ontstaan uit een fusie van het MS-MRI
Centrum, dat sinds mei 1995 wordt ondersteund door de Stichting MS Research, en het MS
Centrum voor Onderzoek en Zorg, dat sinds oktober 1998 wordt ondersteund door de
Stichting MS Research. Door verhoging van de toegekende subsidie kon het
onderzoeksprogramma in oktober 2002 worden uitgebreid met de onderzoekslijnen 6 t/m 9.
15
3.3 ErasMS, Rotterdams MS-centrum voor patiëntenzorg en onderzoek
(02-490 MS)
Doel van het centrum:
Inmiddels is het 18 maanden geleden dat het Rotterdamse centrum ErasMS van start ging. In
korte tijd zijn een paar begindoelen gehaald. Er is een team samengesteld van wetenschappers
en artsen die zich ten taak hebben gesteld de snelle biotechnologische ontwikkelingen en
mogelijkheden te vertalen tot de wereld van de patiënt. Als logisch neveneffect lukt het ook
steeds beter onze patiëntenzorg te verbeteren. Verder wordt steeds meer een beroep op ons
gedaan als kennis- en expertisecentrum voor MS, zowel op regionaal als op (inter)nationaal
niveau.
Meer specifiek heeft de programmasubsidie van de Stichting MS Research de start van drie
nieuwe onderzoeksprojecten mogelijk gemaakt. In twee van deze projecten vindt onderzoek
plaats naar het afweersysteem. Het derde project betreft onderzoek naar erfelijke factoren.
Achtergrond van het centrum:
De initiatiefnemers van het MS-centrum hebben Rotterdam hiervoor uitgekozen vanwege de
grote kennis die hier aanwezig is op gebied van immunologie, genetica en virologie. Het MSonderzoek is grotendeels ingebed in de Rotterdamse onderzoeksscholen NIHES
(epidemiologie) en Molecular Medicine (biomedisch translationeel onderzoek).
Bij de persoon met MS kan het ziekteproces in drie fasen worden onderverdeeld:
1. ontstaan van de ziekte
2. ziekteactiviteit (bv exacerbaties)
3. chroniciteit en progressie
Aangezien in onze visie de patiënt bij het onderzoek centraal dient te staan, hebben we het
onderzoek ingedeeld in dezelfde drie deelgebieden.
Resultaten
1. Ontstaan van de ziekte
Dit spitst zich toe op erfelijkheidsonderzoek. Op dit gebied hebben we nu na uitgebreid
onderzoek een stamboom van meer dan 20 mensen met MS die, zonder dat ze het wisten,
familie van elkaar blijken te zijn (terugvoerend tot ongeveer 1680). Deze mensen komen uit
een zogenaamd genetisch geïsoleerd gebied. Het DNA van deze mensen is van grote waarde
voor onderzoek naar genen die een rol spelen in het ontstaan van MS. Het blijkt dat in
sommige van dergelijke families ook vaker auto-immuunziekten zoals reuma of
schildklieraandoeningen voorkomen. Begin 2004 zal het DNA-onderzoek van start gaan
waarbij we in deze unieke stamboom hopen te vinden welke genen een rol spelen bij MS.
Hiernaast hebben we inmiddels een databank opgericht voor families in Nederland waarin
meerdere mensen aan MS lijden.
Het stamboomonderzoek is gesubsidieerd door een projectsubsidie van de Stichting MS
Research (zie paragraaf 6.3.2). De analiste, Els Halbmeijer-Van de Plas, die een belangrijke
rol speelt bij het onderzoek naar families waarin meerdere mensen aan MS lijden, is
werkzaam op de programmasubsidie van de Stichting MS Research.
2. Ziekteactiviteit (bijv. opflakkeringen of exacerbaties)
Mijlpalen werden bereikt op het gebied van het aantonen dat infecties en psychologische
stress onafhankelijk van elkaar de voor patiënt en dokter waarneembare activiteit van MS
16
beïnvloeden. De activiteit van MS op MRI (contrastaankleurende afwijkingen) werd niet
beïnvloed door deze factoren.
We toonden ook aan dat zowel bij mensen met MS als bij proefdiermodellen het met name
bacteriën zijn die de ziekteactiviteit beïnvloeden. Bij mensen met MS blijkt de bacterie
Chlamydia Pneumoniae af en toe de kop op te steken. Dat konden we meten in het bloed.
Deze reactivatie van bacteriën gebeurt zonder dat de patiënt het zelf merkt. En als dit gebeurt
blijkt de patient een grotere kans te hebben op een opflakkering van MS. Tegen onze
verwachting in bleek het EBV (Pfeiffer) virus geen rol te spelen in het ontstaan van
opflakkeringen. Bovenstaand onderzoek is uitgevoerd in een project dat gefinancierd werd
door de Stichting MS Research en het Erasmus MC (zie eventueel paragraaf 6.2.1 van het
Wetenschapskatern 2002-2003). Voorts werd een start gemaakt met nader onderzoek naar de
communicatie tussen bacteriën en het afweersysteem die leidt tot meer ontsteking in het
centrale zenuwstelsel. Zo toonden we het afgelopen jaar aan dat het bacterie-eiwit
peptidoglycaan de ontstekingsactiviteit in het EAE-proefdiermodel voor MS aanzienlijk
versterkt via binding aan zogenaamde Toll-like receptoren (TLR). Bij het onderzoek naar dit
eiwit spelen de op de programmasubsidie werkzame dr. Leonie Boven en Marjan van Meurs
een belangrijke rol.
Een andere factor van invloed op de activiteit van MS betreffen de hormonale en
immunologische mechanismen die het ontstekingsproces tijdens de zwangerschap afremmen.
In het kader van een onderzoek hiernaar zien we op onze polikliniek regelmatig een groep
vrouwen met MS en een kinderwens. Ook wordt bij hen op verschillende tijdstippen wat
bloed afgenomen. Er is nog veel plaats voor vrouwen die aan dit belangrijke onderzoek
zouden willen meedoen. Het zwangerschapsproject wordt gesubsidieerd door een subsidie van
de Stichting MS Research en wordt beschreven in paragraaf 6.2.2.
3. Chroniciteit en progressie
Een grote puzzel is nog altijd waarom MS eigenlijk nooit meer uit het lichaam wegtrekt: de
chroniciteit. We denken dat daar een belangrijke rol is weggelegd voor de lymfeklieren in de
hals. We toonden aan dat in deze lymfeklieren bij MS en bij proefdiermodellen grote
hoeveelheden myeline zitten die in feite kunnen leiden tot een continue stimulatie van het
auto-immuunontstekingsproces.
Een beter begrip van deze processen leidt uiteindelijk tot betere mogelijkheden om de
ontsteking in te tomen. Onze aanname dat de aanwezigheid van myeline in lymfeklieren een
rol speelt bij MS leidde tot een samenwerking met het MS-centrum in Amsterdam. Daar heeft
de afdeling radiologie de beschikking over ultrageluidonderzoek waarmee men uit
halslymfeklieren van mensen op veilige manier weefsel kan halen voor onderzoek.
Bij dit onderzoek spelen de op de programmasubsidie werkzame dr. Leonie Boven en Marjan
van Meurs een belangrijke rol.
De laatste jaren zijn er steeds meer aanwijzingen dat voortgaande achteruitgang (progressie)
bij MS niet alleen veroorzaakt wordt door verwijdering van de isolerende myelinelaag om de
zenuwvezels. Beschadiging van de zenuwvezels zelf lijkt hierbij ook een belangrijke rol te
spelen. Om onderzoek naar deze beschadiging te stimuleren werden met behulp van de
programmasubsidie een postdoc, dr. Hessel Smits, (voor 20 uur per week) en een analist,
Boudewijn Ouwerling, aangesteld. Zij zullen tevens onderzoek verrichten naar de rol van
virussen in het ontstaan van MS. Hierbij zal gekeken worden naar een virus dat een MSachtige ziekte in muizen veroorzaakt. De plaats van dr. Hessel Smits binnen de
programmasubsidie zal met ingang van 1 april 2004 worden overgenomen door de senior
onderzoekster dr. Sandra Amor.
Onderzoekers:
17
Dr. Leonie Boven, senior onderzoeker, afdeling immunologie
Marjan van Meurs, analist, afdeling immunologie
Dr. Hessel Smits, postdoc, afdeling immunobiologie
Boudewijn Ouwerling, analist, afdeling immunobiologie
Els Halbmeijer-Van de Plas, analist, afdeling epidemiologie en biostatistiek
Instituut: Erasmus MC, universitair medisch centrum Rotterdam
Startdatum van het centrum: juli 2002
18
4. De Hersenbank en de Liquorbank voor MS
4.1 Inleiding
Onderzoek aan en diagnose van MS zijn lange tijd bemoeilijkt, omdat je niet bij levende
mensen in de hersenen kunt kijken. Om onderzoek aan menselijk materiaal mogelijk te
maken, ondersteunt de Stichting MS Research sinds 1990 de Nederlandse Hersenbank voor
Multiple Sclerose. De Hersenbank verzamelt hersenmateriaal van mensen met en zonder MS,
die tijdens hun leven een speciaal donorcodicil hebben getekend. Dit zeer goed omschreven
hersenmateriaal wordt beschikbaar gesteld aan MS-onderzoekers en maakt het dezen mogelijk
het ziekteproces en de aangedane gebieden te onderzoeken in hersenmateriaal van mensen. In
de afgelopen jaren heeft bij vele MS-onderzoeksprojecten materiaal van de Hersenbank een
essentiële rol gespeeld.
Als een verdere stimulans voor MS-onderzoek aan menselijk materiaal steunt de Stichting MS
Research sinds 2000 een bank voor hersenvloeistof (liquor).
4.2 Nederlandse Hersenbank voor Multiple Sclerose
(00-406 MS)
Doel:
Hoe kan onderzoek op weefsel van overleden personen met MS bijdragen aan de
ontwikkeling van nieuwe, rationele behandelingstrategieën? De MS-Hersenbank is actief
sinds 1990 en de liquor MS-bank sinds 1998 en ons hoofddoel is om systematisch onderzoek
naar MS mogelijk te maken en te faciliteren. Wij proberen dit doel te bereiken door
onderzoekers over de gehele wereld te voorzien van hersenweefsel en hersen- en
ruggenmergvloeistof van MS-donoren en van controlepatiënten.
Achtergrond:
De MS Hersenbank heeft drie unieke kenmerken:
(1) De bank heeft een nationaal donorprogramma opgezet dat bestaat uit 1800 geregistreerde
donoren. Alle donoren en hun naaste familie worden verzocht een toestemmingsformulier te
tekenen wanneer zij zich opgeven als donor.
Sinds zijn oprichting heeft de Nederlandse Hersenbank 2623 obducties verricht. Daarvan is
materiaal van 140 mensen met MS en 994 controles ter beschikking gesteld aan 100 MSonderzoeksprojecten. Het donorprogramma van de NHB kent momenteel 346 donoren met
MS en 1152 controles. Van beide groepen personen zijn veel meer donoren nodig om aan de
onderzoeksvragen te kunnen voldoen.
(2) Hersenmateriaal voor onderzoek wordt verkregen door middel van snelle obducties met
een zeer korte tijd na het overlijden, variërend van twee tot acht uur.
(3) Er wordt gebruik gemaakt van speciale procedures om het weefsel geschikt te maken voor
moderne moleculair biologische onderzoekstechnieken. Dit vraagt om gekwalificeerde
werknemers en technieken en is een vereiste voor een toenemend aantal technische
procedures, zoals celkweek, neurochemische en immunocytochemische procedures.
Bereikte resultaten:
Dankzij onderzoek is de relatie tussen MS en het ontspoorde immuunsysteem duidelijker
geworden, alsmede de kennis over ontstekingsprocessen, schade en weefselverlies. Ook blijkt
dat er veel variaties zijn in het aantal en type van MS-ontstekingen en dat er ook veel meer
veranderingen plaats vinden in de ogenschijnlijk normaal aandoende delen van de hersenen en
19
in de grijze stof, dan aanvankelijk werd verondersteld. Dat verklaart waarom de symptomen
van MS per persoon en in de tijd zo kunnen verschillen.
Het onderzoek dat gebaseerd is op materiaal van de Nederlandse Hersenbank heeft
geresulteerd in een enorme hoeveelheid aan kennis van de ziekteprocessen die plaatsvinden
bij MS. Door middel van MRI-opnamen (in samenwerking met het VU medisch centrum) van
de hersenen en het ruggenmerg van overleden MS-patiënten kunnen ook laesies opgespoord
worden die niet met het blote oog te zien zijn tijdens de obductie (het uitnemen van het
weefsel). De laesies worden onderzocht en vervolgens worden stukjes uit de laesies en de
omliggende normaal ogende witte stof gehaald. Zo zijn de karakteristieken van de
veranderingen en het verband met de laesies goed te bestuderen. Met deze techniek wordt een
substantieel verlies van zenuwvezels en myeline in de witte stof aangetoond bij MS.
Wetenschappelijk onderzoek, mede mogelijk gemaakt door de Nederlandse Hersenbank, heeft
zowel binnen Nederland als internationaal een goede bijdrage geleverd aan nieuwe
ontwikkelingen en zal ongetwijfeld meer inzicht geven in het ziekteproces.
De Nederlandse Hersenbank zet haar pogingen voort om goed gedocumenteerd weefsel voor
onderzoek beschikbaar te maken, in de hoop nieuwe, effectievere therapieën te vinden voor
MS. In dit lange proces zijn we erg gelukkig geweest met de financiële steun van de Stichting
MS-Research.
Onderzoekers:
Dr. Rivka Ravid, coördinator
Prof. dr. Dick Swaab, directeur
Instituut: Nederlandse Hersenbank, Amsterdam
Startdatum: januari 1990
4.3 Liquorbank
(97-310 MS)
Doel van de liquorbank:
De liquorbank is een organisatie voor het verzamelen van hersenvocht van goed
gedocumenteerde multiple sclerose patiënten (samen met MRI-scans) en van controles met als
doel dit te verstrekken aan onderzoekers over de gehele wereld met een gedegen
onderzoeksvoorstel. Hiermee hoopt de organisatie inzicht te verschaffen in de manier waarop
MS ontstaat en een mogelijke marker te ontdekken waarmee het verloop van de ziekte
voorspeld en gevolgd kan worden.
Achtergrond van de liquorbank:
MS is een aandoening van het centrale zenuwstelsel waar de afbraak van myeline plaatsvindt.
Liquor of hersenvloeistof is de lichaamsvloeistof die zich het dichtst bij het centrale
zenuwstelsel bevindt. Aangezien de processen die zich in de hersenen afspelen alleen op
weefsel kunnen worden onderzocht is het logisch dat bij afwezigheid van weefsel de liquor
een goede weerspiegeling van de processen zal geven. Hoewel er de laatste jaren steeds meer
publicaties zijn over stoffen in bloed en liquor (immunologische markers, afbraakproducten
van zenuwweefsel en myeline, hormonen e.d.) in relatie tot MS, is er tot op heden nog geen
goede marker gevonden die de kenmerken van de ziekte weerspiegelt.
Bereikte resultaten:
Sinds september 2000 is men in het VU medisch centrum van start gegaan met het
verzamelen van liquor van patiënten (MS en controles). Op 1 januari 2004 heeft de bank reeds
de beschikking over liquor van meer dan 133 MS- en 94 controlepatiënten. Tevens krijgt het
20
materiaal nationaal en internationaal meer bekendheid bij onderzoeksgroepen en vindt er een
uitbreiding plaats van de samenwerkingsverbanden.
Samenwerkingsverbanden/aanvragers hersenvocht:
Nederlands Instituut voor Hersenonderzoek en Dementie Liquor bank (dr. Elly Holl en
prof. dr. Philip Scheltens: APP+1, Tau en amyloid beta)
Dept. Of Neuroimmunology Institute Queen Square in London (Axel Petzold en dr.
Gavin Giovanoni: neurofilamenten, S100b, ferritine, GFAP)
Department of Neuroimmunology, Guy's Kings and St. Thomas Medical School,
Kings College, London, UK (Eli Silber and dr. Mohammed Sharief: apoptosemarkers)
Dept. Of Neurology Colorado University in Denver (dr. Don Gilden: B-cells,
proteomics en specificiteit van oligoclonale banden in MS)
Dept. of Neurology, University of Innsbrueck (dr. Thomas Berger) and Division of
Neuroimmunology, Brain Research Institute, University of Vienna (dr. Hans
Lassmann: anti-MOG (myeline-oligodendrocyt-glycoproteïne)).
Onderzoekers:
Drs. Jessica Nielsen, arts-onderzoeker
Drs. Bas Jasperse, arts-onderzoeker
Drs. Jack Zwemmer, arts-onderzoeker
Begeleiders:
Prof. dr. Chris Polman, neuroloog
Dr. Rogier Hintzen, neuroloog/neuro-immunoloog
Dr. Rifka Ravid, coördinator Nederlandse Hersenbank
Prof. dr. Dick Swaab, directeur Nederlandse Hersenbank
De organisatie: afdelingen Neurologie van het VU medisch centrum in Amsterdam en het
Erasmus MC in Rotterdam, de Nederlandse Hersenbank en het Nederlands Instituut voor
Hersenonderzoek (beiden in Amsterdam)
Startdatum: januari 2000, een verlenging van de subsidieaanvraag is verkregen in juni 2003
21
5. Onderzoek naar ontwikkeling van nieuwe therapieën
5.1 Inleiding
Om onderzoek naar mogelijke nieuwe geneesmiddelen en behandelingen te laten verlopen
met zo min mogelijk kans op risico’s voor de aan het onderzoek deelnemende personen,
wordt dit onderzoek voorafgegaan door zeer uitgebreid onderzoek in het laboratorium.
Bovendien vindt onderzoek naar mogelijke nieuwe behandelingen in het algemeen in drie
fasen plaats. In de eerste fase wordt een mogelijk geneesmiddel getest op een aantal gezonde
personen om te bepalen welke hoeveelheid van de stof kan worden ingenomen zonder
ernstige bijwerkingen. Als de resultaten van dit fase I-onderzoek veelbelovend zijn, wordt de
behandeling in de tweede fase getest op een beperkt aantal patiënten. Deze relatief kleine test
is bedoeld om een aanwijzing te krijgen over een mogelijk gunstig effect van de behandeling
op de ziekte en tevens of dit gunstige effect groter is dan eventuele nadelige effecten. Indien
ook het fase II-onderzoek veelbelovend is, wordt het middel vervolgens getest in een grote
groep patiënten. Dit fase III-onderzoek heeft ten doel om de in het fase II-onderzoek
gevonden aanwijzingen voor een gunstig effect van het geneesmiddel te bevestigen. Indien
ook het fase III-onderzoek gunstig is verlopen, kan registratie van het geneesmiddel worden
aangevraagd. Vanwege de zorgvuldigheid die vereist is bij onderzoek naar een mogelijke
nieuwe behandeling of geneesmiddel, neemt dit onderzoek meer dan 10 jaar in beslag. Na de
registratie van een geneesmiddel kan eventueel nog een fase IV-onderzoek plaatsvinden. Dit
onderzoek heeft ten doel om te bepalen of het geneesmiddel ook een gunstig effect heeft op
andere groepen patiënten (met bijvoorbeeld andere vormen of stadia van MS of zelfs met
andere ziektes) dan waarvoor het in eerste instantie geregistreerd is.
In dit hoofdstuk wordt in paragraaf 5.2 een fase I tot II-onderzoek naar het effect van
beenmergtransplantatie bij patiënten met snel verergerende multiple sclerose beschreven.
Paragraaf 5.3 beschrijft een onderzoek naar de mogelijkheid om een bestaande behandeling
voor chronische blaasproblemen te gebruiken voor mensen met MS.
5.2 Beenmergtransplantatie bij MS
(97-295 MS)
Doel van het onderzoek:
Is beenmergtransplantatie verantwoord bij mensen met snel verslechterende MS?
Een fase I tot II studie.
Achtergrond van het onderzoek:
Er bestaat momenteel medicatie om ziekteactiviteit bij MS te onderdrukken door beïnvloeding
van het afweersysteem, maar een ingrijpender behandeling, die de ziekte stopt is nog niet
voorhanden. Toen deze studie van start ging waren er de volgende aanwijzingen dat
beenmergtransplantatie een effectieve therapie zou kunnen zijn: 1. het proefdiermodel voor
MS, experimentele auto-immuunencefalitis (EAE) bleek goed te reageren op
beenmergtransplantatie, 2. er bestonden case reports van MS-patiënten die na een
beenmergtransplantatie voor leukemie neurologisch volledig stabiliseerden. 3. voorafgaande
aan de studie in Rotterdam waren er al enkele fase I-studies naar beenmergtransplantaties
verricht elders in de wereld. Een fase I-studie is een onderzoek waarbij een mogelijke
behandeling wordt getest in een klein aantal patiënten. Een fase I-studie is meestal
voornamelijk bedoeld om te onderzoeken of de mogelijke behandeling veilig is.
Het Rotterdamse protocol:
22
Bij het opstellen van het Rotterdamse onderzoeksprotocol werd, in tegenstelling tot in andere
centra, gekozen voor maximale onderdrukking van het immuunsysteem, vooral van de Tcellen. Hierbij werd gebruik gemaakt van de afweeronderdrukkende stof cyclosfosfamide en
totale lichaamsbestraling. Om resterende T-cellen te verwijderen werden hematopoëtische
stamcellen (cellen die uit kunnen groeien tot bloedcellen) uit het beenmergtransplantaat
geïsoleerd (CD34 selectie) en werd anti-thymocytenglobuline gegeven om de resterende Tcellen te doden. Vanwege de risico´s van de behandeling, werd veel aandacht besteed om
specifiek patiënten te selecteren met een zeer slechte prognose, dat wil zeggen patiënten met
zeer snel verlopende secundair progressieve MS. De Rotterdamse selectiecriteria hebben ook
internationaal hun invloed gehad en werden opgenomen in andere onderzoeksprotocollen.
Aantallen:
Ongeveer 80 patiënten werden in de loop der jaren aan ons gepresenteerd door colleganeurologen verspreid in het land. Het merendeel van hen bezocht meer dan eenmaal de poli
neurologie, maar viel daarna af gaande het voorbereidingstraject. De hoofdredenen van
afvallen waren 1. te snelle neurologische achteruitgang waardoor de invaliditeit te ernstig was
om de procedure nog te kunnen ondergaan 2. bedenkingen van de patiënt zelf over de risico´s
van de procedure. Hiernaast was er een extra groep van 70 patiënten, die door collega´s waren
voorgelegd, maar die al meteen moesten afvallen omdat ze niet voldeden aan de
selectiecriteria, bijv. vanwege rolstoelbehoeftigheid of een primair progressief beloop. Als
resultaat van het feit dat we door dit project nogal veel patiënten aantrokken met snel
verlopende secundair progressieve MS, zijn wij in Nederland als eerste gestart met toepassing
van een nieuwe therapie voor secundair progressieve MS, te weten 3-maandelijkse infusen
met het chemotherapeuticum Mitoxantron (merknaam Novantrone). Op deze wijze konden we
de patiënten die afvielen voor transplantatie in sommige gevallen toch een zinvolle
behandeling geven. Tussen september 1998 en april 2003 werden 14 patiënten opgenomen in
de beenmergtransplantatiestudie.
Toxiciteit:
In het algemeen heeft de groep van 14 patiënten in de beenmergtransplantatiestudie de
behandeling goed doorstaan. Met name in de fase van de eerste weken, waarbij er vrijwel
geen witte bloedlichaampjes in het bloed aanwezig zijn, traden infecties op. Deze waren
overwegend mild en goed te behandelen. Voorts waren er huidreacties, ontstekingen van het
mondslijmvlies en moeheid.
Twee patiënten hadden een voorbijgaande acute neurologische uitval met spierzwakte en
tintelingen na toediening van anti-thymocytenglobuline.
Bereikte resultaten:
Inmiddels zijn 8 patiënten zoals gepland 3 jaar gevolgd na de beenmergtransplantatie (followup). Voor de anderen geldt dat er nog minder dan 3 jaar verstreken is sinds de
beenmergtransplantatie. Verbetering of stabilisatie van de invaliditeit werd gezien bij 5
patiënten. Gadolinium aankleurende laesies (laesies die op MRI zichtbaar zijn bij gebruik van
het contrastmiddel gadolinium) zijn een maat voor ontstekingsactiviteit. Na transplantatie
werden in het geheel geen aankleurende laesies meer gevonden (totaal zo´n 160 MRI-scans
van zowel brein als ruggenmerg). Er is inmiddels een samenwerkingsverband gestart met de
afdeling neuroradiologie van het San Raffaele Ziekenhuis in Milaan (prof. Comi en prof.
Filippi) om de MRI-bevindingen samen te voegen met de data van het Italiaanse
beenmergtransplantatieprogramma. Veel andere data, met name ook voor wat betreft de
biologische bepalingen, zullen nog volgen aangezien nog niet voor alle deelnemende
patiënten de follow-up-periode is voltooid.
23
De Rotterdamse studie in perspectief:
De Rotterdamse studie behoorde tot één van de eerste fase I/II-trials in de wereld, waarbij
volgens een systematisch protocol het effect van beenmergtransplantatie bij secundair
progressieve MS werd getest. Uniek is het protocol met maximale immuunonderdrukking en
het gebruik van stamcellen uit beenmerg in plaats van stamcellen uit bloed. Bij
beenmergstamcellen is er veel minder bijmenging van lymfocyten dan bij bloedstamcellen en
daarom kan na zuivering een maximaal lymfocytenvrij stamceltransplantaat uit beenmerg
worden verkregen. Voorts onderscheidt de Rotterdamse studie zich door een zeer frequente
monitoring met MRI. Ook de frequente virologische screening middels een zeer gevoelige
detectiemethode (PCR) voor de virussen CMV en EBV (het virus dat de ziekte van Pfeiffer
veroorzaakt).
Internationale ontwikkelingen:
Vanaf 2002 zijn er in Noord-Amerika enkele grootschalige fase II-studies van start gegaan die
het effect van beenmergtransplantatie bij MS onderzoeken. In Europa zijn we nauw betrokken
bij een studie (ASTIMS) waarbij het effect van (bloed)stamceltransplantatie wordt vergeleken
met dat van Mitoxantron (merknaam Novantrone). Dr. Rogier Hintzen is lid van de
commissie die verantwoordelijk is voor het opzetten van deze studie. De studie is dit jaar van
start gegaan in meerdere Europese centra (o.a. Milaan, Basel, Stockholm).
Samenvatting:
In deze studie vanaf 1998 werden rond de 80 patiënten serieus gescreend voor
beenmergtransplantatie. Het merendeel werd aangemeld vanuit centra buiten onze regio,
verspreid over het hele land. Kandidaten die door de voorselectie heen kwamen bezochten
minimaal tweemaal een neuroloog en eenmaal een hematoloog, waarbij intensieve
informatieoverdracht plaatsvond. Dertien patiënten met snel verlopende secundair
progressieve MS ondergingen een beenmergtransplantatie. Acht patiënten vertoonden na
transplantatie toch enige achteruitgang en vijf patiënten stabiliseerden dan wel verbeterden.
Geen van de patiënten stierf ten gevolge van de behandeling. Infecties ten gevolge van de
immuunonderdrukking kwamen veelvuldig voor in de periode na de transplantatie, maar
waren mild van aard. Al met al lijkt deze behandeling niet veel onverwachte toxiciteit (giftige
effecten) op te leveren en is de praktische uitvoerbaarheid goed. Conclusies trekken over
effectiviteit is op basis van deze studieresultaten niet eenvoudig. Het verdwijnen van de
gadolinium aankleurende laesies op MRI wijst op verdwijnen van ontsteking, maar zegt niet
veel over invaliditeit op langere termijn. De grote hoeveelheid patiënten, die ondanks de
beenmergtransplantatie toch nog toename van de invaliditeit heeft doorgemaakt, is
teleurstellend. Het idee dat algemeen heerst is dat beenmergtransplantatie voor MS relatief
kansrijker is bij personen met nog relatief weinig neurologische schade. Inmiddels is er een
fase III-trial gestart in Europees verband, waarbij het effect van beenmergtransplantatie zal
worden vergeleken met Mitoxantron (Novantrone). Bij de opzet van deze studie hebben wij
bijgedragen, echter over deelname hebben we nog niet beslist.
Onderzoekers:
Drs. Johnny Samijn, arts-assistent
Drs. Tjeerd Mondria, arts-assistent
Overige leden van het onderzoeksteam:
Dr. Pieter van Doorn, neuroloog
Drs. Inge de Koning, neuropsycholoog
Dr. Peter Te Boekhorst, hematoloog
24
Dr. Jan Willem Gratama, immunoloog
Dr. Bert Niesters, viroloog
Drs. Zwenneke Flach, radioloog
Projectleiders:
Dr. Rogier Hintzen, neuroloog/immunoloog
Prof. dr. Bob Löwenberg, hematoloog
Instituut: Erasmus MC, universitair medisch centrum Rotterdam
Looptijd van het onderzoek: 1 apr. 1999 – 1 apr. 2003.
De laatste 6 patiënten worden op dit moment nog tot 3 jaar na de beenmergtransplantatie
gevolgd.
Cofinanciering: Het Erasmus MC financiert de bijdrage van drs. Tjeerd Mondria en van de
overige leden van het onderzoeksteam aan dit project.
5.3 Onderzoek naar elektrische stimulering van bij het heiligbeen gelegen
zenuwen voor behandeling van blaasproblemen bij MS-patiënten
(01-455 MS her)
Doel van het onderzoek:
Bepalen van de waarde van elektrische stimulatie van bij het heiligbeen gelegen zenuwen
(sacrale zenuwstimulatie) bij MS-patiënten met een overactieve blaas en het identificeren van
voorspellende factoren voor succes.
Achtergrond van het onderzoek:
Problemen met plassen komen veelvuldig voor bij MS-patiënten en hebben een enorme
invloed op de kwaliteit van leven. De meest voorkomende klachten zijn het overmatig
optreden van aandrang om te plassen en het veelvuldig moeten plassen (urgency/frequency)
en het niet kunnen ophouden van de plas ten gevolge van een overmatige aandrang (urge
incontinentie). Een groot deel van de patiënten is niet geholpen met niet-operatieve therapie,
zoals fysiotherapie en/of medicatie. Voor deze groep is ingrijpende, onomkeerbare chirurgie
soms de enige optie. Hierbij kan onder andere gedacht worden aan het aanleggen van een
kunstmatige uitgang, een stoma.
Beïnvloeding van zenuwen middels sacrale zenuwstimulatie is een minimaal ingrijpende,
chirurgische procedure, welke volledig omkeerbaar is. In het verleden is reeds door diverse
onderzoekers aangetoond dat sacrale zenuwstimulatie een effectieve en veilige therapie is bij
patiënten met urge incontinentie of urgency/frequency klachten en bij patiënten die hun blaas
niet volledig kunnen legen (urineretentie). Hierdoor heeft het een plaats verworven in de
behandeling van plasproblemen, die ligt tussen de niet-operatieve en de ingrijpende
chirurgische mogelijkheden.
Gezien de plasproblemen waarmee MS-patiënten te maken krijgen en de weinig ingrijpende
aard van de ingreep is sacrale zenuwstimulatie een therapie die bij uitstek geschikt zou zijn
voor MS-patiënten.
Tot op heden zijn er echter maar twee kleine studies verricht die de effectiviteit van sacrale
zenuwstimulatie bij MS-patiënten hebben bestudeerd. Chartier-Kastler en Bosch toonden bij
vijf MS-patiënten de effectiviteit en haalbaarheid van deze therapie. Gezien de kleine groep
patiënten is het op basis van deze studies onmogelijk om uit te maken welke patiënten baat
zullen hebben bij deze therapie en in welke mate het effect zal optreden. In deze studie wordt
de effectiviteit van sacrale zenuwstimulatie op plasproblemen bij MS-patiënten onderzocht.
De effecten op de kwaliteit van leven worden geregistreerd.
25
Bereikte resultaten:
De studie bevindt zich nog op dit moment in de fase waarin patiënten worden gezocht voor
deelname. Zowel in het UMC Nijmegen als in het Medisch Spectrum Twente werken
urologen, neurologen, neurochirurgen en revalidatieartsen samen om patiënten te selecteren,
die geschikt zijn voor deelname aan de studie. Veertien MS-patiënten ondergingen reeds de
teststimulatie, waarvan er vijf in aanmerking kwamen voor de permanente therapie. Bij de
teststimulatie worden de zenuwen bij het heiligbeen gestimuleerd met behulp van een
apparaatje, dat zich dan nog buiten het lichaam bevindt. Indien deze teststimulatie gunstige
resultaten oplevert, wordt dit apparaatje bij de permanente therapie in het lichaam ingebouwd.
Gegevens betreffende de effectiviteit en de kwaliteit van leven zullen worden verzameld in de
tijd.
Onderzoeker:
Drs. Farida van Rey, arts-onderzoeker
Begeleiders:
Prof. dr. Frans. Debruyne, uroloog
Dr. John Heesakkers, uroloog
Dr. Sjef Jongen, neuroloog
Instituut: UMC St. Radboud, Nijmegen (in samenwerking met het Multiple Sclerose Centrum
Nijmegen en het Medisch Spectrum Twente, Enschede)
Looptijd van het onderzoek: 1 mei 2003 – 1 mei 2006
26
6. Onderzoek naar omgevings- en erfelijke factoren
6.1 Inleiding
Hoewel bekend is dat MS een auto-immuunziekte is, is helaas nog niet bekend waarom en op
welke wijze het afweersysteem ontregeld wordt. Wel is door bestudering van de verspreiding
van de ziekte bekend dat zowel omgevings- als erfelijke factoren de kans op het krijgen van
MS beïnvloeden. Het feit dat deze factoren nog steeds niet bekend zijn, wordt veroorzaakt
doordat er vermoedelijk een combinatie van vele factoren een rol speelt en dat bovendien
deze factoren waarschijnlijk voor verschillende personen anders kunnen zijn. Mogelijk
kunnen omgevings- en erfelijke factoren ook het verloop van de ziekte beïnvloeden.
Het feit dat erfelijke factoren een rol spelen bij de gevoeligheid voor het krijgen van MS
betekent overigens niet dat MS erfelijk is in de gebruikelijke zin van het woord. De kans dat
kinderen van personen met MS ook MS ontwikkelen is heel klein en mensen met precies
hetzelfde erfelijk materiaal (eeneiige tweelingen) ontwikkelen vaker niet dan wel allebei MS.
Wel kan de kans op MS in sommige families hoger zijn dan het gemiddelde van 1 op 1000.
In dit hoofdstuk worden een aantal onderzoeken naar mogelijke omgevings- en erfelijke
factoren beschreven. Hoewel er nooit een virus of ziekteverwekker is gevonden, die de
oorzaak zou kunnen zijn van MS, zijn er wel aanwijzingen dat infecties invloed kunnen
hebben op het ontstaan of het verloop van de ziekte. Recent onderzoek, beschreven in het
Wetenschapskatern 2002-2003, heeft laten zien dat infecties de kans op opflakkeringen van
MS verhogen. Sommige algemeen voorkomende virussen kunnen hersencellen besmetten. In
paragraaf 6.2.1 wordt onderzoek beschreven naar de invloed van dergelijke infecties op de
hersencellen.
Zwangerschap heeft een duidelijke invloed op MS. Vooral tijdens de laatste drie maanden van
de zwangerschap is de kans op opflakkeringen van MS verlaagd. Daarentegen is in de periode
na de zwangerschap de kans op opflakkeringen hoger. In het in paragraaf 6.2.2 beschreven
project zal onderzocht worden welke veranderingen tijdens de zwangerschap
verantwoordelijk zijn voor de invloed op MS.
In paragraaf 6.2.3 wordt een onderzoek beschreven naar een mogelijke invloed van vitamine
D op MS. Op dit moment zijn er aanwijzingen dat een gebrek aan vitamine D een rol zou
kunnen spelen bij MS. Een bewijs hiervoor dient echter nog geleverd te worden.
In paragraaf 6.3.1 en 6.3.2 wordt onderzoek beschreven naar de betrokkenheid van erfelijke
factoren bij MS.
Een gen is een stukje erfelijk materiaal dat de informatie bevat voor het maken van een eiwit.
Macrofagen (letterlijk: grote eters) zijn witte bloedcellen die waarschijnlijk een belangrijke
rol spelen in de afbraak van de myelineschede bij MS. Het enzym myeloperoxidase (MPO)
maakt stoffen die een rol spelen bij deze afbraak. Bovendien is dit enzym alleen aanwezig in
macrofagen die zich bevinden in MS-ontstekingen. In paragraaf 6.3.1 wordt daarom een
mogelijke rol van het gen voor dit enzym bij MS onderzocht.
Bij het in paragraaf 6.3.2 beschreven onderzoek wordt gezocht naar een gen dat een rol speelt
bij het bepalen van de gevoeligheid voor MS. Hierbij wordt gezocht binnen een grote groep
verwante personen, een zogenaamd genetisch isolaat, waar MS-patiënten deel van uitmaken.
Onderzoek verricht binnen het MS Centrum VUmc (paragraaf 3.2) heeft laten zien dat meer
informatie kan worden verkregen over het verband tussen MS en erfelijke factoren door
meerdere erfelijke factoren tegelijk te bekijken.
27
Bij het Rotterdams MS-centrum ErasMS wordt onderzoek gedaan naar erfelijke factoren
binnen families waarin meerdere personen MS hebben (paragraaf 3.3).
6.2 Onderzoek naar mogelijke omgevingsfactoren
6.2.1 De invloed van infecties door de virussen HHV-6 en EBV op
hersencellen
(98-368 MS)
Doel van het onderzoek:
Het zoeken naar meer begrip van de rol van virusinfecties bij MS.
Achtergrond van het onderzoek:
Sinds oudsher wordt vermoed dat virusinfecties een rol spelen bij MS. In de laatste decennia
zijn er vele onderzoeken geweest waarvan de resultaten de betrokkenheid van virussen bij MS
hebben ondersteund. We weten nu dat virussen zowel het risico beïnvloeden dat mensen
hebben om MS te ontwikkelen, als de voortgang van de ziekte als die eenmaal in gang is
gezet. Toch ontbreekt het nog aan inzicht hoe nu precies de relatie tussen virussen en MS in
elkaar zit. Immers, de meeste virussen waarvan we weten of vermoeden dat ze een rol spelen,
zijn vrij normale virussen die het merendeel van de bevolking infecteren en allerminst
specifiek zijn voor mensen met MS. Hoe kunnen deze virussen dan toch een rol spelen?
In het project wordt onderzocht wat het effect is van virusinfecties in het zenuwstelsel.
Hoewel we weten dat dit vrij algemeen voorkomt, is er nog nauwelijks iets bekend van het
gevolg van een dergelijke infectie op het functioneren van hersencellen. Zouden ze als een
extra risicofactor voor ontstekingen kunnen werken? In samenwerking met de Nederlandse
Hersenbank worden daarom hersencellen in kweek genomen en in het laboratorium
geïnfecteerd met algemeen voorkomende virussen zoals humaan herpesvirus-6 (HHV-6;
veroorzaker van roseola) of Epstein-Barr virus (EBV; veroorzaker van de ziekte van Pfeiffer).
Infectie met HHV-6 wordt daarbij als eerste onderzocht.
Bereikte resultaten:
Uit wat bekend is over de effecten van virusinfecties zoals die van HHV-6 en EBV, wordt
vermoed dat voornamelijk de controle op afweerprocessen in de hersenen in de war kan
worden gestuurd door infectie. De effecten vertalen zich als regel doordat bepaalde erfelijke
eigenschappen in een geïnfecteerde cel aan- of uitgezet worden. Het is denkbaar dat daarbij de
grootste veranderingen zich voordoen als er na de infectie nog andere factoren inwerken op
hersencellen. Omdat er zoveel verschillende processen bij afweer een rol spelen, lijkt het niet
zinvol om slechts een klein aantal van deze processen onder de loep te nemen. Daarom wordt
gewerkt met de zogenaamde array-techniek, waarbij de effecten van infectie op honderden
erfelijke eigenschappen tegelijkertijd in kaart gebracht kunnen worden. In het eerste stadium
van het project is deze nieuwe arraytechniek ontwikkeld voor verschillende typen
hersencellen en er is uitvoerig gekeken of de resultaten van deze techniek wel betrouwbaar
zijn en min of meer hetzelfde voor de cellen van verschillende personen. De techniek voor het
project stond na 2 jaar stevig op de rails. De techniek is betrouwbaar. In een eerste stap zijn
alle effecten op gezonde hersencellen in kaart gebracht van de meest voorkomende
ontstekingssignalen. Vervolgens is de techniek ingezet om de effecten van virusinfectie op
honderden aspecten van de celfunctie te bestuderen. We zijn er in geslaagd om in kweek 25
tot 30% van de hersencellen met HHV-6 te infecteren. Infectie met het virus alleen had
weinig effect op de hersencellen. Het virus houdt zich als het ware rustig zodat het niet
28
ontdekt wordt en in de cel kan blijven zitten. Zodra we in kweek aan deze geïnfecteerde
hersencellen ontstekingssignalen toevoegen zien we een duidelijke toename en tevens een
sterke remming van de activiteit van verschillende genen met zeer uiteenlopende celfuncties.
Op het moment wordt nauwkeurig gekeken naar de functies van de stoffen waarvan de
productie omhoog dan wel omlaag gaat en wat dit ons kan leren over de rol van HHV-6 in
ontstekingsprocessen.
Onderzoekers:
Drs. Sonja Meeuwsen, aio
Ing. Carla Persoon, analiste
Begeleider:
Dr. Hans van Noort, biochemicus
Instituut: TNO Preventie en Gezondheid, Leiden
Looptijd van het onderzoek: 1 apr. 2000 — 1 apr. 2004
6.2.2 Het verband tussen klinische, immunologische en hormonale factoren
tijdens de zwangerschap van MS-patiënten.
(00-408 MS)
Doel van het onderzoek:
Opsporing van de biologische factoren die het verloop van MS tijdens de zwangerschap
beïnvloeden.
Achtergrond van het onderzoek:
Zwangerschap heeft een opmerkelijk gunstig effect op het verloop van MS. Met name tijdens
de laatste drie maanden van de zwangerschap is er een forse afname van het aantal
opflakkeringen van de ziekte. Deze afname is groter dan bereikt wordt met de gebruikelijke
medicatie voor MS. De eerste drie maanden na de bevalling is er een toename van de
opflakkeringen. Een mogelijke verklaring voor dit feit ligt in de veranderingen in het
immuunsysteem tijdens en na de zwangerschap. Ter voorkoming van afstoting van de foetus
dient er een anti-ontstekingsklimaat te heersen. We gaan ervan uit dat deze verandering in
omstandigheden ook te maken heeft met het tijdelijk gunstige effect van de zwangerschap.
Het lijkt erop dat er tijdens de zwangerschap een verandering optreedt van de normaal
aanwezige balans binnen het immuunsysteem tussen twee elkaar tegenwerkende groepen van
cellen, te weten de ontstekingsbevorderende cellen en de ontstekingsremmende cellen. Het
onderzoek zal zich met name richten op de veranderingen in deze balans. Hiernaast zal in de
toekomst onderzocht worden of ook andere mechanismen van belang kunnen zijn. Kennis van
de mogelijke mechanismen als verklaring voor het opvallend veranderde verloop tijdens de
zwangerschap zal leiden tot meer kennis over het ontstaan en verloop van MS. Wellicht leidt
het zelfs tot nieuwe behandelingsmogelijkheden. Het onderzoek is zo opgezet dat er 30
vrouwen gevolgd zullen worden tijdens en na de zwangerschap. Tevens zal er een
controlegroep van minstens zoveel gezonde zwangere vrouwen tijdens en na de zwangerschap
gevolgd worden.
Bereikte resultaten:
In dit vroege stadium zijn er nog geen resultaten. Er is een start gemaakt met het zoeken naar
zwangere vrouwen die aan het onderzoek deel willen nemen.
Onderzoeker:
Drs. Rinze Neuteboom, agiko neurologie
29
Begeleiders:
Dr. Rogier Hintzen, neuroloog / immunoloog
Dr. Jon Laman, immunoloog
Dr. Christianne de Groot, gynaecoloog
Instituut: Erasmus MC, universitair medisch centrum Rotterdam
Looptijd van het onderzoek: 1 sep. 2002 – 1 jan. 2010
In deze periode zal er 2 jaar worden besteed aan het onderzoek. De overige tijd zal worden
gebruikt voor het volgen van de opleiding tot neuroloog.
6.2.3 Onderzoek naar de rol van vitamine D in MS
(02-492 MS)
Doel van het onderzoek:
In dit project wordt onderzoek gedaan naar een mogelijke invloed van vitamine D op MS.
Hierbij worden de volgende drie methoden gebruikt:
- Meten van het gehalte van werkzame stoffen van vitamine D bij MS-patiënten en gezonde
controlepersonen en deze met elkaar vergelijken.
- Bekijken of er een seizoensvariatie (dus verschil tussen zomer en winter) bestaat in het
gehalte van werkzame stoffen van vitamine D.
- Onderzoeken of er een relatie bestaat tussen multiple sclerose en erfelijke eigenschappen die
iets te maken hebben met vitamine D.
Achtergrond van het onderzoek:
In Europa en in de Verenigde Staten krijgt 1 op de 1000 mensen multiple sclerose. In landen
rond de evenaar daarentegen komt MS veel minder voor. Er bestaat dus een duidelijke
geografische spreiding in het voorkomen van MS, waarbij MS minder vaak wordt gezien in
landen waar de zon veel schijnt. Wellicht wordt deze spreiding veroorzaakt door een
verschillend gehalte aan werkzame stoffen van vitamine D in het bloed. Vitamine D wordt
namelijk in de huid onder invloed van zonlicht omgezet in de werkzame variant.
Verder is gebleken dat vitamine D niet alleen een belangrijke functie vervult bij de
botstofwisseling maar ook binnen het afweersysteem. Aangezien MS een ontstekingsachtige
ziekte is waarbij het afweersysteem niet op de juiste manier werkt, zou het heel goed zo
kunnen zijn dat vitamine D hier iets mee te maken heeft.
In het verleden zijn in laboratoria al een aantal proeven (o.a. bij dieren) gedaan waarbij
gekeken is naar de rol van vitamine D bij MS. Daarentegen is tot op heden nog weinig
patiëntenonderzoek verricht. Daarom is het nu van belang bij een grote groep MS-patiënten
het gehalte van werkzame stoffen van vitamine D in het lichaam te meten.
Bereikte resultaten:
In de maanden juli, augustus en september ’03 is het bloed van 100 MS-patiënten en 100
gezonde controlepersonen verzameld. Daarnaast heeft iedereen een vragenlijst ingevuld over
blootstelling aan zonlicht en voeding. Tenslotte zijn alle patiënten in kaart gebracht m.b.v.
gestandaardiseerd neurologisch onderzoek, een aantal testen waarbij naar de hand-, loop- en
cognitieve functie werd gekeken en vragenlijsten over multiple sclerose en de invloed daarvan
op het dagelijks leven.
In de winter worden alle metingen herhaald, zowel bij patiënten als bij controlepersonen.
Onderzoeker:
Drs. Jolijn Kragt, arts-onderzoeker neurologie
Begeleiders:
30
Prof. dr. Chris Polman, neuroloog
Dr. Paul Lips, endocrinoloog
Prof. dr. Christine Dijkstra, neurobioloog
Dr. Barbara van Amerongen
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 1 jul. 2003 – 1 jul. 2005
6.3 Onderzoek naar mogelijke erfelijke factoren
6.3.1 Onderzoek naar een mogelijke betrokkenheid van het MPO-gen bij
MS
(01-467 MS)
Doel van het onderzoek:
Het doel van dit project is de rol van het MPO-gen bij multiple sclerose te onderzoeken.
Een gen is een stukje erfelijk materiaal, dat de informatie bevat voor de productie van een
eiwit. Behalve informatie over de opbouw van het eiwit bevat het gen ook informatie over
wanneer en hoeveel eiwit gemaakt moet worden. Deze laatste informatie bevindt zich in een
deel van het gen, dat de promotor wordt genoemd. In de promotor van het gen voor het eiwit
myeloperoxidase (MPO) kunnen een tweetal variaties voorkomen die de productie van het
eiwit beïnvloeden. De bedoeling van het huidige onderzoek is om vast te stellen in hoeverre
deze variaties (polymorfismen), en de daarvan afgeleide MPO-concentratie/activiteit, in
verband staan met het vóórkomen en het klinische verloop van multiple sclerose.
Achtergrond van het onderzoek:
Macrofagen (letterlijk: grote eters) zijn witte bloedcellen die tot taak hebben om dode cellen
en schadelijke stoffen te verwijderen door deze ‘op te eten’ en af te breken. Voor deze afbraak
maken macrofagen gebruik van reactieve zuurstofproducten. Myeloperoxidase (MPO) is een
enzym in macrofagen dat betrokken is bij vorming van deze zuurstofproducten en dat met
name de productie van hypochloriet (bleekwater) uit waterstofperoxide stimuleert. Er zijn
verschillende aanwijzingen dat MPO een rol speelt in multiple sclerose (MS). Allereerst is
MPO aanwezig in macrofagen die zich bevinden in de MS-laesies, maar niet in macrofagen in
gezond hersenweefsel. Macrofagen worden verondersteld een belangrijke rol te spelen in de
afbraak van de myelineschede, mede door productie van de reactieve zuurstofproducten.
Daarnaast is gerapporteerd dat muizen die geen MPO kunnen maken, gevoeliger zijn voor een
MS-achtige ziekte. Bovendien is bij patiënten met MS gevonden dat in de bloedstroom
aanwezige witte bloedcellen lagere MPO-activiteit hebben dan witte bloedcellen van gezonde
controles. Tenslotte is een verband gevonden tussen het gebied van het erfelijk materiaal,
waar het MPO-gen zich bevindt, en MS. In dit licht onderzoeken wij in hoeverre een tweetal
variaties (-463 G→A en –129 G→A) in het promotorgebied van het MPO-gen, beide
resulterend in een veranderde MPO-concentratie/activiteit, verband houden met het
vóórkomen en het klinische verloop van MS.
Bereikte resultaten:
In DNA van MS-patiënten in de regio Limburg en de regio Groningen zijn beide variaties
(polymorfismen) geanalyseerd. Daarnaast werd bij 60 Limburgse patiënten de hoeveelheid
MPO-activiteit in witte bloedcellen en de hoeveelheid MPO-eiwit in de bloedstroom bepaald.
De klinische data worden momenteel gerelateerd aan deze verkregen data.
Onderzoeker:
31
Inge Jansen, analiste
Begeleiders:
Prof. dr. Jan Willem Cohen Tervaert, immunoloog
Dr. Raymond Hupperts, neuroloog
Dr. Jan Damoiseaux, immunoloog
Dr. Peter Heeringa, immunoloog
Drs. Bram Rutgers, arts/promovendus
Prof. dr. Piet Stinissen, immunoloog
Instituut: Universiteit Maastricht/academisch ziekenhuis Maastricht
Looptijd van het onderzoek: 15 aug. 2002 – 1 dec. 2003
Uitwerking van de gegevens is momenteel nog in gang.
6.3.2 Onderzoek in een grote groep verwante personen naar een gen dat een
rol speelt bij het bepalen van de gevoeligheid voor MS
(02-507 MS)
Doel van het onderzoek:
1. Opsporen van de erfelijke oorzaak bij 22 patiënten met multiple sclerose (MS) afkomstig
uit een genetisch geïsoleerde bevolking
2. Nagaan of andere patiënten met MS uit de regio ook te koppelen zijn aan de stamboom van
de originele 22 patiënten.
3. Nagaan of er andere auto-immuunziekten veel voorkomen in de stamboom van de patiënten
met MS, zoals type 1 diabetes and schildklierziekten.
Achtergrond van het onderzoek:
Erfelijke factoren spelen een belangrijke rol in het ontstaan van MS. Kennis hiervan kan
bijdragen aan een verbeterd inzicht in het ziektemechanisme en het voortschrijden van de
ziekte en uiteindelijk aan de ontwikkeling van behandelmogelijkheden. Bekend is dat de
HLA-regio (onderdeel van het immuunsysteem) een cruciale rol speelt in de gevoeligheid
voor MS. De genetische zoektochten naar andere genen hebben tot nu toe weinig
aanwijzingen opgeleverd over de lokalisatie van deze genen in het erfelijk materiaal van de
mens. Deze onderzoeken hebben zich steeds gericht op broers en zusters die beiden MS
hebben ontwikkeld. Een probleem bij het onderzoek met broers en zusters is dat een zeer
groot aantal broer/zusterparen nodig is om een gen te vinden. Een nieuwe strategie is
onderzoek in uitgebreide families waarin verschillende patiënten voorkomen. Wij hebben 22
MS-patiënten gevonden die dicht aan elkaar verwant zijn in een genetisch geïsoleerde
bevolkingsgroep in Nederland. In een genetisch geïsoleerde bevolkingsgroep heeft weinig
‘inmenging van buiten plaatsgevonden’, waardoor veel mensen binnen deze bevolkingsgroep
afstammen van dezelfde voorouders. In de familie van deze patiënten zagen wij opvallend
veel patiënten met type 1 diabetes. Type 1 diabetes is net als MS een auto-immuunziekte die
vroeg (voor het 30ste levensjaar) begint. Doel van deze studie was na te gaan of er in de regio
meer MS-patiënten te vinden zijn, die te koppelen zijn aan de stambomen van de 22 patiënten
en welke andere auto-immuunziekten bij de familieleden van de MS-patiënten voorkomen.
Tenslotte willen wij nagaan of een gen dat een rol speelt in de gevoeligheid voor MS op te
sporen is in deze families.
Bereikte resultaten:
Verzameling klinische gegevens: In totaal hebben we nu 45 patiënten met MS opgespoord die
woonden in de regio van het genetisch geïsoleerde bevolkingsgroep op het moment van de
diagnose. Deze patiënten zijn thuis bezocht door een arts-onderzoeker voor bevestiging van
32
de diagnose MS en voor het afnemen van bloed voor het erfelijke materiaal. Zoals verwacht
was 71% van de patiënten vrouw en leed 84% aan de relapsing-remitting vorm van MS.
Verder zijn 137 eerstegraads (ouders, kinderen, broers/zusters), tweedegraads (ooms/tantes,
grootouders) en derdegraads familieleden (nichten en neven) van de patiënten thuis
onderzocht. Van de familieleden is bloed afgenomen voor het genetisch onderzoek en is het
voorkomen van auto-immuunziekten nagegaan. Daarmee is de verzameling van de klinische
gegevens volgens schema afgerond.
Stamboomonderzoek: Op basis van het genealogisch of stamboomonderzoek zijn nu in het
totaal 22 (45%) van de patiënten te koppelen in 2 stambomen. Momenteel gaan wij na of deze
2 stambomen samen te voegen zijn tot 1 stamboom. Op dit momenten laten de stambomen
van 9 patiënten ‘loops’ zien. Dat wil zeggen dat de vader en moeder verwant zijn. De
verwantschap tussen vader en moeder is terug te vinden tussen 12 en 14 generaties geleden.
Bij de familieleden van de patiënten was 8% van de eerste- en tweedegraads familieleden
bekend met type 1 diabetes. Dit is duidelijk hoger dan in de algemene populatie (0.2-0.4%).
Ook het voorkomen van schildklieraandoeningen was duidelijk verhoogd: 23% van de eersteen tweedegraads familieleden was bekend met een schildklieraandoening, ten opzichte van
6% (meeste subklinisch, dat wil zeggen zonder klachten ten gevolge van de ziekte) in de
algemene bevolking.
Genetisch onderzoek: Het erfelijkheidsonderzoek is gestart met het bepalen van de erfelijke
informatie die aanwezig is in het HLA-gebied bij de familieleden met MS. 27% van de
patiënten heeft in dit gebied een bepaalde combinatie van genen, die het DR2-haplotype
wordt genoemd. In MS-patiënten afkomstig uit de algemene bevolking is dit in de buurt van
de 56%. Het DR2-haplotype is op dit moment de enige erfelijke factor waarvan duidelijk
aangetoond is, dat het bijdraagt aan het verhogen van de gevoeligheid voor MS. De
percentages van 27 en 56% wijzen er echter op dat deze factor belangrijker is in de algemene
bevolking, dan in de genetisch geïsoleerde bevolkingsgroep. Op dit moment verrichten we de
analyses voor de genomische zoektocht naar nieuwe genen die een rol spelen in het ontstaan
van MS. In totaal zijn 49 patiënten met MS en 137 familieleden opgenomen in de analyse. De
verwerking van de resultaten zal naar verwachting worden afgerond in april, zodat we op
basis van de bevindingen een vervolgsubsidie kunnen aanvragen.
Onderzoekers:
Hilda Kornman, genealoog, 0,4 fte
Anand Jaddoe, analist, 0,4 fte
Begeleiders:
Drs. Ilse Hoppenbrouwers, arts-onderzoeker neurologie
Prof. dr. Cornelia van Duijn, genetisch epidemioloog
Dr. Rogier Hintzen, neuroloog/immunoloog
Prof. dr. Ben Oostra, moleculair geneticus
Dr. Esther Croes, genetisch epidemioloog
Instituut: Erasmus MC, universitair medisch centrum Rotterdam
Looptijd van het onderzoek: 2 jan. 2003 – 2 jan. 2004
6.3.3 Onderzoek naar erfelijke factoren bij het MS Centrum VUmc en het
ErasMS
Bij het MS Centrum VUmc wordt onderzoek verricht naar erfelijke factoren die een rol spelen
bij MS door dr. Tineke Hooper-van Veen. Zie hiervoor paragraaf 3.2 van dit katern.
33
Bij het Rotterdams MS-centrum ErasMS wordt onderzoek verricht naar erfelijke factoren die
een rol spelen bij MS door de analiste Els Halbmeijer-van de Plas. Zie hiervoor paragraaf 3.3
van dit katern.
34
7. Onderzoek van het immuunsysteem in MS
7.1 Inleiding
De witte bloedcellen zijn de belangrijkste cellen van het immuunsysteem, het afweersysteem
van het lichaam. Er bestaan verschillende soorten witte bloedcellen die elk een eigen functie
hebben binnen het afweersysteem. Voorbeelden van dergelijke functies zijn: het aanvallen en
doden van cellen waarbinnen zich een virus bevindt, het maken van speciale eiwitten
(antilichamen) die zich aan vreemde stoffen of bacteriën kunnen binden en het onschadelijk
maken van vreemde stoffen waaraan antilichamen gebonden zijn en resten van dode cellen
door deze ‘op te eten’. Samen zorgen de witte bloedcellen ervoor dat virussen en bacteriën
onschadelijk gemaakt en opgeruimd worden.
De verschillende cellen van het immuunsysteem kunnen elkaar beïnvloeden. Voor het
grootste gedeelte gebeurt dit met behulp van hormoonachtige stoffen, die cytokinen worden
genoemd. Als cellen actief worden, bijvoorbeeld door contact met een lichaamsvreemde stof,
kunnen ze verschillende cytokinen maken en uitscheiden. Deze cytokinen kunnen elk weer
verschillende typen cellen van het immuunsysteem activeren of juist remmen.
Door de verschillende typen cellen en de verschillende manieren waarop zij elkaar
beïnvloeden vormt het immuunsysteem een uiterst complex systeem, waardoor het vaak
moeilijk is om uit te zoeken wat er precies mis is in een ontregeld immuunsysteem.
Bij MS lijkt vooral een bepaald type witte bloedcellen, de lymfocyten, ontregeld te zijn. In
tegenstelling tot andere bloedcellen, kunnen deze cellen op zeer specifieke wijze
lichaamsvreemd (=antigeen; bijv. bacteriën/virussen) onderscheiden van lichaamseigen
materiaal. Er bestaan ruwweg twee categorieën lymfocyten: T-cellen en B-cellen. Beide
celtypen hebben een receptor (een eiwit op de cel, letterlijk: ontvanger) waarmee ze
lichaamsvreemd (antigeen) materiaal herkennen. De manier waarop ze met het antigeen
omgaan is echter verschillend. T-cellen gaan na antigeen-herkenning als complete cel in de
aanval om het antigeen onschadelijk te maken, terwijl B-cellen grote hoeveelheden antigeenbindende eiwitten gaan produceren en uitscheiden in het bloed, om zo het antigeen te
inactiveren en vervolgens op te kunnen ruimen. De antigeen-bindende eiwitten van B-cellen
zijn de zogenaamde antilichamen (=antistoffen of immuunglobulinen). Onder normale
omstandigheden zal het afweersysteem niet reageren tegen bestanddelen van het eigen
lichaam, omdat het geleerd heeft dat het niet vreemd is. Echter, bij MS wordt de isolatielaag
(de myeline) om de zenuwvezels in het centrale zenuwstelsel niet meer door de B- en T-cellen
als 'lichaamseigen' herkent. De B- en T-cellen gaan in de aanval tegen deze myeline waardoor
deze afgebroken wordt.
Zowel bij het verergeren als bij het onderdrukken van ziekte spelen de al eerder genoemde
cytokinen een belangrijke rol. Cytokinen zijn de boodschappermoleculen van de cellen van
het immuunsysteem. Zij kunnen grofweg in twee groepen worden ingedeeld:
ontstekingsbevorderende en ontstekingsremmende cytokinen. Afhankelijk van de balans
tussen de geproduceerde cytokinen, kunnen bepaalde T-cellen zich tot twee verschillende
typen ontwikkelen, waarbij het ene type (Th1) ontstekingsbevorderend werkt en het andere
type (Th2) zijn werk grotendeels doet zonder bevordering van ontstekingen. Tegelijkertijd
wordt verondersteld dat een derde type T-cellen, de zogenaamde Tr of regulatorcellen, de
activiteit van de ziekte kunnen onderdrukken.
Naast B- en T-cellen lijken ook macrofagen en microglia een belangrijke rol te spelen bij MS.
Macrofagen (letterlijk: grote eters) zijn de cellen van het immuunsysteem die tot taak hebben
om dode of beschadigde cellen of aan antilichaam gebonden antigenen te verwijderen door
35
deze ‘op te eten’. Er zijn aanwijzingen dat macrofagen in MS bijdragen aan de afbraak van de
beschermende myelinelaag. Daarnaast spelen macrofagen een belangrijke rol bij de productie
van cytokinen en dus bij het regelen van de activiteit van het immuunsysteem. Microglia
(letterlijk: kleine glia) zijn de belangrijkste cellen van het afweersysteem van de hersenen. Zij
zijn als het ware de macrofagen van de hersenen en spelen waarschijnlijk een belangrijke rol
in de vorming van aangedane gebieden (laesies) en de afbraak en het opruimen van weefsel
van het centrale zenuwstelsel.
7.2 Onderzoek naar antilichamen
7.2.1 Inleiding
Verschillende soorten witte bloedcellen spelen een belangrijke rol bij MS. Een van deze
soorten zijn de B-cellen. B-cellen kunnen op zeer specifieke wijze lichaamsvreemd
onderscheiden van lichaamseigen materiaal. Zij hebben een receptor (een eiwit op de cel,
letterlijk: ontvanger) waarmee ze lichaamsvreemd materiaal herkennen. Na herkenning van
een lichaamsvreemde stof gaan B-cellen grote hoeveelheden eiwitten gaan produceren en
uitscheiden in het bloed, die deze lichaamsvreemde stof kunnen binden. Deze eiwitten worden
antilichamen (of immuunglobulinen) genoemd. Door de binding van antilichamen wordt de
lichaamsvreemde stof inactief gemaakt. Bovendien is deze binding een signaal voor een ander
type witte bloedcel, de macrofaag of ‘grote eter’, dat deze lichaamsvreemde stof opgeruimd
dient te worden. De macrofaag herkent deze gebonden antilichamen via eiwitten op de cel, die
Fc-receptoren worden genoemd. Onder normale omstandigheden zal het afweersysteem niet
reageren tegen bestanddelen van het eigen lichaam, omdat het geleerd heeft dat het niet
vreemd is. Echter, bij MS wordt de isolatielaag (de myeline) om de zenuwvezels in het
centrale zenuwstelsel niet meer door de B-cellen als 'lichaamseigen' herkent. De B-cellen
vormen daarom bij MS antilichamen tegen de myeline, waardoor de macrofagen aangezet
kunnen worden tot het afbreken van de myelinelaag.
Behalve dat elk antilichaam specifiek een bepaald (deel van een) eiwit of stof herkend, zijn er
ook verschillende klassen van antilichamen. Deze verschillende klassen worden herkend door
verschillende typen Fc-receptoren. De Stichting MS Research subsidieert drie projecten
waarin onderzocht wordt welk van deze antilichamen en Fc-receptoren betrokken zijn bij
MS. In paragraaf 7.2.2 wordt onderzoek beschreven naar de eigenschappen van antilichamen
die myeline herkennen en die in de hersenvloeistof van mensen met MS gevonden worden.
Myeline bestaat uit verschillende eiwitten. Om deze reden wordt zowel onderzocht welk (deel
van) welk myeline-eiwit de antilichamen herkennen als tot welke klasse de antilichamen
behoren. In paragraaf 7.2.3 wordt onderzoek beschreven naar het effect van verschillende
klassen antilichamen op een MS-achtige ziekte in muizen. Tevens proberen de onderzoekers
te achterhalen welke Fc-receptoren de meeste invloed hebben op de vorming van aangedane
gebieden bij MS en wat hierbij de rol is van andere eiwitten van het immuunsysteem
(complementeiwitten). In paragraaf 7.2.4 wordt onderzoek beschreven naar de mogelijkheid
om het ziekteverloop in muizen te beïnvloeden door middel van antilichamen tegen een van
de Fc-receptoren. Doordat deze antilichamen de Fc-receptor herkennen en zich eraan
binden, kunnen zij deze receptor blokkeren en zijn werking uitschakelen.
Bepaalde delen van antilichamen, de zogenaamde lichte ketens, worden herkend door een
type witte bloedcel, die mestcel wordt genoemd. Mestcellen zijn witte bloedcellen, die stoffen
maken, die een rol spelen bij allergische reacties. De mestcel slaat deze stoffen op in blaasjes
36
binnen de cel, totdat een signaal ontvangen wordt, dat een allergische reactie dient plaats te
vinden. De mestcel dankt zijn naam aan het feit dat de volledig met blaasjes gevulde cel er
onder de microscoop uitziet of deze vetgemest is.
In paragraaf 7.2.5 wordt onderzoek beschreven naar een mogelijke rol van lichte ketens van
antilichamen en mestcellen bij het ontstaan van aangedane gebieden bij MS.
7.2.2 Bestudering van myelinespecifieke antilichamen geproduceerd door
B-cellen uit de hersenvloeistof van patiënten met MS
(98-341 MS)
Doel van het onderzoek:
In dit project willen we antilichamen bestuderen welke een rol spelen bij het ziekteproces van
multiple sclerose. Hiermee hopen we inzicht te krijgen in de rol die dergelijke antilichamen
spelen bij deze auto-immuunziekte, waardoor we niet alleen het ontstaan van deze ziekte en
het verloop van het ziekteproces beter gaan begrijpen maar ook mogelijk nieuwe
aangrijpingspunten voor behandelingsmogelijkheden kunnen ontwikkelen.
Achtergrond van het onderzoek:
In het algemeen wordt verondersteld dat bij MS met name een T-cel respons actief is. Er zijn
echter ook aanwijzingen dat B-cellen bij deze ziekte een rol spelen. Zo worden er in het
hersen- en ruggenmergvocht (liquor cerebrospinalis) van MS-patiënten grote groepen met
elkaar verwante B-cellen (=klonen) gevonden, zijn bepaalde antilichamen in sterk verhoogde
hoeveelheden aanwezig, en worden er B-cellen en antilichaammoleculen gevonden die gericht
zijn tegen verschillende myeline-eiwitten van de oligodendrocyten.
Echter weinig is bekend over wat voor type antilichamen precies door de B-cellen in de liquor
geproduceerd worden. Dit willen we weten zowel op het niveau van de specificiteit en
functionaliteit van de antilichamen die gevormd worden alsmede op het niveau van de genen
die coderen voor deze antilichamen. Hiermee hopen we niet alleen inzicht te verkrijgen in het
ziekteproces bij MS, maar ook misschien nieuwe vormen van behandeling te ontwikkelen. In
dit project willen we daarom van de liquor van MS-patiënten de antilichaammoleculen, en die
genen die hiervoor coderen, in handen krijgen voor nader onderzoek.
Bereikte resultaten:
Aangezien er in de liquor maar weinig B-cellen aanwezig zijn moeten we speciale moleculairbiologische technieken toepassen om de antilichamen en de coderende genen in handen te
krijgen. We maken daartoe gebruik van recombinant-DNA-technologie. Deze techniek heet
het ‘combinatorial phage display library'-systeem. In het kort houdt deze techniek het
volgende in. DNA van de B-cellen (uit de liquor van MS-patiënten) dat codeert voor de
antilichamen wordt vermenigvuldigd, in bacteriën gestopt en op deze manier geproduceerd
aan de oppervlakte van bacterievirussen (=bacteriofagen). We kunnen nu vervolgens
onderzoeken waartegen deze stukjes antilichaam aan de buitenkant van de bacterievirussen
gericht zijn. Ook kunnen we nu de genen die coderen voor deze antilichamen nader
analyseren. We hebben inmiddels van een drietal patiënten met MS bacteriofagen gemaakt die
antilichamen van de B-cellen uit de liquor maken en we zijn thans aan het onderzoeken aan
welke antigenen deze antilichamen binden. Met name wordt nu met verschillende technieken
vastgesteld of deze antilichamen kunnen binden aan eiwitten, die belangrijke bestanddelen
van de myeline van de oligodendrocyten vormen. Analyse van het DNA dat codeert voor
dergelijke antilichamen heeft inmiddels laten zien dat er in de liquor veel cellen aanwezig zijn
die met elkaar samen één kloon vormen. Dit is een aanwijzing dat het proces van de
afweerreactie tegen dit eiwit zich afspeelt binnen het centrale zenuwstelsel. In de liquor zijn
37
meerdere van dergelijke klonen aanwezig. De B-cellen die behoren tot één kloon coderen
voor antilichaammoleculen die vrijwel identiek aan elkaar zijn en alleen verschillen in een
aantal DNA-mutaties die een rol spelen bij de bindingskracht (=affiniteit) voor antigeen. We
zullen nu ook onderzoeken of deze klonen bestaan uit ‘geheugen’cellen en of de vorming van
zogenaamde 'geheugen'-B-cellen plaats vindt in de hersenen. Deze geheugen-B-cellen zijn
cellen die gevormd worden bij de eerste reactie van het lichaam op een bepaald eiwit. Zij zijn
in staat zijn om bij een tweede of later contact van het lichaam met dit eiwit zeer snel een
afweerreactie en de productie van antilichamen tegen dit eiwit op te wekken. We hebben
reeds gevonden dat bij het vormen van een kloon het type antilichaam dat geproduceerd wordt
kan veranderen. Dit is een belangrijk kenmerk van geheugencellen. Deze maken na een eerste
contact een type antilichaam, dat niet zo sterk bindt, en schakelen bij een tweede contact over
op een sterker bindend type antilichaam.
Onderzoekers:
Ing. Annie Visser, analist
Ing. Rikst Nynke Schakel, analist
Begeleiders:
Prof. dr. Frans Kroese, immunoloog
Prof. dr. Jan Kuks, neuroloog
Instituut: Rijksuniversiteit Groningen
Looptijd van het onderzoek: 1 jul. 2000 - jul. 2004
7.2.3 De rol van antilichamen en Fc-receptoren in multiple sclerose
(99-395 MS)
Doel van het onderzoek:
Het ophelderen van de rol van antilichamen tegen myeline en van Fc-receptoren in de
afbraak van myeline tijdens multiple sclerose
Achtergrond van het onderzoek:
Een belangrijk kenmerken van multiple sclerose, is het afbreken van myeline in de hersenen
(demyelinisatie). In het bloed en de hersenvloeistof van (bepaalde groepen van) MS-patiënten
worden antilichamen tegen myeline aangetroffen. Deze kunnen binden aan myeline met als
gevolg dat myeline kan worden afgebroken door witte bloedcellen (macrofagen).
De macrofagen nemen de gebonden antilichamen waar via Fc-receptoren, die op de
buitenkant van de macrofagen zitten.
In dit onderzoek zal worden onderzocht welk type antilichamen en Fc-receptoren de grootste
schade kunnen aanrichten aan myeline. Dat gebeurt onder andere met behulp van het
muismodel voor MS (EAE). Er zal gebruik worden gemaakt van muizen die de genen voor
verschillende typen Fc-receptoren missen (Fc-receptor knockout muizen).
Verder zal in bloed en hersenvloeistof van MS-patiënten worden gekeken welke typen
antilichamen aanwezig zijn. In hersenmateriaal van overleden mensen met MS zal worden
gekeken welke Fc-receptoren in MS-laesies aanwezig zijn. Tevens zal worden onderzocht of
er erfelijke verschillen in Fc-receptoren bestaan tussen MS-patiënten en gezonde controles.
Bereikte resultaten:
38
Fc-receptor knockout muizen bleken net zo gevoelig te zijn voor EAE als normale muizen.
In het model dat wij gebruiken, zijn Fcreceptoren dus niet essentieel voor het onstaan van
een MS-achtige ziekte.
We hebben ook antilichamen tegen myeline ingespoten in dieren met EAE. De ziekte bleek
beduidend ernstiger te worden. Deze verergering was afhankelijk van het Fc-deel van de
antilichamen. Dit is het deel waarmee de antilichamen aan Fc-receptoren binden. Om te
kijken of Fc-receptoren betrokken zijn in de door de antilichamen veroorzaakte verergering
van EAE, hebben we antilichamen ingespoten in Fc-receptor knockout muizen. Ook in deze
dieren bleken antilichamen in staat de ziekte te verergeren. Antilichamen zijn dus niet
afhankelijke van Fc-receptoren om hun schadelijke effecten uit te oefenen.
Het DNA van 418 MS-patienten en 515 controles is onderzocht op de aanwezigheid van het
DNA voor bepaalde vormen van Fc-receptoren. Er werd geen verband gevonden tussen de
genen voor de Fc-receptoren en het optreden of het ziekteverloop van MS.
In hersenweefsel van overleden MS-patiënten wordt gekeken naar de aanwezigheid van
verschillende Fc-receptoren. Verder wordt gekeken naar complement. Dit zijn eiwitten, die
samen met antilichamen en Fc-receptoren schade kunnen aanrichten. In MS-laesies konden
we aanwezigheid van zowel antilichamen, Fc-receptoren als complement aantonen. In de
toekomst zullen we onderzoeken of Fc-receptoren en complement ook op dezelfde plaatsen in
de laesies aanwezig zijn. Dit zou een aanwijzing zijn voor interactie tussen antilichamen, Fcreceptoren en complement.
De rol van complement in MS wordt ook op een andere manier onderzocht. We zijn begonnen
met experimenten om de functie van het complementbestanddeel C1q in de opname van
myeline door macrofagen op te helderen. Dit ‘opeten’ van myeline speelt een rol bij de
beschadiging van myeline door macrofagen. We hebben gezien dat C1q kan binden aan
menselijk myeline. We proberen nu uit te zoeken op welke manier dit het ‘opeten’ van
myeline beïnvloedt.
Onderzoeker:
Drs. Esther Breij, aio
Ing. Rianka Vloet, analist
Begeleider:
Prof. dr. Christine Dijkstra, neuro-immunoloog
Dr. Sandra Amor, neuro-immunoloog
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 1 nov. 2000 – 1 nov. 2004
7.2.4 De rol van de antilichaam-receptor FcR1 bij een MS-achtige ziekte in
muizen
(01-453 MS)
Doel van het onderzoek:
Analyse van de rol van FcR1-receptoren bij de MS-achtige ziekte EAE. Is er een toename
van FcR1-receptoren in breinen van EAE-muizen? Is het mogelijk om EAE te voorkomen of
te genezen met antilichamen tegen de FcR1-receptoren?
Achtergrond van het onderzoek:
EAE is een MS-achtige ziekte in dieren, waarbij ontstekingen in het centrale zenuwstelsel
optreden. Macrofagen spelen een belangrijke rol bij EAE. Bij het ontstaan van de ziekte
treden ze op als antigeen-presenterende cellen, cellen die andere bloedcellen aanzetten tot een
39
reactie of een bepaald eiwit. Bij het voortschrijden kunnen ze ook zelf myeline beschadigen.
Verwijdering van macrofagen uit muizen met behulp van een bepaalde techniek (Huitinga et
al) voorkomt EAE zonder dat hierbij een afname optreedt van het aantal T-cellen dat de
hersenen binnendringt. In een diermodel voor ontstekingsreacties in de huid, wordt een
eenmalige ontstekingsreactie voorkomen d.m.v. antilichamen tegen FcR1-receptoren in
muizen die menselijke FcR1-receptoren maken. De ontstekingsreactie wordt geblokkeerd
door uitschakeling van de geactiveerde macrofagen die FcR1-receptoren bezitten.
Thepen et al (persoonlijke mening) hebben in MS-breinen een verhoging aangetoond van
FcR1-receptoren op hersencellen.
Van IFN-, een standaardtherapie van MS is bekend dat de aanwezigheid van FcR1receptoren op macrofagen wordt geremd (Van Weijenberg et al). Uitgaande van deze
vaststellingen over de belangrijke rol van geactiveerde macrofagen in EAE en andere
ontstekingsreacties en de hoge efficiëntie waarmee deze cellen vernietigd worden door
antilichamen tegen FcR1-receptoren, hebben we in dit project gepoogd om de rol van FcR1receptoren in EAE en de behandeling met antilichamen tegen deze receptoren te onderzoeken.
Er waren 3 vraagstellingen:
1. Kunnen muizen, die menselijke FcR1-receptoren maken, EAE krijgen.
2. Zo ja, is er een verhoging van de hoeveelheid FcR1-receptoren in de cellen die de
hersenen van de EAE-muizen zijn binnengedrongen?
3. Kan EAE in deze dieren worden voorkomen met antilichamen tegen FcR1-receptoren?
Bereikte resultaten:
1. De muizen die de menselijke FcR1-receptoren maken zijn zwarte muizen van de C57Bl/6
stam. EAE kan in muizen opgewekt worden door het inspuiten van een peptide (een stukje
eiwit) van myeline. C57Bl/6-muizen bleken EAE te krijgen na inspuiten van een peptide
van het myeline-eiwit MOG.
2. Helaas bleek in een eerste experiment dat de muizen die de menselijke FcR1-receptoren
maken geen EAE kregen na inspuiten van het myeline-peptide. Er werden bij deze dieren
ook geen binnengedrongen cellen in de hersenen en het ruggenmerg gevonden.
Er werd toen besloten het experiment te herhalen met opnieuw C57Bl/6 dieren met
menselijke FcR1-receptoren in samenwerking met Anneke Vuurman van de groep van
professor Van de Winkel van het Universitair Medisch Centrum Utrecht. In Utrecht was
men ook niet in staat geweest in dezelfde muizenstam een andere immuunziekte,
experimentele allergische neuritis op te wekken. Het maken van muizen die een menselijk
eiwit maken is een ingewikkeld proces, waarbij de eerste muis ontstaat uit twee
muizenstammen. Door kruisingen probeert men vervolgens de muis weer de
eigenschappen van een van de muizenstammen te geven. Muizen van verschillende
stammen kunnen sterk verschillen in hun gevoeligheid voor het krijgen van ziekten waarbij
het immuunsysteem een rol speelt. Men vermoedt dat de muizen die de menselijke FcR1receptoren maken en die slechts gedurende 7 generaties teruggekruist waren met de
C57Bl/6 muis, nog onvoldoende gevoelig waren omdat er nog onvoldoende C57Bl/6genen en nog teveel genen van de minder gevoelige muizenstam aanwezig waren.
We zijn tot op heden niet in staat geweest het experiment te herhalen omdat er in de
Utrechtse proefdierenstal een infectie heerst waardoor geen dieren meer leverbaar zijn.
Helaas hebben wij ons om deze reden genoodzaakt gezien om het project stop te zetten.
Onderzoeker:
Barbie Machiels, analist
Dr. Hu Xu Zhang, postdoc
40
Begeleiders:
Dr. Marc De Baets, neuro-immunoloog
Instituut: Academisch Ziekenhuis Maastricht
Looptijd van het onderzoek: 1 jan. 2002 – 1 jan. 2004
Cofinanciering: De bijdrage van de postdoc aan dit project wordt gefinancierd door de
Chinese regering.
7.2.5 Onderzoek naar een mogelijke rol van delen van antilichamen bij MS
(02-502 MS)
Doel van het onderzoek:
Het doel van het onderzoek is het bepalen van een mogelijke rol van lichte ketens van
antilichamen bij MS. Hiertoe zal onderzocht worden of deze lichte ketens aanwezig zijn
in hersenweefsel van MS-patiënten.
Achtergrond van het onderzoek:
Antilichamen, ook wel immunoglobulinen genaamd, bestaan uit vier stevig gekoppelde
eiwitketens. Twee van deze ketens zijn lang en groot en worden derhalve zware ketens
genoemd. De andere twee zijn kort en worden lichte ketens genoemd. Bij de productie van
antilichamen door B-cellen worden immunoglobuline lichte ketens in overmaat aangemaakt
en vervolgens uitgescheiden door de cel. Vrije lichte ketens zijn in veel lichaamsvloeistoffen
(serum, urine, liquor, etc) detecteerbaar. De hoeveelheid immunoglobuline lichte ketens is in
de hersenvloeistof (liquor) van MS-patiënten sterk verhoogd in vergelijking met deze in
gezonde personen. Wat de betekenis is van deze verhoogde hoeveelheden van lichte ketens
voor het verloop van de ziekte is niet bekend, hoewel er aanwijzingen zijn dat deze verhoging
mogelijk verband houdt met voortschrijding van de ziekte. Het mechanisme waarbij vrije
lichte ketens dit tot stand zouden kunnen brengen is echter onbekend.
In recent onderzoek hebben we aangetoond dat vrije lichte ketens na binding van specifieke
antigenen in staat zijn een bepaald type witte bloedcellen (mestcellen) te activeren. De vrije
lichte ketens binden aan mestcellen via specifieke receptoren. Hernieuwd contact met
antigeen leidt tot mestcelactivatie en uitscheiding van ontstekingsgerelateerde verbindingen,
die een lokale ontstekingsreactie op gang brengen. Uit eigen onderzoek is gebleken dat
mestcelactivatie via lichte ketens cruciaal is voor de ontwikkeling van o.a.
contactovergevoeligheid in muizen.
Mestcellen blijken ook een belangrijke rol te spelen in de ontwikkeling van MS, waarbij
echter onbekend is hoe de mestcellen worden geactiveerd. In het licht van onze recente
bevindingen hebben wij de volgende onderzoeksvragen gesteld:
1. Kunnen we immunoglobuline vrije lichte ketens aantonen in hersenweefsel van MSpatiënten? En is de hoeveelheid verhoogd ten opzichte van hersenweefsel van gezonde
personen?
2. Waar bevinden zich immunoglobuline lichte ketens? Bevinden zich op deze plaatsen bijv.
ook mestcellen?
Bereikte resultaten:
Hersenweefsel van MS-patiënten en gezonde personen, verkregen via de Nederlandse
Hersenbank, is met behulp van speciale (immunohistochemische) technieken aangekleurd
voor eiwitten die gemaakt worden door mestcellen (tryptase), B-cellen (CD22), geactiveerde
macrofagen (HLA-DR), voor myeline eiwitten en immunoglobuline vrije lichte ketens.
41
Vrije lichte ketens waren aanwezig in (chronisch) actieve MS-laesies, maar niet in inactieve
laesies, gezond weefsel of controle hersenweefsel. De lichte ketens waren aanwezig bij cellen
in het hersenweefsel, bij kleine bloedvaten en in ontstekingsgebieden rond bloedvaten
(perivasculaire infiltraten). Dit betekent dat deze cellen lichte ketens produceren of deze
binden via een receptor. Het aantal cellen met lichte ketens was klein in vergelijking met het
aantal geactiveerde macrofagen (HLA-DR positieve cellen). Het is nog niet duidelijk op of in
welk type cellen de vrije lichte ketens aanwezig zijn. In het hersenweefsel waarin de cellen
met lichte ketens werden gevonden konden we ook mestcellen aantonen. In toekomstig
onderzoek zal bekeken worden of deze mestcellen ook binding van vrije lichte ketens
vertonen.
Onderzoeker:
Ing. Priscilla Heijnen, analist
Begeleiders:
Drs. Esther Breij, aio
Dr. Frank Redegeld, biochemicus/ immunoloog
Prof. dr. Christine Dijkstra, celbioloog/immunoloog
Instituut: Universiteit Utrecht en VU medisch centrum, Amsterdam
Looptijd van het onderzoek: pilotstudie gedurende 3 maanden, 2003
7.3 Onderzoek naar immuuncellen
7.3.1 Inleiding
De witte bloedcellen zijn de belangrijkste cellen van het immuunsysteem, het afweersysteem
van het lichaam. Er bestaan verschillende soorten witte bloedcellen die elk een eigen functie
hebben binnen het afweersysteem. Voorbeelden van dergelijke functies zijn: het aanvallen en
doden van cellen waarbinnen zich een virus bevindt, het maken van speciale eiwitten
(antilichamen) die zich aan vreemde stoffen of bacteriën kunnen binden en het onschadelijk
maken van vreemde stoffen waaraan antilichamen gebonden zijn en resten van dode cellen
door deze ‘op te eten’. Samen zorgen de witte bloedcellen ervoor dat virussen en bacteriën
onschadelijk gemaakt en opgeruimd worden. Bij MS is het immuunsysteem echter ontregeld
en vallen de witte bloedcellen niet alleen indringers van buiten aan, maar ook de isolatielaag
(myeline) om de zenuwvezels. In paragraaf 7.3.2 wordt onderzoek beschreven naar
veranderingen die optreden in witte bloedcellen bij opflakkeringen van MS. Hierbij wordt
gekeken naar de productie van bepaalde eiwitten door de activiteit te meten van de genen voor
deze eiwitten. De resultaten wijzen erop dat een eiwit, dat een rol speelt bij het doden van zich
verkeerd ontwikkelende cellen, van belang is om de ziekte onder controle te houden.
Bij MS lijkt vooral een bepaald type witte bloedcellen, de lymfocyten, ontregeld te zijn. In
tegenstelling tot andere bloedcellen, kunnen deze cellen op zeer specifieke wijze
lichaamsvreemd (=antigeen; bijv. bacteriën/virussen) onderscheiden van lichaamseigen
materiaal. Er bestaan ruwweg twee categorieën lymfocyten: T-cellen en B-cellen. Beide
celtypen hebben een receptor (een eiwit op de cel, letterlijk: ontvanger) waarmee ze
lichaamsvreemd materiaal herkennen. Voor deze herkenning is het noodzakelijk dat de
lichaamsvreemde stof (het antigeen) als het ware aan de T- of B-cel wordt aangeboden door
een andere cel. Dit wordt antigeen-presentatie genoemd. Bepaalde soorten witte bloedcellen,
dendritische cellen genaamd, zijn zeer goede antigeen-presenterende cellen. Terwijl B-cellen
grote hoeveelheden antigeenbindende eiwitten gaan produceren na herkenning van een
antigeen (zie paragraaf 7.2.1), gaan T-cellen als complete cel in de aanval om het antigeen
42
onschadelijk te maken. Omdat bij MS de isolatielaag (de myeline) om de zenuwvezels in het
centrale zenuwstelsel niet meer door de T-cellen als ‘lichaamseigen’ wordt herkend, vallen de
T-cellen de myeline aan waardoor deze afgebroken wordt.
Als een eiwit optreedt als antigeen, presenteren de antigeen-presenterende cellen een deel van
dit eiwit aan de B- en T-cellen, die hierop reageren. Zo’n klein deel van een eiwit wordt een
peptide genoemd. B- en T-cellen die myeline aanvallen herkennen en reageren dus op een
peptide van een myeline-eiwit. In paragraaf 7.3.3 wordt beschreven dat indien een myelinepeptide in een gewijzigde vorm wordt aangeboden aan het immuunsysteem, dit niet leidt tot
opwekking van maar juist tot bescherming tegen een MS-achtige ziekte in muizen. Om nader
te onderzoeken of deze ontdekking mogelijkheden voor een nieuwe therapie in zich bergt,
wordt momenteel onderzocht op welke wijze de bescherming tegen de ziekte door het
gewijzigde peptide tot stand komt.
Paragraaf 7.3.6 beschrijft onderzoek naar een mogelijke rol van antigeen-presenterende cellen
in de lymfeklieren in de hals bij MS. In deze lymfeklieren worden antigeen-presenterende
cellen gevonden, die myeline bevatten. Deze cellen lijken een ontstekingsremmende werking
te hebben.
Naast B- en T-cellen lijken ook macrofagen een belangrijke rol te spelen bij MS. Macrofagen
(letterlijk: grote eters) zijn de cellen van het immuunsysteem die tot taak hebben om dode of
beschadigde cellen of aan antilichaam gebonden antigenen te verwijderen door deze ‘op te
eten’. Er zijn aanwijzingen dat macrofagen in MS bijdragen aan de afbraak van de
beschermende myelinelaag. Daarnaast spelen macrofagen een belangrijke rol bij het regelen
van de activiteit van het immuunsysteem. Een deel van de macrofagen bevindt zich rondom
de bloedvaten in de hersenen. Deze macrofagen worden perivasculair genoemd (peri- =
rondom, vasculair = de bloedvaten betreffend). In paragraaf 7.3.4 wordt een project
beschreven waarin de rol van deze perivasculaire macrofagen bij het ontstaan van MSontstekingen in de hersenen onderzocht wordt.
Het is niet mogelijk om bij levende mensen in de hersenen te kijken. Dit maakt het volgen van
de ziekteprocessen die optreden bij MS erg moeilijk. In paragraaf 7.3.5 wordt een nieuwe
MRI-techniek beschreven, die het mogelijk maakt om het binnendringen van macrofagen in
de hersenen van levende wezens te volgen.
In het MS Centrum VUmc onderzoekt dr. Mario Vogt welke veranderingen in de productie
van eiwitten door witte bloedcellen van invloed zijn op het verloop van MS. Zie voor meer
informatie over dit onderzoek paragraaf 3.2.
7.3.2 Veranderingen in het afweersysteem tijdens opflakkeringen van MS
(98-356 MS)
Doel van het onderzoek:
Het verkrijgen van inzicht in de rol van immunologische en erfelijke factoren bij de
verergering van multiple sclerose.
Achtergrond van het onderzoek:
Activiteit van genen in bloedcellen kan belangrijke informatie opleveren voor het begrip van
het ziekteverloop in patiënten met multiple sclerose. Belangrijke vragen hierbij zijn : a) of de
activiteit van bepaalde genen verandert tijdens perioden van ziekteverergering en b) of de
activiteit van bepaalde genen het ziekteverloop in MS-patiënten op de lange termijn kan
43
voorspellen. In het huidige onderzoek werd aandacht besteed aan de genen die coderen voor
een variëteit aan cytokinen (belangrijke groei- en differentiatiefactoren), chemokinereceptoren (van belang voor migratie van bloedcellen naar de hersenen) en moleculen
betrokken bij apoptose. Apoptose is een proces dat een belangrijke rol speelt bij de normale
ontwikkeling van cellen en weefsels. Cellen die zich verkeerd ontwikkelen krijgen signalen
van het omringende weefsel die ervoor zorgen dat de cel doodgaat. Bij ziekten als MS kan
apoptose zowel een positieve als een negatieve rol spelen. Terwijl apoptose van de
myelineproducerende oligodendrocyten kan bijdragen tot ziekteverergering, kan apoptose van
autoreactieve T-cellen bijdragen tot herstel. In een panel van MS-patiënten werd de activiteit
van de genen coderend voor het apoptose-inducerende eiwit Fas-ligand en zijn cellulaire
receptor Fas bestudeerd in relatie tot ziekteactiviteit. Deze analyse werd uitgevoerd in
samenhang met de activiteit van genen coderend voor cytokinen en enkele chemokinereceptoren.
Bereikte resultaten:
In de afgelopen periode werd onderzoek gedaan in ca. 300 bloedmonsters van 13
onbehandelde MS-patiënten en 6 gezonde donoren, maandelijks afgenomen over een periode
van 1,5 jaar. In deze patiënten zijn exacerbaties (opflakkeringen) en remissies
(herstelperioden) van de ziekte goed omschreven, terwijl tevens kon worden beschikt over
maandelijkse MRI-scans. In deze patiënten werd gevonden dat Fas en Fas-ligand in MSpatiënten verhoogd zijn t.o.v. gezonde controles.
Bovendien bleek de expressie van Fas in “relapsing-remitting” MS-patiënten toe te nemen in
relatie tot het ontwikkelen van actieve MRI-laesies en exacerbaties. Of deze toename oorzaak
of gevolg is van het ziekteproces kon op basis van deze gegevens niet worden vastgesteld.
De gegevens van 27 MS-patiënten werden vervolgens gebruikt om te bepalen in hoeverre de
10 geanalyseerde immunologische markers het verloop van de ziekte kunnen voorspellen. De
voortschrijding van MS werd bepaald over een periode van 10 jaar, op basis van een toename
van invaliditeit, zoals bepaald met behulp van de zogenaamde EDSS-schaal. In deze analyse
werd gevonden dat “relapsing-remitting” MS-patiënten met een hogere Fas-productie een
gunstiger beloop van de ziekte laten zien: dergelijke patiënten vertonen minder verergering op
de EDSS-schaal dan patiënten met een lagere productie. De andere onderzochte markers (5
verschillende cytokinen en 3 verschillende cytokine-receptoren) hadden geen voorspellende
waarde. Op soortgelijke wijze als hierboven beschreven blijkt in secundair progressieve MS
een verhoogde productie van Fas-ligand voorspellend te zijn voor een gunstig verloop van de
ziekte.
Deze gegevens suggereren dat het proces van apoptose van belang is om de ziekte onder
controle te houden. Indien deze resultaten kunnen worden bevestigd in grotere groepen
patiënten is een nieuw doelwit voor therapie bij MS geïdentificeerd.
Onderzoeker:
Drs. Luba Lopatinskaya, aio
Begeleiders:
Dr. Lex Nagelkerken, immunoloog
Prof. dr. Kees Lucas, immunoloog
Instituut:
TNO Preventie en Gezondheid, Leiden
VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 21 jun. 1999 - 21 jun. 2003
Cofinanciering: ZorgOnderzoek Nederland- Medische Wetenschappen (ZonMW)
44
7.3.3 Bescherming tegen ziekte in een muismodel voor MS
(00-432 MS)
Doel van het onderzoek:
Het vermogen van een myeline-eiwit om EAE (een MS-achtige ziekte in muizen) te
bewerkstelligen, vermindert als dit eiwit wordt voorzien van mannose-groepen. Doel van het
onderzoek is het verkrijgen van meer inzicht in het onderliggende werkingsmechanisme.
Achtergrond van het onderzoek:
Er wordt verondersteld dat T-cellen die reageren op myeline ten grondslag liggen aan het
ontstaan en de verergering van MS. Dit proces kan in muizen worden nagebootst door
immunisatie met myeline-peptide (een stukje myeline-eiwit). Immunisatie resulteert in een
MS-achtige ziekte, genaamd Experimentele Auto-immuun Encephalomyelitis (EAE).
Antigeen-presenterende cellen (APC) spelen een belangrijke rol bij het in gang zetten van een
immuunreactie tegen eiwitten. Dit type immuuncellen kan stukjes eiwit (peptiden) opnemen
en presenteren aan T-cellen. Als peptiden door een APC worden aangeboden, kan dit een Tcel activeren. Hierdoor start een immuunreactie.
De meeste APC beschikken over specifieke receptoren (een soort grijpers), waarmee ze heel
efficiënt peptiden uit hun omgeving kunnen opnemen. Mannose-receptoren op APC
herkennen specifieke suikergroepen, zoals mannose.
In een eerste studie is onderzocht of het koppelen van mannose aan myeline-peptide het
ontwikkelen van EAE zou beïnvloeden. Het mannose-peptide blijkt geen ziekte op te wekken,
maar de muizen juist te beschermen tegen EAE. Het immuunsysteem geeft geen goede reactie
meer tegen het peptide en muizen worden niet of minder ziek; de muizen zijn min of meer
tolerant geworden tegen het opwekken van ziekte. Hoe deze tolerantie tot stand komt, is
vooralsnog onduidelijk. Een beter inzicht in het onderliggende mechanisme is nodig om te
bepalen of peptiden waaraan mannose is gekoppeld (gemannosyleerde peptiden) bruikbaar
zijn als alternatieve therapie bij MS.
Het huidige onderzoek bestudeert de wijze waarop gemannosyleerd peptide aangrijpt in de
ontwikkeling van ziekte en zo het ontstaan van EAE verhindert. Daarnaast wordt de
bruikbaarheid van gemannosyleerd peptide bestudeerd in al bestaande ziekte.
Bereikte resultaten:
Er zijn verschillende scenario’s denkbaar, waarom gemannosyleerd peptide het ontstaan van
EAE verhindert. Allereerst kan het gemannosyleerd peptide zich in de muis op een andere
wijze verspreiden door binding aan mannose-receptoren. We hebben vooralsnog echter geen
aanwijzingen, dat gemannosyleerd peptide zich in een gezonde muis anders verdeelt dan
gewoon peptide.
Er is onderzocht of toediening van gemannosyleerd peptide 8 dagen na de gebruikelijke
opwekking van ziekte nog werkzaam is. De eerste aanwijzingen werden gevonden, dat
gemannosyleerd peptide in potentie werkzaam is bij muizen waar EAE al in is opgewekt.
Daarnaast zijn geactiveerde myeline-specifieke T-cellen ingespoten in gezonde muizen; dit
leidt normaliter tot een versnelde ontwikkeling van EAE. Door gelijktijdige behandeling met
gemannosyleerd peptide werd de ernst van EAE sterk verminderd. Het gemannosyleerde
peptide is dus in staat om het ziekteproces te remmen als schadelijke T-cellen al aanwezig
zijn. Dit biedt mogelijk aanknopingspunten voor therapie, omdat het immuunsysteem in MSpatiënten al geactiveerd is en schade aanricht op het moment dat behandeling wordt gestart.
Mogelijk zijn de signalen die de APC geeft aan de T-cel bepalend voor een veranderde
activatie van T-cellen, waardoor de ontwikkeling van EAE wordt verhinderd. Mogelijk speelt
hierbij een verminderde reactivatie van T-cellen in het centrale zenuwstelsel een rol.
45
Vervolgonderzoek richt zich op de vraag op welke wijze het gemannosyleerde peptide het
immuunsysteem beïnvloedt.
Onderzoeker:
Drs. Junda Kel, aio
Begeleiders:
Dr. Lex Nagelkerken, immunoloog
Dr. Frits Koning, immunoloog
Dr. Jan Wouter Drijfhout, peptide-chemicus
Instituut:
TNO Preventie & Gezondheid, Leiden
Leids Universitair Medisch Centrum
Looptijd van het onderzoek: 15 apr. 2002 - 15 apr. 2006
7.3.4 De rol van perivasculaire macrofagen in ontstekingsprocessen in de
hersenen
(01-476 MS)
Doel van het onderzoek:
Het doel van het onderzoek is om te bepalen welke rol een bepaald type witte bloedcellen,
perivasculaire macrofagen, spelen bij MS.
Achtergrond van het onderzoek:
De bloedvaten van de hersenen zijn anders die in de rest van het lichaam: ze zijn minder
doorlaatbaar voor bijvoorbeeld ziektekiemen en grote eiwitten. Om de bloedvaten in de
hersenen liggen bovendien cellen, zgn. perivasculaire macrofagen, die mogelijk ook een
bijdrage leveren aan het zo goed mogelijk beschermen van hersenweefsels tegen het
binnendringen van ziektekiemen en andere ontstekingsverwekkers vanuit de bloedbaan. Deze
perivasculaire macrofagen zijn in staat om deeltjes in zich op te nemen en te verteren. Er zijn
literatuurstudies die erop duiden dat deze perivasculaire macrofagen belangrijk zijn bij het op
gang brengen van ontstekingen in de hersenen, dus mogelijk ook bij het ontstaan van MSlaesies. In dit project willen we de rol van deze cellen nader bestuderen.
We willen onderzoeken of ze immuunreacties op gang kunnen brengen door contact te maken
met andere witte bloedcellen, of ze ziektekiemen kunnen herkennen, opeten en doden, of ze in
hersenen van MS-patiënten veranderen in vorm en aantal. Misschien zijn deze veranderingen
op de een of andere manier wel meetbaar in het bloed, zodat het in het bloed merkbaar zou
zijn als er een MS-laesie actief is. Tenslotte onderzoeken we of deze macrofagen misschien
ook verantwoordelijk zijn voor de afvoer van afvalprodukten uit de hersenen naar
bijvoorbeeld de dichtbijzijnste lymfeklier.
Bereikte resultaten:
Afgelopen jaar hebben we bewezen dat perivasculaire macrofagen de mogelijke middelen
hebben om een rol kunnen spelen bij de herkenning van potentiële ontstekingsverwekkers uit
het bloed. Verder hebben we laten zien dat deze perivasculaire macrofagen een receptor op
hun oppervlak hebben die bacteriën kan binden.
Anderzijds hebben we gevonden dat er myeline-eiwitten (welke vrijkomen als de isolatielaag
van zenuwvezels wordt afgebroken bij MS) aanwezig zijn in de lymfeklieren in de hals. In
deze halsklieren kunnen deze myeline eiwitten in contact komen met andere witte
bloedcellen.
46
Onderzoeker:
Drs. Babs Fabriek, aio
Begeleider:
Prof. dr. Christine Dijkstra, neuro-immunoloog
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 1 nov. 2002 – 1 nov. 2006
7.3.5 Meting van het binnendringen van witte bloedcellen in de hersenen
met behulp van MRI
(01-470 MS her)
Doel van het onderzoek:
Het in een levend dier volgen van het binnendringen van witte bloedcellen (macrofagen en Tcellen) in de zich ontwikkelende laesie.
Achtergrond van het onderzoek:
Een van de eerste gebeurtenissen in de vorming van een nieuwe laesie in MS is het
binnendringen van macrofagen en T-cellen. Tot heden is het onmogelijk gebleken deze
instroom van cellen in levende wezens te volgen. In dit onderzoek zullen technieken worden
ontwikkeld om deze instroom te volgen met MRI. Klinisch is MRI de belangrijkste techniek
om afwijkingen in de hersenen van MS-patiënten zichtbaar te maken. Het MRI-signaal wordt
gevormd door de eigenschappen van de structuur van het bestudeerde weefsel (aanwezigheid
en bewegelijkheid van water, compactheid van het weefsel enz). Met andere woorden, MRIafwijkingen zijn een gevolg van veranderingen in de structuur van het weefsel (ophoping van
water (oedeemvorming), myeline-afbraak, enz). In het verleden hebben we dan ook
aangetoond dat MRI-afwijkingen een gevolg zijn van de door de ziekte veroorzaakte
structurele afwijkingen tijdens laesievorming. De cruciale instroom van macrofagen en Tcellen tijdens de vroege laesievorming is echter onmogelijk te volgen met MRI tenzij men
deze cellen een stof op laat nemen die met MRI waargenomen kan worden. Dit noemt men
labelen van cellen met een contrastmiddel. In dit onderzoek worden hiervoor verschillende
labelingstechnieken onderzocht.
Bereikte resultaten:
Tot nu toe richt het onderzoek zich vooral op het labelen van macrofagen met ijzerhoudende
deeltjes (Ultra Small Particles of Iron Oxide; USPIO’s). Het ijzer in de USPIO’s gedraagt zich
als een klein magneetje en verstoort hierdoor het MRI-signaal. Als eerste opzet zijn USPIO’s
24 uur voor de MRI-meting ingespoten in ratten die EAE ontwikkelden. Gedurende deze 24
uur nemen macrofagen in het bloed de USPIO’s op en vervolgens gaan ze naar de
ontstekingsgebieden in de hersenen waar ze zichtbaar worden met MRI (zie de figuur
bovenaan deze pagina). Onderzoek van het hersenweefsel toonde aan dat USPIO’s inderdaad
aanwezig waren in de macrofagen. Op dit moment wordt een andere, meer gecontroleerde,
manier van labelen opgezet. De macrofagen worden nu niet in maar buiten het lichaam
gelabeld. Hiervoor worden voorlopers van macrofagen (monocyten) geïsoleerd uit het bloed,
vervolgens gedurende enkele uren geïncubeerd met USPIO’s. Tijdens de optimalisatie van
deze stappen wordt voortdurend gecontroleerd of de biologische activiteit van de gelabelde
cellen nadelig is veranderd. Ook het vermogen van de geïsoleerde gelabelde cellen om het
MRI-signaal te verstoren wordt voortdurend gemeten. Uiteindelijk zullen de gelabelde
macrofagen worden teruggeplaatst in de rat en zal de migratie van de cellen in het lichaam
worden gevolgd met MRI. Nadat de labelingsprocedures zijn uitgewerkt voor macrofagen
zullen vergelijkbare procedures ook worden toegepast voor het labelen van T-cellen.
47
Onderzoekers:
Drs. Raoul Oude Engberink, aio 1)
Dr. ir. Erwin Blezer, postdoc 1)
Begeleiders:
Dr. Rick Dijkhuizen, bioloog 1)
Dr. Elga de Vries, immunoloog 2)
Prof. dr. Christien Dijkstra, immunoloog 2)
Instituut: 1) Universitair Medisch Centrum Utrecht en 2) VU Medisch Centrum Amsterdam
Looptijd van het onderzoek: 1 jan. 2003 – 1 jan. 2006
Cofinanciering: De aio op dit project wordt gefinancierd door het Universitair Medisch
Centrum Utrecht
7.3.6 Onderzoek naar een mogelijke rol van lymfeklieren in de hals bij MS
(01-471 MS her)
Doel van het onderzoek:
Onderzoeken of de lymfeklieren in de hals een rol spelen bij de ontwikkeling van MS en
welke mechanismen hierbij betrokken zijn.
Achtergrond van het onderzoek:
Multiple sclerose is een ziekte waarbij het immuunsysteem een belangrijke rol speelt. In één
van de vormen van MS, relapsing-remitting MS, wisselen periodes van ziekte en herstel
elkaar af. Ernstige symptomen zoals verlamming of gezichtsstoornissen kunnen zeer snel
optreden, maar patiënten kunnen ook jarenlang vrijwel symptoomloos leven. Dit wijst erop
dat er in het lichaam een balans is tussen mechanismen die schade veroorzaken en
mechanismen die de schade juist proberen te beperken.
De hersenen zijn immunologisch afgeschermd van de rest van het lichaam. Toch vindt
communicatie tussen de hersenen en de rest van het lichaam plaats via de cervicale
lymfeklieren. Dit zijn lymfeklieren in de nekregio waarnaar vocht uit de hersenen en het
ruggenmerg afgevoerd wordt. Producten afkomstig uit de hersenen komen hier in contact met
het lichaam. In de lymfeklieren kan het afweersysteem geactiveerd of juist onderdrukt
worden.
Recent is bij MS en bij een proefdiermodel voor MS aangetoond dat de cervicale lymfeklieren
myelinebestanddelen afkomstig uit de hersenen bevatten. Deze myeline zit in zogenaamde
antigeen-presenterende cellen, die de myeline presenteren aan andere cellen van het
immuunsysteem. Wij denken dat de aanwezigheid van myeline in de cervicale lymfeklieren
een belangrijke rol speelt bij het beperken van de schade in MS.
Bereikte resultaten:
In cervicale lymfeklieren van overleden MS-patiënten lijken de myeline bevattende antigeenpresenterende cellen ontstekingremmend te zijn. Dit kan in celkweek worden nagebootst door
antigeen-presenterende cellen te stimuleren met myeline. Uit deze experimenten blijkt ook dat
de cellen na stimulatie met myeline ontstekingsremmend lijken te worden. Op dit moment
wordt onderzocht hoe de myelinegestimuleerde cellen andere cellen van het immuunsysteem
kunnen beïnvloeden en wordt dit nagebootst in een muismodel.
Onderzoekers:
Ir. Marloes van Zwam, aio
48
Ing. Marjan van Meurs, analiste
Ing. Annet Wierenga-Wolf, analiste
Begeleiders:
Dr. Leonie Boven, immunoloog
Dr. Jon Laman, immunoloog
Instituut: Erasmus MC, universitair medisch centrum Rotterdam
Looptijd van het onderzoek: 1 aug. 2003 - 1 aug. 2007
Cofinanciering: De bijdrage van ing. Annet Wierenga-Wolf aan dit onderzoek wordt
gefinancierd door het Erasmus MC.
7.3.7 Onderzoek naar immuuncellen bij het MS Centrum VUmc
Bij het MS Centrum VUmc wordt onderzoek verricht naar de rol van immuuncellen in MS
door dr. Mario Vogt. Zie hiervoor paragraaf 3.2 van dit katern.
7.4 Onderzoek naar cytokinen en chemokinen
7.4.1 Inleiding
De verschillende cellen van het immuunsysteem kunnen elkaar beïnvloeden. Voor het
grootste gedeelte gebeurt dit met behulp van hormoonachtige stoffen, die cytokinen worden
genoemd. Zij zijn de boodschappermoleculen van de cellen van het immuunsysteem. Als
immuuncellen actief worden, bijvoorbeeld door contact met een lichaamsvreemde stof,
kunnen ze verschillende cytokinen maken en uitscheiden. Deze cytokinen kunnen elk weer
verschillende typen cellen van het immuunsysteem activeren of juist remmen. Bij het
waarnemen van stoffen buiten de cel, zoals cytokinen, spelen zogenaamde receptoren een
belangrijke rol. Dit zijn speciale eiwitten op de buitenkant van de cel die specifiek een
bepaalde stof kunnen herkennen en binden. Het effect van een cytokine op een bepaalde cel
zal daarom niet alleen bepaald worden door de aanwezigheid van het cytokine maar ook door
het al dan niet aanwezig van de receptor voor dit cytokine op de cel. Zowel bij het verergeren
als bij het onderdrukken van ziekte spelen cytokinen een belangrijke rol. Zij kunnen grofweg
in twee groepen worden ingedeeld: ontstekingsbevorderende en ontstekingsremmende
cytokinen.
Een speciale klasse van cytokinen vormen de chemokinen. Chemokinen doen als het ware
dienst als lokstoffen of richtingwijzer. Zij geven aan waar in het lichaam op dat moment
immuuncellen nodig zijn en lokken deze immuuncellen hierheen. Ook de chemokinen worden
gemaakt door en beïnvloeden verschillende soorten immuuncellen. Aangezien witte
bloedcellen onder normale omstandigheden niet in het centrale zenuwstelsel door kunnen
dringen, beschikt het centrale zenuwstelsel over een eigen afweersysteem. De belangrijkste
cellen van het afweersysteem van de hersenen zijn de microglia (letterlijk: kleine glia). Zij
zijn als het ware de macrofagen van de hersenen en spelen waarschijnlijk een belangrijke rol
in de vorming van aangedane gebieden (laesies) en de afbraak en het opruimen van weefsel
van het centrale zenuwstelsel. Naast microglia vindt men in het centrale zenuwstelsel nog
twee soorten glia (ondersteunende cellen), de oligodendrocyten en astrocyten.
Oligodendrocyten vormen de isolatielaag om de zenuwvezels, de myeline. Astrocyten
(letterlijk: stervormige cellen) zijn ondersteunende cellen die bij MS de door de ontsteking
ontstane ruimte opvullen en hierbij een litteken vormen.
49
In paragrafen 7.4.2 en 7.4.3 wordt onderzoek beschreven naar de vorming van cytokinen en
chemokinen in de MS-ontstekingen (laesies) en hun rol bij MS. Daarnaast wordt in het in
paragraaf 7.4.2 beschreven project de invloed van groeifactoren op de myelinevormende
cellen bestudeerd. In paragraaf 7.4.3 wordt daarnaast aandacht besteed aan de aanmaak van
MHC klasse I en klasse II eiwitten door microglia in MS-laesies. De MHC klasse I en klasse
II eiwitten vormen als het ware de dienbladen waarop peptiden door de antigeenpresenterende cellen aangeboden worden aan T- en B-cellen (zie paragraaf 7.3.1). De T- en Bcellen reageren hierop met een afweerreactie tegen het eiwit waarvan dit peptide deel
uitmaakt. Tevens hebben de onderzoekers gevonden dat statines, cholesterolverlagende
middelen die een temperend effect hebben op het immuunsysteem en een MS-achtige ziekte
in muizen kunnen remmen, de aanwezigheid van MHC klasse II eiwitten en een chemokinereceptor op microglia kunnen verlagen.
De paragrafen 7.4.4 en 7.4.5 concentreren zich op chemokinen. Paragraaf 7.4.4 beschrijft
onderzoek naar een mogelijke rol van een door hersencellen gemaakte chemokine-receptor bij
MS. Paragraaf 7.4.5 beschrijft onderzoek naar het effect van het ontbreken van een
chemokine-receptor voor het verloop van een MS-achtige ziekte. Anders dan verwacht leidt
het ontbreken van de receptor niet tot een milder, maar juist tot een ernstiger ziekteverloop.
7.4.2 De rol van ontstekingsremmende cytokinen en groeifactoren in het
ziekteproces van MS
(95-237 MS)
Doel van het onderzoek:
Bepaling van de rol van de boodschapperstoffen van het immuunsysteem (cytokinen en
chemokinen) en van groeifactoren voor myelinevormende cellen in MS.
Achtergrond van het onderzoek en resultaten:
Multiple sclerose (MS) is een ziekte van het centrale zenuwstelsel met een nog onbekende
oorzaak. Het wordt gekenmerkt door een voortdurende nieuwe ontwikkeling en verdwijning
van ontstekingshaarden met myeline-afbraak (laesies) in de witte en soms grijze stof.
Immunologisch onderzoek heeft uitgewezen dat in de laesies ontstekingscellen verschillende
stoffen produceren en uitscheiden, ontstekingsbevorderende (pro-inflammatoire) cytokinen
genaamd. Deze stoffen zorgen voor een verhoogde ontsteking en dus een vergroting van de
laesie. Uit karakterisering van verschillende MS-laesies is gebleken dat MS-laesies scherp
begrensd zijn en dat ze in de loop van hun ontwikkeling vanuit het centrum lijken uit te
doven. Deze gegevens hebben geleid tot de aanname dat er in de MS-laesies mogelijk ook een
rol is voor ontstekingsremmende of anti-inflammatoire cytokinen, stoffen die een remmende
werking hebben op o.a ontstekingsbevorderende cytokinen en dus op ontsteking.
Ontstekingsremmende cytokinen die een belangrijke rol spelen buiten het centrale
zenuwstelsel zijn interleukine-10 en interleukine-4. Met behulp van verschillende technieken
is gekeken of deze ontstekingsremmende cytokinen ook betrokken zijn bij de ontwikkeling
van MS-laesies. Recentelijk hebben we kunnen aantonen dat een speciaal celtype in de
hersenen, de astrocyt, deze cytokinen produceert en uitscheidt.
Er zijn behalve cytokinen nog veel meer stoffen die in de hersenen kunnen zorgen voor de
ontwikkeling dan wel remming van MS-laesies. Een bepaalde groep cytokinen, de
chemokinen, spelen een belangrijke rol bij de aantrekking van ontstekingscellen vanuit het
bloed. Chemokinen zijn onder te verdelen in vier families genaamd: C-, CC-, CXC- en CX3Cchemokinen. Deze benaming duidt op de eiwitstructuur van de verschillende chemokinen. Het
afgelopen jaar hebben wij onderzoek gedaan naar de aanmaak en uitscheiding van
50
chemokinen uit de CC-, CXC- en CX3C-familie. Dit onderzoek is gedaan op hersencellen die
in kweek zijn gehouden. Daarbij hebben we gevonden dat in de aanmaak en uitscheiding van
de chemokinen uit de CC- en de CXC-familie verschillen bestaan tussen gezonde mensen en
MS-patiënten. Dit blijkt echter niet het geval te zijn bij een chemokine uit de CX 3C-familie.
Waardoor en waarom deze verschillen tussen gezonde mensen en MS-patiënten ontstaan,
behoeft nog verder onderzoek.
Een derde groep van stoffen waaraan onderzoek gedaan wordt zijn groeifactoren. Dit zijn
factoren die zoals de naam reeds voorspelt betrokken zijn bij de groei van bepaalde cellen,
bijvoorbeeld de oligodendrocyt. Volwassen oligodendrocyten zijn de cellen in de hersenen die
myeline maken wat belangrijk is voor een goede impulsgeleiding. In een MS-laesie wordt de
myeline maar ook de volwassen oligodendrocyt beschadigd wat leidt tot een verstoorde
impulsgeleiding. Door te onderzoeken welke groeifactoren aanwezig of juist afwezig zijn
tijdens MS-laesieontwikkeling kunnen eventuele onvolwassen oligodendrocyten worden
aangezet tot groeien, en daardoor tot het maken van myeline op plaatsen waar volwassen
oligodendrocyten zijn beschadigd zodat eerder gedemyeliniseerde delen weer (gedeeltelijk)
hersteld kunnen worden. Hierbij kan men denken aan bijvoorbeeld de toediening van een
bepaalde groeifactor in de vorm van een medicijn.
Onderzoeker:
Drs. Sandra Hulshof, aio
Ing. Elise van Haastert, analist
Ing. Lisette Montagne, analist
Begeleiders:
Prof. dr. Paul van der Valk, neuropatholoog
Dr. Knut Biber, medisch bioloog
Instituut: VU medisch centrum, Amsterdam
Looptijd: 1 nov. 1997- 1 jun. 2003
Cofinanciering: De bijdrage van Lisette Montagne aan dit project wordt gefinancierd door
het VU medisch centrum
7.4.3 De regulatie van de productie van de bij het immuunsysteem
betrokken eiwitten MHC klasse I en klasse II, chemokinen en chemokinereceptoren in multiple sclerose
(00-407 MS)
Doel van het onderzoek:
De bestudering van de veranderingen in genregulatie die leiden tot een verhoogde productie
van MHC klasse I en klasse II eiwitten, chemokinen en chemokine-receptoren in
microgliacellen in MS.
Achtergrond van het onderzoek:
Microgliacellen zijn de belangrijkste cellen van het afweersysteem van de hersenen en spelen
een belangrijke rol in de vorming van laesies en de afbraak en het opruimen van weefsel van
het centrale zenuwstelsel, wat karakteristiek is voor MS. Uit ons vooronderzoek is gebleken
dat in MS-laesies de microgliacellen grotere hoeveelheden maken van klasse I en klasse II
eiwitten van het zogenaamde major histocompatibility complex (MHC), die een centrale rol
spelen bij het activeren van cellen van het afweersysteem. Deze verhoogde productie is het
gevolg van een verhoogde productie van een andere groep van eiwitten, transcriptiefactoren
(letterlijk: overschrijffactoren), die de activiteit regelen van de genen die de blauwdruk
vormen voor de MHC klasse I en klasse II eiwitten. Uit ons onderzoek is ook naar voren
51
gekomen dat een deel van deze transcriptiefactoren, behalve de MHC genen, nog vele andere
genen aansturen, waaronder chemokinen en hun receptoren. Deze laatste eiwitten spelen een
belangrijke rol bij het zich verplaatsen van microglia en andere immuuncellen en kunnen een
verklaring zijn voor het grote aantal microgliacellen in MS-laesies. Het feit dat deze
transcriptiefactoren zelf geactiveerd kunnen worden door en tijdens ontstekingsreacties en
weefselschade, suggereert dat microgliacellen tijdens het verloop van MS in een algemene en
langdurige staat van activatie raken, waarvan een hogere productie van MHC-moleculen een
van de gevolgen is.
Kennis over de gebeurtenissen die leiden tot (immuun)activatie tijdens de ontwikkeling van
MS kunnen nieuwe aanwijzingen geven voor het ontwikkelen van therapieën voor de
behandeling van MS.
Bereikte resultaten:
We hebben aangetoond dat bij activatie van microgliacellen de MHC klasse I en klasse II
genen aangestuurd wordt door MHC-specifieke transcriptiefactoren en door een groep van
transcriptiefactoren, die aangeschakeld kunnen worden bij ontstekings- en cellulaire
stressprocessen. In MS-laesies is een verhoogde aanwezigheid gevonden van MHC-specifieke
en algemene transcriptiefactoren, met name in de geactiveerde microgliacellen. Analyse van
de promoter (het aansturende deel van het gen) van een aantal chemokinen en chemokinereceptoren heeft geresulteerd in de identificatie van bindingsplaatsen voor algemene
transcriptiefactoren die in MS-laesies verhoogd aangemaakt worden. De aanwezigheid van
bindingplaatsen voor deze transcriptiefactoren in promoters maakt het mogelijk dat langs deze
weg deze chemokinen en chemokine-receptoren in grotere hoeveelheden geproduceerd
worden in MS-laesies. Met behulp van een speciale techniek om eiwitten aan te kleuren in
plakjes weefsel is aangetoond dat de aanwezigheid van bepaalde chemokine-receptoren,
waaronder CCR5, inderdaad verhoogd is in MS. Verder wordt getest of de in MS verhoogd
voorkomende transcriptiefactoren in staat zijn om in gekweekte cellen de promotoren van
deze chemokine-receptoren te activeren, dus te zorgen voor extra aanmaak. Tevens hebben
we aangetoond dat statines, cholesterolverlagende middelen die een temperend effect hebben
op het immuunsysteem en een MS-achtige ziekte in muizen kunnen remmen, de aanwezigheid
van MHC klasse II en CCR5-eiwitten op microglia kunnen verlagen.
Onderzoekers:
Drs. Hedwich Kuipers, aio
Ing. Paula Biesta, analist
Begeleider:
Prof. dr. Peter van den Elsen, moleculair bioloog
Instituut: Leids Universitair Medisch Centrum
Looptijd van het onderzoek: 1 nov. 2001 - 1 nov. 2005
7.4.4 De productie en functie van de chemokine-receptor L-CCR/CRAM in
het ziekteproces van MS
(02-497 MS)
Doel van het onderzoek:
Gedurende dit project wordt de productie en de mogelijke betrokkenheid van de chemokinereceptor L-CCR bij het ziekteproces van MS onderzocht met behulp van het EAE-model in
muizen. Als vervolg wordt gekeken naar de productie van de menselijke vorm van de
receptor, HCR genaamd, in hersen- en ruggenmergweefsel van overleden MS-patiënten.
52
Door dit onderzoek hopen we bewijs te leveren voor de betrokkenheid van L-CCR/HCR bij
het ziekteproces van MS.
Achtergrond van het onderzoek:
Chemokines zijn hormoonachtige stoffen die ontstekingscellen aan kunnen trekken en
daardoor een belangrijke rol kunnen spelen bij ontstekingsreacties.
Het is bekend dat chemokines en hun receptoren in het centrale zenuwstel gemaakt worden.
Deze aanmaak wordt geassocieerd met het verloop van ziekten waarbij beschadiging van
zenuwweefsel optreedt, zoals multiple sclerose (MS).
Remming van de reactie van cellen op chemokines, onderdrukt de klinische verschijnselen
van de MS-achtige ziekte EAE in proefdieren en zou mogelijk in de toekomst ingezet kunnen
worden bij de therapie van MS-patiënten.
Het chemokine CCL2 (dat geproduceerd wordt door de in de hersenen gelegen gliacellen)
wordt als belangrijke factor voor het verloop van het ziekteproces van MS beschouwd. CCL2
trekt zeer sterk bepaalde witte bloedcellen (monocyten) uit het bloed aan en remming van het
effect van CCL2 onderdrukt de verschijnselen van EAE in muizen. Het aantrekken van
bloedmonocyten door CCL2 verloopt via activatie van CCR2, een chemokine-receptor die
prominent in bloedmonocyten aanwezig is.
Er zijn echter ook aanwijzingen dat CCL2 in het CNS, naast de activatie van het
immuunsysteem, andere effecten zoals bescherming van zenuwcellen en beïnvloeding van de
productie van cytokines en matrix metalloproteinases veroorzaakt. Deze effecten spelen een
belangrijke rol bij het ziekteproces van MS en worden veroorzaakt door de reactie van de in
de hersenen gelegen gliacellen op CCL2. De effecten verlopen waarschijnlijk onafhankelijk
van de receptor CCR2, omdat in de gliacellen nauwelijks tot geen CCR2 gevonden wordt.
Waarschijnlijk is er in gliacellen een alternatieve receptor voor CCL2 aanwezig die de
bovengenoemde effecten veroorzaakt.
Wij hebben recent een alternatieve receptor voor CCL2 in gliacellen gevonden. Het gaat hier
om de nog niet geklassificeerde “orphan” chemokine-receptor L-CCR (muis)/ HCR (mens).
Het woord “orphan”, dat wees betekent, duidt er in dit verband op dat van deze receptor nog
niet bekend is welke chemokines eraan binden.
In het huidige project onderzoeken we mogelijke betrokkenheid van L-CCR/HCR bij het
ziekteproces van MS.
Bereikte resultaten:
In hersenweefsel van gezonde muizen hebben we geen aanwezigheid van L-CCR eiwit
gevonden. In muizen met de MS-achtige ziekte EAE vonden we sterke verhoging van de
aanmaak van L-CCR tijdens het optreden van de eerste klinische verschijnselen. Zo werd,
zowel in ruggenmerg als hersenen, reeds bij milde klinische verschijnselen van EAE een hoge
productie van L-CCR waargenomen. Met behulp van speciale aankleuringstechnieken vonden
we L-CCR in twee soorten hersencellen: astrocyten en microglia. Onderzoek van witte
bloedcellen toonde aan dat L-CCR aanwezig is in monocyten die het centrale zenuwstelsel
zijn binnengedrongen, maar afwezig in T-cellen. Deze resultaten zijn samengevat in een
manuscript dat binnenkort gepubliceerd wordt.
Met dezelfde technieken toegepast op hersenweefsel van overleden mensen kon in gezond
hersenweefsel de menselijke vorm van de receptor, HCR, niet aangetoond worden. In weefsel
van twee controlepatiënten met een bacteriële infectie werden veel cellen met HCR gevonden.
In hersenweefsel van MS-patiënten werden veel cellen gevonden waarin HCR aanwezig was.
Deze bevinding bevestigt onze waarneming in muizen dat de orphan chemokine-receptor LCCR/HCR bij ontstekingen in zenuwweefsel en dus bij het ziekteproces van MS gevonden
53
wordt. In de nabije toekomst gaan we de celtypen waarin HCR aanwezig is in hersenweefsel
van MS-patiënten identificeren.
Onderzoeker:
Manon van Riezen, analist
Begeleiders:
Dr. Knut Biber, medisch bioloog
Instituut: Rijksuniversiteit Groningen
Looptijd van het onderzoek: 1 sep. 2003 – 1 sep. 2004
7.4.5 De rol van de chemokine-receptor CXCR3 bij het ziekteproces van
een MS-achtige ziekte
(02 – 510 MS her)
Doel van het onderzoek:
Met behulp van muizen die de chemokine-receptor CXCR3 missen wordt de rol van deze
receptor bij het ziekteproces van de MS-achtige ziekte EAE onderzocht.
Achtergrond van het onderzoek:
Chemokines en chemokine-receptoren bepalen in belangrijke mate de migratie van witte
bloedcellen bij immuunreacties. Hierdoor spelen chemokines een belangrijke rol in de meeste
ontstekingsziekten en het remmen van deze chemokines zou van therapeutisch belang kunnen
zijn. Het is bekend dat chemokines en chemokine-receptoren ook een rol spelen bij ziekten
van het zenuwstelsel zoals MS, de ziekte van Alzheimer en hersenbloedingen. Remming van
de effecten van sommige chemokines vertraagt en onderdrukt de klinische verschijnselen van
de MS-achtige ziekte EAE in muizen. Mogelijke toekomstige therapieën voor MS, gebaseerd
op remming van chemokines liggen dus in het vooruitzicht. De chemokines CXCL9 (Mig),
CXCL10 (IP10) and CXCL11 (I-TAC) zijn prominent aanwezig in MS-weefsel. Deze drie
chemokines activeren de chemokine-receptor CXCR3, die zowel aanwezig is in een bepaald
type hersencellen (gliacellen) als in witte bloedcellen die de hersenen binnendringen. Er is
echter nog weinig bekend over de rol van deze chemokines bij het ziekteproces van EAE en
MS. Omdat ze een bepaald type witte bloedcellen, Th1-cellen (die CXCR3 bevatten),
aantrekken wordt gesuggereerd dat deze chemokines het binnendringen van Th1-cellen in de
hersenen en ruggenmerg stimuleren. Dit binnendringen is een belangrijke stap in het
ziekteproces van MS en het zou kunnen dat blokkering van CXCR3 het binnendringen van
Th1-cellen remt, wat een onderdrukking van de ontwikkeling van MS zou kunnen inhouden.
Deze hypothese moet echter nog bewezen worden.
Om de rol van CXCR3 in het binnendringen van T-cellen en locale ontsteking bij het
ziekteproces van EAE te onderzoeken zullen we het proces van EAE vergelijken in muizen
die wel en niet CXCR3 maken.
Bereikte resultaten
In twee onafhankelijke experimenten hebben we EAE opgewekt in controlemuizen en in
muizen die CXCR3 missen. Gezien het idee dat CXCR3 het binnendringen van
ontstekingscellen in het centrale zenuwstelsel bevordert, was de verwachting dat het
ontbreken van CXCR3 zou leiden tot een minder ernstige ziekte. Tegen de verwachting in
waren de klinische verschijnselen ten gevolge van EAE in muizen die CXCR3 missen
ernstiger dan in de controles.
Hoewel het nog om voorlopige resultaten gaat, kan voorzichtig verondersteld worden dat
CXCR3 bij het ziekteproces van EAE eerder een beschermende werking heeft. Om dit
54
verrassende effect van CXCR3 definitief te bevestigen wordt er de komende drie maanden
nogmaals een experiment gedaan.
Met behulp van speciale aankleuringstechnieken worden de cellen die de hersenen en het
ruggenmerg tijdens het EAE-proces binnendringen in controlemuizen en in muizen zonder
CXCR3 gekarakteriseerd.
Tevens zal de lokale ontsteking (de reactie van gliacellen) in hersenen en ruggenmerg van
controles en in muizen zonder CXCR3 bij EAE uitvoerig onderzocht worden.
Met deze vervolgexperimenten willen we uitzoeken wat de oorzaak is van de minder ernstige
ziekte in dieren zonder CXCR3.
Onderzoeker:
Marjolein Hensens, analist
Begeleiders:
Prof. dr. Erik Boddeke, celbioloog
Dr. Knut Biber, medisch bioloog
Instituut: Rijksuniversiteit Groningen
Looptijd van het onderzoek: 18 nov. 2003 – 18 nov. 2004
7.5 Overig onderzoek naar het immuunsysteem
7.5.1 Inleiding
Het waarnemen van de omgeving door cellen vindt plaats met behulp van speciale eiwitten op
de cel, die stoffen uit de omgeving kunnen herkennen en binden. Deze eiwitten worden
receptoren genoemd. In dit hoofdstuk wordt een onderzoek beschreven naar receptoren die
groepen stoffen herkennen waarvan de meeste alleen bij bacteriën en virussen voorkomen.
Deze receptoren spelen een belangrijke rol bij het opwekken van een afweerreactie tegen
dergelijke stoffen. In paragraaf 7.5.2 worden aanwijzingen beschreven, dat deze receptoren
mogelijk een rol spelen bij MS. Onderzoek bij het Rotterdams MS-centrum ErasMS wijst op
een belangrijke rol van deze receptoren bij het verergeren van een MS-achtige ziekte door een
bacterie-eiwit (zie paragraaf 3.3).
7.5.2 De rol van Toll-like receptoren in de ontstekingen bij MS (00-442 MS)
Doel van het onderzoek:
Het zoeken naar moleculen of delen van moleculen in de hersenen zelf, die ontstekingen
opwekken.
Achtergrond van het onderzoek:
Een belangrijk probleem waarvoor nog altijd geen oplossing is gevonden, is de vraag waarom
zich bij mensen met MS nu eigenlijk ontstekingen voordoen in het zenuwstelsel. Een voor de
hand liggende verklaring zou zijn de aanwezigheid van bacteriën of virussen, maar deze
worden als regel niet in ontstekingshaarden gevonden. Kortgeleden zijn nieuwe moleculen
gevonden, die mogelijk een antwoord kunnen helpen vinden. Deze moleculen zijn receptoren
(een soort antennes) die zich op de buitenkant van allerlei cellen in het bloed bevinden en die
rechtstreeks de aanwezigheid van vreemde structuren (doorgaans van bacteriën en virussen)
bemerken. De receptoren worden wel Toll-like receptoren (of TLR) genoemd. Als ze vreemde
structuren opmerken, schakelen ze direct ontstekingsprocessen aan, die ter afweer dienen.
55
Soms echter blijken deze TLR ook gevoelig voor structuren die niet van bacteriën of virussen
afkomstig zijn, maar van lichaamseigen weefsels. Het kan namelijk gebeuren dat een infectie
aanleiding geeft tot de vorming van bepaalde lichaamseigen afbraakproducten en de TLR
hebben geleerd dat ook deze een nuttig signaal zijn om de verdediging in gang te zetten. Hier
schuilt een zeker gevaar omdat bepaalde afbraakproducten ook kunnen vrijkomen bij de
afwezigheid van reëel gevaar. Een ontstekingsreactie is dan wat voorbarig en kan de eerste
stap zijn op weg naar auto-immuniteit.
Het project is gericht op de rol van TLR in het zenuwstelsel. Voor de start van het project
werd vastgesteld dat TLR ook in het menselijke brein voorkomen en vraag die zich nu
voordoet is of zulke TLR een rol zouden kunnen spelen bij het op gang komen van de
ontsteking bij MS. Er zal worden onderzocht hoe TLR zich gedragen op bepaalde celtypen in
het brein en of er zich in de myelineschede structuren bevinden die door naburige TLR
kunnen worden geregistreerd als een ontstekingssignaal. Het is denkbaar dat zulke structuren
zich ophopen in de myelineschede van mensen met MS, terwijl dat niet gebeurt bij anderen
bij wie de ontsteking uitblijft.
Bereikte resultaten:
Bij de start van het project kon worden vastgesteld dat TLR inderdaad voorkomen op
verschillende typen cellen in menselijke hersenen, iets dat daarvoor onbekend was. Bij
microscopisch onderzoek van de ontstekingshaarden bij mensen met MS, in samenwerking
met de Nederlandse Hersenbank, bleek dat de hoeveelheid TLR in actieve ontstekingshaarden
flink is toegenomen. Dit ondersteunt het idee dat ze wel eens een belangrijke rol zouden
kunnen spelen bij MS. Tegelijkertijd is onderzocht welke moleculen en delen van moleculen
uit de myelineschede in aanmerking zouden kunnen komen voor herkenning door TLR en er
zijn meetsystemen opgezet om te kunnen bepalen of TLR inderdaad reageren op zulke
moleculen. In eerste instantie is de aandacht gericht op alfa-B-crystalline, een myeline-eiwit
waarvan vermoed wordt dat het TLR-functie kan aanschakelen. Met een biochemische
benadering is vastgesteld welke fragmenten van alfa-B-crystalline gevormd worden bij de
meest voorkomende vorm van afbraak van myeline. De afzonderlijke fragmenten zijn
synthetisch aangemaakt. Na stimulatie van twee soorten menselijke hersencellen, microglia en
astrocyten, met intact alfa-B-crystalline, worden er meer van de verschillende TLR
aangemaakt op microglia maar niet op astrocyten. Dat kan verklaard worden door het feit, dat
astrocyten zelf alpha-B-crystalline tot expressie brengen. Daarnaast zijn er ook microglia
gestimuleerd met synthetische peptiden (stukjes eiwit) van alpha-B-crystalline. Daaruit blijkt
dat verschillende peptiden inderdaad tot verhoogde TLR-aanmaak leiden. Bij astrocyten is
gebleken dat activatie met LPS en dubbelstrengs RNA (stoffen die respectievelijk in bacteriën
en bepaalde virussen voorkomen) verrassenderwijs leidt tot verhoging van slechts 1 of 2 van
10 verschillende TLR. Stimulering met het lichaamseigen eiwit alfa-B-crystalline leidt in dit
geval dus tot een sterkere reactie dan stimulering met lichaamsvreemde stoffen, die een
signaal zijn voor de aanwezigheid van een bacterie- of virusinfectie.
Om de functionele effecten van TLR op astrocyten en microglia na stimulatie met LPS en
dubbelstrengs RNA in kaart te brengen, zijn astrocyten gestimuleerd met stoffen die herkend
worden door TLR3 (dsRNA) en TLR4 (LPS) en met een mix van deze twee stoffen op
verschillende tijdspunten. Als uitleessysteem wordt gebruik gemaakt van chemokine/cytokine
cDNA-arraytechniek. Dit is een techniek waarmee in een experiment de activiteit van een
groot aantal genen gemeten kan worden. Stimulatie van TLR3 leidt tot verhoging van de
activiteit van een groep genen die ook bij LPS omhoog gaan en tevens van een selecte groep
genen die een beschermend effect hebben.
56
Op dit moment wordt gewerkt aan het opzetten van een uitleessysteem in celkweek, waarmee
de functionele effecten van stoffen, die door de met dsRNA en LPS gestimuleerde astrocyten
worden uitgescheiden in de kweekvloeistof, getest kunnen worden.
Onderzoeker:
Ing. Malika Bsibsi, analiste/aio
Begeleiders:
Dr. Hans van Noort, biochemicus
Dr. Nicole Verzijl, biochemica
Instituut: TNO Preventie en Gezondheid
(in samenwerking met Institute of Neurology, Londen, en de Katholieke Universiteit Leuven)
Looptijd van het onderzoek: 1 sep. 2001 - 1 sep. 2005
7.5.3 Onderzoek naar het immuunsysteem bij het ErasMS
Bij het Rotterdams MS-centrum ErasMS wordt onderzoek verricht naar het immuunsysteem
door dr. Leonie Boven en ing. Marjan van Meurs. Zie hiervoor paragraaf 3.3 van dit katern.
57
8. Onderzoek naar de bloed-hersenbarrière
8.1 Inleiding
Aangezien het centrale zenuwstelsel een uiterst belangrijk onderdeel vormt van het lichaam,
wordt het in normale gevallen beschermd tegen de afweercellen in het bloed. Op alle punten
van contact tussen het bloed en het centrale zenuwstelsel, bevindt zich de zogenaamde bloedhersenbarrière. Deze barrière bestaat uit een aaneengesloten rij cellen, de zogenaamde
endotheelcellen, en een laag met een stevig netwerk van speciale eiwitmoleculen. Cellen en
de meeste eiwitten uit het bloed kunnen deze bloed-hersenbarrière niet passeren. Dit betekent
dat activering van het afweersysteem van het lichaam in normale gevallen niet zal leiden tot
ontstekingen in de hersenen. Bij MS blijken er echter lekken op te treden in de bloedhersenbarrière waardoor de witte bloedcellen toch de hersenen binnen kunnen komen en daar
ontstekingen kunnen veroorzaken en myeline kunnen beschadigen.
In dit hoofdstuk wordt onderzoek beschreven naar het optreden van ‘lekkages’ in de bloedhersenbarrière bij MS. In paragraaf 8.2 wordt getoond dat een statine, een middel dat een MSachtige ziekte kan remmen, het passeren van de bloed-hersenbarrière door witte bloedcellen
kan verminderen. Mogelijk is dit effect een van de manieren waarop het statine bijdraagt aan
de remming van de MS-achtige ziekte.
In paragraaf 8.3 wordt onderzoek beschreven naar de rol van matrix metalloproteases
(MMP’s) bij het aantasten van de bloed-hersenbarrière. MMP’s zijn enzymen die het stevige
netwerk van eiwitmoleculen, dat deel uitmaakt van de bloed-hersenbarrière, af kunnen
breken. Uit het onderzoek blijkt dat witte bloedcellen MMP’s gebruiken voor het passeren
van de bloed-hersenbarrière en dat witte bloedcellen in MS-laesies MMP’s maken.
In paragraaf 8.4 en 8.5 worden aanwijzingen beschreven, dat een receptor van groeifactoren
voor zenuwcellen mogelijk de doorlaatbaarheid van de bloed-hersenbarrière beïnvloedt. De
receptor lijkt het binnendringen van witte bloedcellen in de hersenen te verminderen.
Paragraaf 8.6 beschrijft onderzoek naar veranderingen die optreden in de hersenbloedvaten in
een vroeg stadium van het proces van vorming van een ontstekingshaard bij MS.
Het in paragraaf 8.7 weergegeven onderzoeksproject bestudeert de mogelijkheid om het
transport van witte bloedcellen over de bloed-hersenbarrière te remmen. Hierbij wordt
gebruik gemaakt van het blokkeren van de werking van een eiwit, dat een rol speelt bij de
hechting van witte bloedcellen aan de hersenbloedvaten.
Bij het MS Centrum VUmc wordt de bloed-hersenbarrière bestudeerd door dr. Elga de Vries.
Zij heeft onder andere aangetoond dat stoffen, die geproduceerd worden bij ontstekingen, het
binnendringen van witte bloedcellen in de hersenen kunnen verhogen. Dit effect kan worden
tegengaan door stoffen, die deze ontstekingsproducten onschadelijk maken.
Uit de verschillende onderzoeksprojecten worden aanwijzingen verkregen dat afwijkingen aan
de bloed-hersenbarrière vaak in een heel vroeg stadium plaatsvinden en dus dikwijls
voorafgaan aan het ontstaan van een aangedaan gebied (laesie).
8.2
Het passeren van de bloed-hersenbarrière door monocyten:
mechanisme en effecten van hechting van monocyten aan
hersenendotheelcellen (98-355 MS)
58
Doel van het onderzoek:
Monocyten zijn de voorlopercellen van macrofagen, welke schade veroorzaken in het centrale
zenuwstelsel van multiple sclerose (MS) patiënten. Het doel van dit project is de
onderliggende mechanismes te bestuderen hoe monocyten de bloed-hersenbarrière passeren
tijdens het ontstaan van vroege MS-laesies.
Achtergrond van het onderzoek:
Vroege MS-laesies in het centrale zenuwstelsel kenmerken zich door de ophoping van
binnengedrongen cellen van het immuunsysteem rond de bloedvaten in de hersenen.
Normaliter worden cellen van het van het immuunsysteem uit de hersenen geweerd door de
bloed-hersenbarrière (BHB). Een belangrijk onderdeel van de BHB zijn de gespecialiseerde
cellen van de wanden van de hersenbloedvaten, de hersenendotheelcellen. Echter tijdens MS
verliest de BHB zijn barrièrefunctie en kunnen voorlopercellen van macrofagen (monocyten)
en andere ontstekingscellen in de hersenen komen. De binnengedrongen macrofagen zorgen
voor de afbraak van de beschermende myelinelaag rondom de zenuwen. De hechting van
monocyten aan de hersenendotheelcellen, gevolgd door hun transport over de BHB lijkt een
essentiële stap te zijn in de vorming van nieuwe MS-laesies.
Bereikte resultaten:
Gebruikmakend van de kweekmodellen is gevonden dat andere eiwitten betrokken zijn bij de
hechting van de monocyten aan hersenendotheel vergeleken bij de hechting aan endotheel
buiten de hersenen. Verder hechten monocyten vanuit de bloedbaan zich minder snel aan
hersenendotheel dan aan endotheel geïsoleerd uit andere organen.
MRI-scans zijn tegenwoordig erg belangrijk voor het zichtbaar maken van de ontwikkeling
van nieuwe laesies in de hersenen van MS-patiënten. Met name de lekkage van het
contrastmiddel gadolinium wordt veel gebruikt om veranderingen van de BHB en vorming
van nieuwe MS-laesies op te sporen. Deze technieken geven echter geen directe informatie
over het binnendringen van monocyten in de hersenen. In een diermodel voor MS is
onderzocht of een nieuw MRI-contrastmiddel dat gebaseerd is op ijzerdeeltjes en specifiek
door monocyten wordt opgenomen, gebruikt kan worden voor het volgen van het
binnendringen van monocyten in de hersenen. Inderdaad, veranderingen op de MRI-scans
door de ijzerdeeltjes kwamen overeen met de aanwezigheid van binnengedrongen monocyten
in de hersenen. Statines zijn cholesterolverlagende middelen, die het immuunsysteem kunnen
beïnvloeden en een MS-achtige ziekte in muizen kunnen onderdrukken. Gebruikmakend van
het statine lovastatine, waren we in staat de klinische score van de dieren te verminderen wat
gekoppeld was aan een lager signaal afkomstig van de ijzerdeeltjes op de MRI. Hieruit blijkt
dat lovastatine in staat is om het binnendringen van monocyten in de hersenen te remmen. De
ontwikkelde modellen zijn van groot belang voor het testen van nieuwe therapieën die
mogelijk invloed kunnen hebben op het binnendringen van monocyten in de hersenen.
Onderzoeker:
Drs. Sarah Floris, aio
Begeleiders:
Dr. Elga de Vries, celbioloog/immunoloog
Prof. dr. Christine Dijkstra, immunoloog
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 15 nov. 1998 - 15 jan. 2003
Cofinanciering: ZorgOnderzoek Nederland- Medische Wetenschappen (ZonMW)
59
8.3 De rol van matrix metalloproteinases en hun natuurlijke remmers
tijdens het passeren van de bloed-hersenbarrière door witte bloedcellen in
MS
(98-361 MS)
Doel van het onderzoek:
Het doel van het onderzoek is het verkrijgen van meer kennis van de rol van matrix
metalloproteinases (MMPs) en veranderingen in de bloed-hersenbarrière in het ziekteproces
van MS.
Achtergrond van het onderzoek:
Het centrale zenuwstelsel is een belangrijk en complex orgaan dat helaas ook erg kwetsbaar
is. De bloed-hersenbarrière (BHB) bestaat om de hersenen en het ruggenmerg te beschermen
en zorgt dat schadelijke stoffen en ontstekingscellen uit het bloed moeilijk het centrale
zenuwstelsel in kunnen. Door MRI-studies is echter duidelijk geworden dat tijdens het
ontstaan van een nieuwe MS-laesie, de BHB tijdelijk (dagen tot maanden) open staat. De
cellen van de BHB rusten op een soort steunlaag (het basaal membraan). Deze laag is te
vergelijken met een dichte heg. Normaal gesproken kunnen ontstekingscellen hier niet
doorheen. Echter, de zogenaamde MMPs kunnen een doorgang voor ontstekingscellen
creëren in het basaal membraan, door te fungeren als een soort heggenschaar. MMPs zijn
waarschijnlijk niet alleen belangrijk bij de passage van cellen door het basaal membraan,
maar ook voor verdere verplaatsing door het hersenweefsel richting de ontstekingshaard van
de laesie.
Bereikte resultaten:
In de hersenen wordt myeline voornamelijk afgebroken door macrofagen, die zich kunnen
ontwikkelen uit voorlopercellen uit het bloed, de monocyten. Experimenten toonden dat
monocyten gebruik maken van MMPs voor het passeren van hersenendotheel (de cellen die
de binnenkant van de bloedvaten bekleden). Het hechten van de monocyten aan
hersenendotheel bleek overigens onafhankelijk van MMPs. In parallelle experimenten bleek
dat zowel de monocyten als endotheelcellen MMPs (MMP-2, MMP-9) produceren tijdens het
migratieproces.
In hersenweefsel hebben we aangetoond dat MMP-19 normaliter voorkomt in
microgliacellen. In MS-laesies wordt MMP-19 bovendien gevonden in de macrofagen die het
myeline afbreken. Mogelijk helpen MMP-19 en MMP-12 (ook aanwezig in macrofagen in
MS-laesies) de monocyten en microglia om naar de laesie te migreren.
Ook onderzochten we in MS-weefsel de BHB, omdat we ons af vroegen in welke stadia van
MS-laesievorming BHB-lekkage een rol speelt. Tekenen van BHB-lekkage en afwijkingen in
het basaal membraan bleken zichtbaar in alle MS-laesiestadia, zelfs in (p)reactieve laesies
waarin demyelinisatie nog niet heeft plaatsgevonden. BHB-lekkage zou daarmee een vroege
factor kunnen zijn in de ontwikkeling van MS-laesies. BHB-afwijkingen bleken overeen te
komen met afwijkingen zichtbaar op MRI-scans van het weefsel. Toekomstig onderzoek zal
zich richten op verder onderzoek naar de rol van MMPs bij het passeren van de bloedhersenbarrière door monocyten en op de productie van MMPs in MS-laesies.
Onderzoeker:
Drs. Ine Vos, aio
Begeleider:
Prof. dr. Paul van der Valk, neuropatholoog
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 1 apr. 2000 - 1 apr. 2004
60
8.4 De rol van de p75NTR-receptor bij MS-laesievorming
(00-401 MS)
Doel van het onderzoek:
Het onderzoek is gericht op de p75-neurotrofine-receptor, waarvan bekend is dat hij naast zijn
positieve effecten (zoals het bevorderen van de groei van zenuwcellen) ook celdood kan
veroorzaken. De vraag is of deze receptor ook een rol speelt bij de vorming van MS-laesies in
het centrale zenuwstelsel.
Achtergrond van het onderzoek:
Neurotrofines (NGF, BDNF, NT3 en NT4) zijn kleine eiwitten die de ontwikkeling van
zenuwcellen beïnvloeden. Zij spelen een belangrijke rol bij de aanleg, het onderhoud en
eventueel herstel van beschadigingen van zenuwnetwerken. Daarnaast zijn neurotrofines ook
betrokken bij de ontwikkeling en het onderhoud van oligodendrocyten, de myelinevormende
cellen die bij MS afsterven. Neurotrofines werken via 2 soorten receptoren: de tyrosinekinasereceptoren (trk’s) en de p75NTR-receptor. In het algemeen geven deze receptoren tezamen een
signaal aan de cel door dat deze in leven moet blijven, maar de p75NTR-receptor alleen kan
ook een signaal tot afsterven aan de cel geven. De hoeveelheid neurotrofines buiten de cel en
de aanwezigheid en hoeveelheid van elk van de twee soorten receptoren op de cel bepalen of
de cel sterft of blijft leven. Nu is in MS-patiënten aangetoond dat tijdens een acute aanval de
concentratie van één van de neurotrofines, NGF, in de hersenvloeistof 5-10x verhoogd is.
Bovendien heeft analyse van hersenweefsel van overleden MS-patiënten aangetoond dat
oligodendrocyten in en rond de laesies de p75NTR-receptor maken (in tegenstelling tot
oligodendrocyten in normale hersenen). In diermodellen voor MS, het EAE-model, zijn
vergelijkbare waarnemingen gedaan.
Wij willen inzicht krijgen in de rol van het neurotrofine/p75NTR-systeem, want mogelijke
storingen van dit systeem zouden een van de oorzaken van het ontstaan van MS-laesies
kunnen zijn.
Bereikte resultaten:
Met ons onderzoek konden wij aantonen dat de p75NTR-receptor in MS in cellen aangemaakt
wordt die onder normale omstandigheden geen p75NTR hebben. Wij vonden deze receptor
inderdaad in oligodendrocyten in de laesies in hersenen van MS-patiënten, maar niet in
oligodendrocyten van EAE-muizen (ook niet na blootstelling aan ontstekingsfactoren zoals
IL-1 TNFα en IFN). Wij hebben ontdekt dat in zowel de hersenen van MS-patiënten als in
die van EAE-muizen de p75NTR-receptor op cellen van de hersenbloedvaten (de zgn.
endotheelcellen) wordt aangemaakt. Dit effect konden wij ook in gekweekte endotheelcellen
na stimulatie met IFNen IL-1 oproepen.
Speciale EAE-muizen, die de erfelijke informatie om de p75NTR-receptor te maken missen,
bleken verergerde MS-achtige symptomen te hebben doordat meer ontstekingscellen
(monocyten and lymphocyten) langs de endotheelcellen de hersenen waren binnengekomen.
Dit betekent dat de p75NTR-receptor wellicht een positieve rol speelt en de ontwikkeling van
MS tegenhoudt. De mogelijkheid dat de p75NTR-receptor misschien betrokken is bij het
regelen van de doorlaatbaarheid van de bloed-hersenbarrière voor ontstekingscellen werd
verder onderzocht met behulp van electronenmicroscopie. Hoewel wij tussen de gewone
EAE-muizen en EAE-muizen zonder de p75NTR-receptor geen grote verschillen in de
structuur van de endotheelcellen konden herkennen, hebben wij alleen in de gewone EAEmuizen afstervende (“apoptotische”) endotheelcellen ontdekt. Dit zou kunnen betekenen dat
de nieuwe aanmaak van de p75NTR-receptor in de gewone EAE-muizen een positief signaal is
61
om tijdens de ontsteking geblesseerde endotheelcellen snel te verwijderen via apoptotische
celdood zonder verder grote schade aan de rest van het endotheel te bewerkstelligen.
Dit project is inmiddels afgerond, maar het onderzoek wordt voortgezet in een nieuw
toegekend project (zie project 02-488 MS, paragraaf 8.5).
Onderzoekers:
Dr. Britta Küst, postdoc
Ietje Mantingh, analiste
Begeleiders:
Dr. Sjef Copray, neurobioloog
Prof. dr. Erik Boddeke, medisch fysioloog
Instituut: Rijksuniversiteit Groningen
Looptijd van het onderzoek: 1 jun. 2001 – 1 jun. 2003
Cofinanciering: De bijdrage van de analiste op dit project wordt gefinancierd door de
Rijksuniversiteit Groningen.
8.5 De rol van p75NTR bij MS-gerelateerde ontstekingsprocessen (02-488 MS)
Doel van het onderzoek:
Het onderzoek tracht inzicht te krijgen in de rol van de neurotrofine-receptor, p75NTR, bij het
regelen van de doorlaatbaarheid van de bloed-hersenbarrière voor ontstekingscellen in MS
(vervolg van project 00-401MS, zie paragraaf 8.4).
Achtergrond van het onderzoek:
Neurotrofines, stoffen die de groei van zenuwcellen stimuleren, zijn betrokken bij de vorming
van MS-laesies in het centrale zenuwstelsel. Deze groeifactoren activeren de p75NTR-receptor
die bij sommige cellen overlevingsprocessen ondersteunt, maar bij andere juist celdood
veroorzaakt. Ons eerder onderzoek heeft aangetoond dat juist p75NTR in cellen van
hersenbloedvaten (endotheelcellen) van MS-patiënten, maar ook van EAE-muizen (muizen
met een sterk op MS lijkende ziekte) versterkt aanwezig is. Onze aanname was dat deze
nieuwe aanmaak van p75NTR betrokken zou zijn in het ontstaan van de MS-laesies en er voor
zorgt dat er meer ontstekingscellen door de bloed-hersenbarrière de hersenen binnenkomen.
Echter in speciale EAE-muizen, die de erfelijke informatie om de p75NTR-receptor te maken
missen, hebben wij juist verergerde MS-achtige symptomen en meer ontstekingscellen
gevonden. Dit lijkt te betekenen dat de p75NTR-receptor tijdens ontstekingsprocessen, zoals bij
EAE en MS, misschien wel een positieve rol speelt in het regelen van de doorlaatbaarheid van
de bloed-hersenbarrière en de ontwikkeling van MS tegenhoudt.
Bereikte resultaten:
Om verder te onderzoeken hoe de nieuwe aanmaak van de p75NTR-receptor op de
endotheelcellen met een minder doorlaatbare bloed-hersenbarrière samenhangt, hebben wij
gekeken naar de verschillende eiwitten die door endotheelcellen gemaakt worden. Hierbij zijn
wij bijzonder geïnteresseerd in die eiwitten waarvan wij denken dat ze een rol spelen bij het
binnendringen van ontstekingscellen. Het was al bekend dat endotheelcellen in MS en EAE
VCAM-1 aanmaken, een eiwit dat een rol speelt bij het aanhechten van ontstekingscellen aan
de wand van bloedvaten (de eerste fase van hun poging door de bloed-hersenbarrière de
hersenen binnen te dringen). Wij vonden dat in EAE-muizen die de p75NTR-receptor missen,
de hoeveelheid van VCAM-1 sterk is toegenomen, waardoor waarschijnlijk meer
62
ontstekingscellen zijn binnengekomen en meer weefselschade is aangericht. Om verder
inzicht te krijgen waar precies de bloed-hersenbarrière stuk gaat hebben wij in het EAEmuizenweefsel naar de aanwezigheid van het fibronectine-eiwit gekeken. Normaliter zit dit
eiwit alleen maar in de membraan van hersenvliesbloedvaten maar niet in of rondom de
bloedvaten van het centrale zenuwstelsel. In EAE-muizen komt dit eiwit echter ook in
bloedvaten van het centrale zenuwstelsel voor en in EAE-muizen, die geen p75NTR hebben,
zien wij zelfs fibronectine in het weefsel rondom de vaten. Dit wijst op een serieuze
beschadiging van de bloed-hersenbarrière in deze muizen, aangezien fibronectine normaal
niet vanuit het bloed de hersenen binnen kan dringen. In de toekomst willen wij graag bepalen
of de plaatsen waar veel fibronectine rondom de bloedvaten zit overeenkomen met de plaatsen
waar de p75NTR-receptor op de endotheelcellen zit (want deze receptor komt niet overal langs
de bloedvaten voor). Bovendien willen wij onderzoeken of de p75NTR-receptor op
endotheelcellen met voorkeur het indringen van bepaalde types ontstekingscellen
(bijvoorbeeld alleen T-cellen of alleen monocyten) tegengaat.
Onderzoekers:
Dr. Britta Küst, postdoc
Ing. Nieske Brouwer, analiste
Ietje Mantingh, analiste
Begeleiders:
Dr. Sjef Copray, neurobioloog
Prof. dr. Erik Boddeke, medisch fysioloog
Instituut: Rijksuniversiteit Groningen
Looptijd van het onderzoek: 1 jun. 2003 – 1 jun. 2005
Cofinanciering: De bijdrage van de analisten op dit project wordt gefinancierd door de
Rijksuniversiteit Groningen.
8.6
Veranderingen in de hersenbloedvaten tijdens vroege MSlaesievorming
(02-486 MS)
Doel en achtergrond van het onderzoek:
Uit het onderzoek van de afgelopen jaren is gebleken dat tijdens MS de bloedvaten in de
hersenen hun integriteit deels lijken te verliezen en dat dit al in een zeer vroeg stadium
plaatsvindt. De integriteit van de cellaag die de hersenbloedvaten bekleed (het
hersenendotheel) wordt met name bepaald door de aanwezigheid van een tight junctionnetwerk tussen de cellen (zie de figuur boven aan deze pagina). Tight junctions zijn stevige
verbindingen tussen de cellen, die verhinderen dat cellen en grote moleculen tussen de cellen
van de hersenendotheellaag door kunnen gaan.
Er zijn sterke aanwijzingen dat de grootte van de opening tussen de tight junctions kan
variëren als reactie op veranderingen in het gezonde of zieke lichaam. In hoeverre
veranderingen van de tight junction-structuur in de hersenen van MS-patiënten van invloed
zijn op het transport van eiwitten en immuuncellen naar het centrale zenuwstelsel is
nauwelijks onderzocht. Binnen dit project zal met behulp van een speciale kleuringstechniek
(immuunhistochemie) de aanwezigheid van diverse bij tight junctions betrokken eiwitten
bestudeerd worden.
Door veranderingen in de bloed-hersenbarrière kunnen immuuncellen zich ophopen en wordt
er een perivasculaire ruimte (letterlijk: een rondom het bloedvat gelegen ruimte) gevormd.
Wij veronderstellen dat bepaalde chemokines, eventueel gebonden aan bestanddelen van de
extracellulaire matrix, in de perivasculaire ruimte kunnen bijdrage aan het binnendringen van
63
macrofagen in de hersenen. De extracellulaire matrix wordt gevormd door eiwitten en
moleculen en is buiten de endotheelcellen gelegen. De samenstelling van deze extracellulaire
matrix kan ook een rol spelen in het binnendringen van voorlopers van macrofagen
(monocyten). Om de passage van monocyten door de hersenendotheellaag op cellulair en
moleculair niveau te kunnen onderzoeken, zullen we een humane hersenendotheelcellijn
maken. Terwijl normale endotheelcellen maar een beperkte tijd in leven blijven in celkweek,
bestaat een cellijn uit cellen die zo veranderd zijn, dat ze ‘onsterfelijk’ geworden zijn en bij
voortduring in celkweek groeien. Met behulp van deze cellijn kunnen we de invloed van
verschillende therapeutische componenten op het passeren van de bloed-hersenbarrière door
monocyten bestuderen.
Bereikte resultaten:
Er is begonnen met het optimaliseren van de celkweken met humane hersenendotheelcellen.
Verder is met behulp van immuunhistochemie de verdeling van diverse bestanddelen van de
extracellulaire matrix in MS-laesies onderzocht.
Onderzoeker:
Dr. Jack van Horssen, postdoc
Begeleiders:
Dr. Elga de Vries, celbioloog/immunoloog
Prof. dr. Christien Dijkstra, celbioloog/immunoloog
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 1 nov. 2003 - 1 aug. 2006
8.7 De rol van het eiwit CD81 bij het passeren van de bloed-hersenbarrière
door witte bloedcellen
(02-501 MS)
Doel van het onderzoek:
Doel van het onderzoek is vast te stellen of het binnendringen van ontstekingscellen vanuit de
bloedbaan naar de hersenen kan worden geremd door blokkade van het oppervlakte-eiwit
CD81.
Achtergrond van het onderzoek:
Bij het ontstaan van MS-laesies komen grote aantallen ontstekingscellen vanuit de bloedbaan,
door de vaatwand heen het hersenweefsel binnen; dit proces wordt transmigratie genoemd.
Eenmaal in de hersenen produceren de ontstekingscellen allerlei schadelijke factoren
waardoor de myeline beschadigd raakt: een MS-laesie is ‘geboren’.
Een relatief nieuwe therapeutische aanpak bij MS is erop gericht om transmigratie tegen te
gaan. Voor transmigratie is de aanhechting van ontstekingscellen aan de vaatwand van
cruciaal belang. Deze aanhechting wordt verzorgd door bepaalde moleculen op zowel de
bloedcel als de vaatwand, die in elkaar grijpen. Er zijn verschillende versies van zulke
moleculen, waaronder bijvoorbeeld VLA-4, waar recent veel aandacht aan is geschonken.
Remming van transmigratie van ontstekingscellen via een blokkade van VLA-4 wordt
momenteel in klinische studies uitgeprobeerd.
In dit project wordt beoogd iets soortgelijks te doen met antilichamen tegen CD81, omdat van
zulke antilichamen nog aanvullende gunstige effecten worden verwacht. CD81 is zelf geen
rechtstreeks aanhechtingsmolecuul, maar het regelt wel de functie van andere
aanhechtingsmoleculen, waaronder VLA-4. Daarnaast regelt het herstelprocessen in de
hersenen en beïnvloedt het de werking van ontstekingscellen ook nog op andere fronten.
64
Een belangrijke eerste stap in het project is vast te stellen of blokkade van CD81
daadwerkelijk transmigratie kan remmen. Dat wordt gedaan door de transmigratie van
ontstekingscellen door een laagje van gekweekte vaatwandcellen te meten. Dit gebeurt in een
samenwerking tussen TNO en het VU medisch centrum. Daarnaast wordt onderzocht of de
hoeveelheid CD81 op ontstekingscellen of vaatwandcellen wordt beïnvloed door
ontstekingsstoffen.
Bereikte resultaten:
Uit de eerste resultaten blijkt dat transmigratie van ontstekingscellen inderdaad sterk geremd
kan worden met een antilichaam tegen CD81. Deze remming wordt nog versterkt wanneer de
vaatwandcellen - het endotheel - vooraf geactiveerd wordt met ontstekingsstoffen.
Bemoedigend aan het resultaat is dat blokkade van CD81 een even sterke remming liet zien
als blokkade van VLA4. Deze vondst opent de weg om de verdere effecten te bestuderen van
antilichamen tegen CD81 en om de mogelijkheid van toepassing in patiënten serieus te
onderzoeken.
Onderzoekers:
Dr. Sipke Dijkstra, postdoc1
Susanne van der Pol, analist2
Begeleiders:
Dr. Hans van Noort, immunoloog1
Dr. Elga de Vries, celbioloog2
Instituut: 1TNO Preventie en Gezondheid, Leiden en 2VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 1 sep. 2003 – 1 sep. 2004
Cofinanciering: De parttime bijdrage van de analiste aan dit project wordt gefinancierd door
het VU medisch centrum.
8.8 Onderzoek naar de bloed-hersenbarrière bij het MS Centrum VUmc
Bij het MS Centrum VUmc wordt onderzoek verricht naar de bloed-hersenbarrière en MS
door dr. Elga de Vries. Zie hiervoor paragraaf 3.2 van dit katern.
65
9. Onderzoek naar myelinevormende cellen en stoffen die deze cellen
beïnvloeden
9.1 Inleiding
Het centrale zenuwstelsel is opgebouwd uit zenuwcellen en begeleidende cellen. De uitlopers
van de zenuwcellen, de zenuwvezels, worden omgeven door de isolerende myelineschede
welke gevormd wordt door een bepaald type begeleidende cel: de oligodendrocyt (letterlijk:
cel met enkele uitlopers). Myeline bestaat uit zogenaamde myeline-eiwitten die worden
ingebouwd in de uit vetachtige stoffen bestaande celwand, de membraan, van de
oligodendrocyt. Uitlopers van de oligodendrocyt met deze myeline wikkelen zich om de
zenuwvezel en vormen zo de myelineschede. Een mooie afbeelding hiervan vindt u
hierboven.
Bij MS wordt de myeline afgebroken door het ontregelde afweersysteem. Hoewel de
oligodendrocyten ook gedood kunnen worden bij de aanval op de myeline blijken er in de
aangedane gebieden (laesies) in het centrale zenuwstelsel soms nog cellen te zijn die in
principe tot oligodendrocyten uit kunnen groeien. Daarnaast blijkt op MRI-scans dat er in
aangedane gebieden soms gedeeltelijk myeline teruggevormd wordt. Dit proces wordt
remyelinisatie genoemd. Er wordt derhalve veel onderzoek gedaan naar de reden dat myeline
niet of slechts gedeeltelijk wordt teruggevormd in de aangedane gebieden. Om deze reden
wordt ook veel onderzoek verricht naar de manier waarop de oligodendrocyt myeline vormt
en naar stoffen die de cel aan kunnen zetten tot myelinevorming (myelinisatie). In dit
hoofdstuk wordt onderzoek beschreven naar al deze aspecten van de myelinevorming.
In paragraaf 9.2 wordt onderzoek beschreven naar de manier waarop de oligodendrocyt
myeline maakt. Er wordt hier bestudeerd op welke wijze de cel alle myeline-eiwitten naar de
juiste plaats in de celwand (membraan) stuurt, zodat hier myeline gevormd wordt. Transport
van eiwitten naar een bepaalde plaats in een membraan vindt plaats in kleine pakketjes, die op
de juiste plaats in het membraan ‘aanleggen’. Voor dit aanleggen krijgt het pakketje als het
ware een adreslabel mee dat herkend wordt door een eiwit in het membraan (een receptor).
In paragraaf 9.5 wordt onderzoek beschreven naar de tweede stap in het vormen van de
myelineschede: het zich om de zenuwvezel wikkelen van de uitlopers van de oligodendrocyt
die de myeline bevatten. Voor dit proces is contact nodig tussen de oligodendrocyt en de
zenuwvezel. Het onderzoeksproject bestudeert een eiwit op de oligodendrocyt dat een
belangrijke rol speelt bij het leggen van dit contact met de zenuwvezel.
Eerder onderzoek heeft aangetoond dat er in gebieden in de hersenen waar de myeline is
afgebroken soms nog cellen aanwezig zijn die in principe tot oligodendrocyten uit kunnen
groeien. Het onderzoek in paragraaf 9.3 toont aan dat dit ook het geval is in het ruggenmerg.
In beide gevallen wordt er echter desondanks vaak geen nieuw myeline gevormd in deze
gebieden. In paragraaf 9.3 wordt onderzocht of dit veroorzaakt wordt door het ontbreken van
een bepaalde groeifactor voor de aanwezige cellen of van de receptor voor deze groeifactor.
Een receptor functioneert als het ware als een antenne. Het is een eiwit die het de cel mogelijk
maakt om de aanwezigheid van een bepaalde stof buiten de cel waar te nemen en hierop te
reageren.
In paragraaf 9.6 wordt de invloed van een andere groeifactor voor oligodendrocyten
onderzocht. Eerder onderzoek laat zien dat oligodendrocyten in MS-laesies eiwitten
produceren die deze groeifactor binden en op deze wijze de werking ervan verminderen.
Mogelijk is dit een van de oorzaken dat de cellen aanwezig in deze MS-laesies niet uitgroeien
66
tot oligodendrocyten. Echter, een antilichaam dat aan de receptor voor deze groeifactor bindt,
had een stimulerende werking op de voorlopers van oligodendrocyten. Deze stimulerende
werking trad niet op bij andere lichaamscellen. In paragraaf 9.6 wordt vervolgonderzoek naar
een mogelijke toepassing van dit antilichaam bij het bevorderen van de aanmaak van nieuw
myeline beschreven.
In paragraaf 9.4 wordt beschreven dat voor het uitgroeien van cellen tot oligodendrocyten niet
alleen groeifactoren nodig zijn maar ook signalen van de omringende zenuw- en steuncellen.
Omdat bij MS deze cellen beschadigd of verstoord raken, is het ontbreken van deze signalen
mogelijk een oorzaak voor het achterwege blijven van de groei in MS-laesies. In dit
onderzoek wordt geprobeerd om de signalen van de zenuwcellen na te bootsen door binding
van een speciaal eiwit, een antilichaam, aan de voorlopers van oligodendrocyten.
9.2
Karakterisering en beïnvloeding van myelinetransportroutes in
oligodendrocyten
(98-342 MS)
Doel van het onderzoek:
Proberen te begrijpen hoe myeline wordt gemaakt door het transport van myeline-eiwitten
naar de myelineschede te onderzoeken en de manier waarop dat transport (positief) kan
worden beïnvloed.
Achtergrond van het onderzoek:
Bij multiple sclerose vindt afbraak plaats van myeline. Deze myeline, die bestaat uit eiwitten
en vetachtige stoffen (lipiden), wordt gemaakt door speciale cellen in de hersenen, de
oligodendrocyten. Deze cellen maken membraanuitstulpingen, waar nieuwe myeline-eiwitten
naartoe worden gebracht en ingebouwd. Zo ontstaat een myelinemembraan dat zich, wanneer
het groot genoeg is, als een isolerende laag om de zenuwuitlopers windt.
De moleculaire samenstelling van het myelinemembraan of de myelineschede is volledig
anders dan die van de buitenwand (de plasmamembraan) van de oligodendrocyt, waaruit de
eerder genoemde uitstulpingen ontstaan. Met andere woorden: de bouwstoffen voor de
uitstulping (myelinemembraan) en die van de plasmamembraan van de oligodendrocyt
worden zeer nauwkeuring van elkaar gescheiden, een proces dat bekend is onder de voor de
hand liggende naam ‘sortering’. In die zin wordt ook wel gesproken over 'membraanpolariteit'
en kunnen oligodendrocyten worden gezien als 'gepolariseerde' cellen. In dergelijke cellen
zijn specifieke transportprocessen verantwoordelijk voor het tot stand brengen en houden van
die gespecialiseerde membraangebieden.
Ons werk is erop gericht om inzicht te krijgen in de rol van specifieke moleculen die
betrokken zijn bij de sortering en het transport van myeline-specifieke bestanddelen naar de
myelinemembraan. Ook wordt de rol van deze specifieke moleculen in het bepalen van de
stabiliteit van de membraan (en dus die van de myeline) bestudeerd.
Bereikte resultaten:
Qua samenstelling vertoont het myelinemembraan grote overeenkomsten met een specifiek
gepolariseerd membraandomein, het apicale membraan genoemd, zoals dat gevonden worden
in b.v. epitheelcellen (de cellen van de darm- en longwanden). Uit onderzoek is echter
gebleken dat het transport van de myeline-eiwitten naar het myelinemembraan niet de
typische eigenschappen van een apicaal transportproces vertonen.
Factoren die het transport van myelinebestanddelen beïnvloeden worden bestudeerd door het
transport van myeline-eiwitten en merkereiwitten (eiwitten waarvan bekend is naar welke
67
membraandomeinen in epitheelcellen ze gaan) in oligodendrocyten te volgen. De
merkereiwitten worden met behulp van een ingenieus virussysteem geproduceerd in
oligodendrocyten. Gebleken is dat de verandering van slechts één aminozuur in een eiwit, dat
is opgebouwd uit ettelijke honderden aminozuren, voldoende kan zijn om het transportproces
naar het myeline negatief te beïnvloeden. Tevens is door het manipuleren van de hoeveelheid
van complete eiwitten (MAL en bepaalde membraan-receptoren) het transport van sommige
myeline-eiwitten en merkereiwitten negatief beïnvloed. Door oligodendrocyten te behandelen
met detergens (zeep) is verder gebleken dat bepaalde vetten (sphingolipiden, dat wil zeggen
heel speciale bouwstenen die aanwezig zijn in de myeline) ook een rol in het transportproces
zelf spelen. Deze resultaten wijzen erop, dat de wijze waarop het transport van
myelinespecifieke bestanddelen geregeld wordt, een complex proces is.
Door middel van ons moleculair onderzoek kan meer kennis worden verkregen over het
proces van het (opnieuw) vormen van de myelinelaag, wat uiteindelijk weer kan leiden tot
meer gerichte therapieën voor de behandeling van MS-patiënten.
Onderzoekers:
Drs. Bert Klunder, aio
Ing. Jenny Dallinga, analist
Begeleiders:
Prof. dr. Dick Hoekstra, celbioloog
Dr. Hans de Vries, celbioloog
Instituut: Rijksuniversiteit Groningen
Looptijd van het onderzoek: 1 sep. 1999 - 1 sep. 2003
Cofinanciering: De bijdrage van de analiste op dit project wordt gefinancierd door de
Rijksuniversiteit Groningen.
9.3 Analyse van de redenen waarom voorlopercellen van oligodendrocyten
en gedemyeliniseerde oligodendrocyten niet deelnemen in de reparatie van
chronische MS-laesies en de ontwikkeling van remyelinisatie bevorderende
strategieën
(99-393 MS)
Doel van het onderzoek:
Het verkrijgen van inzichten in de redenen voor het falen van herstel van de myelinelaag om
de zenuwvezels bij MS.
Achtergrond van het onderzoek:
Herstel van laesies in MS treedt maar in geringe mate op waardoor zenuwvezels chronisch
gedemyeliniseerd blijven. Het gevolg hiervan is dat impulsoverdracht is verstoord waardoor
blijvende invaliditeit kan optreden. Er is nog weinig bekend over de oorzaken van het falen
van remyelinisatie in MS. De ontwikkeling van nieuwe oligodendrocyten en de vorming van
nieuwe myelineschedes rondom zenuwvezels verloopt vaak wel succesvol in diermodellen. In
dit geval, worden de nieuwe oligodendrocyten gevormd uit zogenaamde voorlopercellen, een
soort stamcellen. Na demyelinisatie nemen deze cellen in aantal toe en als er genoeg cellen
zijn gevormd ontwikkeling zij zich tot oligodendrocyten. In eerder onderzoek gesteund door
de Stichting MS Research (project 95-234) is voor het eerst aangetoond dat laesies in de
hersenen van patiënten met chronische MS vaak nog grote aantallen voorlopercellen van
oligodendrocyten bevatten. Alhoewel zij klaarblijkelijk het demyelinisatieproces overleven,
lijken zij inactief te zijn en dat zou een reden kunnen zijn dat remyelinisatie in MS maar in
geringe mate optreedt. In het huidige project wordt geprobeerd meer inzicht te verkrijgen in
68
de redenen voor het falen van remyelinisatie in MS. Er is ondermeer onderzocht of laesies in
het ruggenmerg van patiënten met chronische MS ook voorlopercellen bevatten en of
laesiegebieden groeifactoren bevatten die belangrijk zijn voor het stimuleren van de deling
van de oligodendrocytvoorlopercellen. Dit type onderzoek is belangrijk omdat het mogelijk
zou kunnen leiden tot ontwikkeling van therapieën die het remyelinisatieproces, en daarmee
functioneel herstel, bevorderen.
Bereikte resultaten:
De analyse van ruggenmerglaesies van een groot aantal patiënten met chronische MS heeft nu
aangetoond dat zulke laesies, net als laesies in de hersenen van MS-patiënten, vaak nog
oligodendrocytvoorlopercellen bevatten. Aangezien de laesiegebieden maar weinig nieuwe
oligodendrocyten bevatten, lijkt het erop dat de voorlopercellen, net als in hersenlaesies,
inactief zijn. Twee andere belangrijke ontdekkingen zijn dat (a) het aantal voorlopercellen in
de laesiegebieden afneemt naarmate de laesies ouder worden en (b) dat laesies afkomstig van
patiënten met de primair progressieve vorm van MS gemiddeld net zoveel voorlopercellen
bevatten als laesies van patiënten met de secundair progressieve vorm. In dit opzicht lijken
deze specifieke patiëntengroepen dus niet te verschillen.
De aanmaak van een groeifactor die belangrijk is voor het stimuleren van de toename in het
aantal oligodendrocytvoorlopercellen, te weten FGF2 (fibroblast growth factor-2), in controleen MS-weefsel is nu in kaart gebracht. Tevens is gekeken naar de aanmaak van FGF-receptor1 (FGFR1), de belangrijkste receptor voor FGF2. De activiteit van het FGF2-gen is duidelijk
hoger in het centrum van MS-laesies dan in controleweefsel en witte stof rondom de laesies.
De verhoogde aanmaak is zelfs zichtbaar in een aantal oude laesies, hetgeen erop duidt dat
astrocyten (een bepaald type hersencellen) FGF2 blijven produceren. Aangezien deze cellen
ook FGFR1 tot expressie brengen, blijven ze in een geactiveerde toestand en blijven ze meer
littekenweefsel vormen waardoor het herstelproces moeilijker kan optreden. Het is nog
onduidelijk of oligodendocytvoorlopercellen in laesies FGFR1 tot expressie brengen en dus
kunnen reageren op de aanwezigheid van FGF2. Het is echter wel duidelijk geworden dat het
falen van remyelinisatie in MS niet veroorzaakt wordt door de afwezigheid van FGF2.
Onderzoekers:
Dr. Guus Wolswijk, senior wetenschapper
Drs. Rawien Balesar, wetenschappelijk assistent (niet in opleiding)
Instituut: Nederlands Instituut voor Hersenonderzoek, Amsterdam
Looptijd van het onderzoek: 1 mrt. 2000 – 1 mrt. 2003
9.4 Onderzoek naar de mogelijkheid om met speciale eiwitten de
ontwikkeling van myelinevormende cellen en de vorming van myeline te
stimuleren
(01-438 MS)
Doel van het onderzoek:
Het gedrag van oligodendrocyten beïnvloeden door stoffen die heraanmaak van myeline
bevorderen.
Achtergrond van het onderzoek:
Plaatselijke afbraak (demyelinisatie) in de afwezigheid van spontane heraanmaak
(remyelinisatie) van myeline speelt een wezenlijke rol in het ziektebeeld van MS. De
afwezigheid van spontane remyelinisatie kan het gevolg zijn van de aanwezigheid van
remmende en/of de afwezigheid van stimulerende factoren. Een voorwaarde voor myelinisatie
69
is dat de voorlopercellen van oligodendrocyten, d.w.z de hersencellen die verantwoordelijk
zijn voor de aanmaak van myeline, volledig uitrijpen tot volwassen, myelinevormende
oligodendrocyten. We weten nog maar weinig waarom en wat er binnen deze cellen gebeurt
tijdens zowel de afbraak als de aanmaak van myeline. In zoogdieren vindt myelinevorming
heel zorgvuldig plaats. Hierbij zijn niet alleen signalen voor de uitrijping van
oligodendrocyten van belang, maar ook signalen die een rol spelen bij verplaatsing,
vermenigvuldiging en overleving van de cellen. Eerder onderzoek in ons laboratorium heeft
uitgewezen dat zowel oplosbare lichaamseigen signaalfactoren (groeifactoren) als
communicatie met omliggende zenuwcellen en andere hersencellen (astrocyten) er voor
zorgen dat deze processen worden aangestuurd. Om de oligodendrocyten tot aanmaak van
myeline aan te zetten, is een aaneenschakeling van signalen nodig. Van belang is bijvoorbeeld
de correcte communicatie met de zenuwcellen, maar ook de volgorde waarin de signalen
worden afgegeven en de plaats waar dit gebeurt. Juist in MS-laesies, d.w.z. de plekken waar
myelineafbraak heeft plaatsgevonden, zijn deze ‘zenuwsignalen’ verstoord, door o.a. het
lekken van de bloed-hersenbarrière waardoor ongewenste ontstekingscellen en
signaalmoleculen (o.a. fibronectine) de hersenen kunnen binnendringen. De aanwezige
oligodendrocytvoorlopercellen in de aangetaste gebieden krijgen dan niet de juiste signalen
voor myelinevorming. Op dit moment proberen we de signalen afkomstig van de zenuwen na
te bootsen (m.b.v. antilichamen) en zo (re)myelinisatie aan te sturen en ‘op verzoek’ aan te
zetten. Voor het onderzoek maken we gebruik van geïsoleerde voorlopercellen van
oligodendrocyten uit rattenhersenen die onder geschikte omstandigheden in een kweekschaal
daadwerkelijk myelinevorming vertonen.
Bereikte resultaten:
Om signalen specifiek in oligodendrocyten (en niet in bijvoorbeeld zenuwcellen) te kunnen
opwekken, maken we gebruik van speciale eiwitten (antilichamen) die zich alleen aan
oligodendrocyten kunnen binden. Deze antilichamen kunnen inderdaad de myelinevorming in
de gekweekte rattenoligodendrocyten beïnvloeden. Als het antilichaam los aan vroege
oligodendrocytvoorlopercellen wordt toegevoegd zien we een remming op de ontwikkeling
van de oligodendrocyt. Worden antilichamen eerst aan elkaar gekoppeld en dan toegevoegd
aan deze voorlopercellen, dan zien we dat er meer myeline wordt gevormd, maar als de
oligodendrocyten in een later ontwikkelingsstadium zijn zien we juist een dramatische
remming op myelinevorming. Als oligodendrocyten gekweekt worden op een voedingsbodem
die min of meer een MS-laesie omgeving nabootst, blijkt dat myelinevorming geremd wordt.
Toevoeging van de antilichamen (los), aan oligodendrocyten in een later
ontwikkelingsstadium in deze ‘laesie’omgeving-kweken blijkt myelinevorming juist te
stimuleren. Wanneer de antilichamen worden toegevoegd aan cellen die in een ‘normale’
omgeving groeien, dan zien we een remming van de myelinevorming. Dus, van belang is de
manier van toediening, het tijdstip van toediening en de omgeving waarin de cellen gekweekt
worden. In het komende jaar hopen we meer inzicht te krijgen in de manier waarop deze
effecten ontstaan. Uiteindelijk hopen we dat we met dit fundamenteel georiënteerde MSonderzoek zo een basis gelegd kan worden voor effectieve op antilichaam gebaseerde
therapieën voor herstel van myeline.
Onderzoekers:
Dr. Wia Baron, senior onderzoeker
Anita Nomden, analist
Begeleider:
Prof. dr. Dick Hoekstra, biochemicus/celbioloog
Instituut: Rijksuniversiteit Groningen
70
Looptijd van het onderzoek: 1 mrt. 2002 – 1 mrt. 2005
9.5 Karakterisering van het contact tussen
myelinevormende cellen; betekenis voor myelinisatie
zenuwvezels
en
(01-472 MS)
Doel van het onderzoek:
Bestudeerd wordt welke moleculen betrokken zijn bij het tot stand brengen en houden van
contacten tussen myeline en zenuwvezel en het belang van die contacten voor het (opnieuw)
op gang brengen van de myelinevorming.
Achtergrond van het onderzoek:
Het belangrijkste kenmerk van MS is de afbraak van myeline (‘demyelinisatie’), die
gewikkeld is rondom de zenuwvezels. Voor een hernieuwde myelinevorming is het nodig dat
voorlopercellen uitrijpen tot myelinevormende cellen. Wij bestuderen in dit kader hoe
myeline en zenuwvezel met elkaar in contact komen, welke moleculen bij dit contact
betrokken zijn en hoe die moleculen naar de contactplaatsen worden gebracht.
Neurofascin155 (NF155) is een eiwit dat voorkomt in de myelinevormende cel, en dat tijdens
de myelinevorming wordt gemaakt. Het eiwit is waarschijnlijk betrokken bij het leggen van
het contact tussen myeline en zenuwvezel. Het is echter helemaal niet bekend hoe NF155 naar
de myelineschede wordt getransporteerd en evenmin of zenuwcellen signalen uitzenden die
aanmaak en transport van NF155 beïnvloeden. Wij onderzoeken of lokalisatie en transport
van NF155 in gekweekte myelinevormende cellen beïnvloed wordt door factoren, die wel
aanwezig zijn in MS-laesies maar niet in gezond weefsel. Zo’n factor is fibronectine. Met
name willen we vaststellen of er op de plaats, waar NF155 aanwezig is in het contact tussen
zenuwvezel en myeline, een verschil bestaat tussen gezond weefsel en weefsel afkomstig van
ratten met de MS-achtige ziekte EAE en van MS-patiënten.
Bereikte resultaten:
Onderzoek aan gekweekte myelinevormende cellen heeft aangetoond dat NF155 gedurende
de ontwikkeling vooral naar de buitenste uitlopers van de cellen getransporteerd wordt. In het
centrale zenuwstelsel is het belangrijk dat NF155 zich opstapelt om in contact te komen met
eiwitten in de zenuwvezel. De resultaten tonen aan, dat deze opeenhoping van NF155
afhankelijk is van de vorming van speciale gebieden (domeinen) in de membraan van de
myelinevormende cel. De aanwezigheid van fibronectine, dat voorkomt in MS-laesies,
vermindert de aanwezigheid van NF155 in deze membraandomeinen en verstoort ook de
ontwikkeling van de myelinevormende cellen. Het is opmerkelijk dat ook in weefsel
afkomstig van EAE-ratten de aanwezigheid van NF155 in deze domeinen verminderd is. Het
is dus waarschijnlijk dat de opname van NF155 in membraandomeinen belangrijk is voor het
myelinisatieproces en dat de afbraak van deze domeinen betrokken is bij het
demyelinisatieproces. Dit is van groot belang voor de ontwikkeling van therapieën die gericht
zijn op het herstel van de myelinelaag om de zenuwvezel.
Onderzoeker:
Dr. Olaf Maier, postdoc
Begeleiders:
Dr. Hans de Vries, celbioloog
Prof. dr. Dick Hoekstra, celbioloog
Instituut: Rijksuniversiteit Groningen
Looptijd van het onderzoek: 1 jul. 2002 – 1 jul. 2005
71
9.6 Onderzoek naar de mogelijkheid om myelinevormende cellen specifiek
te beïnvloeden met behulp van de stof IGF-I
(01-479 MS)
Doel van het onderzoek:
Is de IGF-I-receptor in het centrale zenuwstelsel verschillend van de IGF-I-receptor in de rest
van het lichaam?
Achtergrond van het onderzoek:
IGF-I is een groeifactor die van belang is voor de overleving van oligodendrocyten en het op
gang brengen van myelinevorming. Deze groeifactor zou dus van belang kunnen zijn voor de
behandeling van MS. Echter de groeifactor werkt op de meeste cellen van ons lichaam. De
groeifactor oefent zijn effect op de cellen uit door middel van zijn receptor, de IGF-I-receptor.
We hebben gevonden dat een antilichaam tegen de IGF-I-receptor de IGF-I-receptor van
levercellen remt (zoals verwacht), maar daarentegen de IGF-I-receptor op voorlopers van
oligodendrocyten stimuleert. Dit zou kunnen wijzen op een structureel verschil in IGF-Ireceptor. Indien dit het geval is moet het mogelijk zijn om geneesmiddelen te ontwikkelen die
selectief de IGF-I-receptor in het zenuwstelsel activeren.
Bereikte resultaten:
We hebben geen verschil gevonden in de structuur van de IGF-I-receptor op levercellen,
oligodendrocyten, astrocyten en microglia.
Onderzoekers:
Dr. Koen Glazenburg, postdoc
Begeleider:
Prof. dr. Jacques De Keyser, neuroloog
Instituut: Academisch Ziekenhuis en Rijksuniversiteit Groningen
Looptijd van het onderzoek: 1 nov. 2002 – 1 nov. 2003
72
10. Onderzoek naar verbetering van geleiding van zenuwvezels zonder
myeline
10.1 Inleiding
Bij MS wordt de myeline in het centrale zenuwstelsel aangevallen en afgebroken door het
ontregelde afweersysteem. Myeline vormt een isolerende schede rondom zenuwvezels en
voorkomt dat er ‘elektrische stroom weglekt’ uit de zenuwvezels, zodat de zenuwcellen met
elkaar en met andere cellen kunnen ‘communiceren’. Beschadigingen in de myelinelaag
leiden daarom tot het niet of minder goed functioneren van een zenuwcel.
Voor het gecontroleerd opwekken van een elektrisch signaal zijn er natrium- en
kaliumkanalen aanwezig in de zenuwvezel. Bij opening van deze kanalen kunnen geladen
natrium- en kaliumionen de zenuwvezel in of uit bewegen. Stoffen die de natriumkanalen
blokkeren verminderen de geleiding door de zenuwvezel. Echter, stoffen die de
kaliumkanalen blokkeren verhogen de geleiding. In dit hoofdstuk wordt onderzoek
beschreven naar geschikte blokkers van kaliumkanalen. Als uitgangspunt worden hierbij
stoffen gebruikt die aanwezig zijn in de plant wijnruit.
10.2 Onderzoek naar blokkers van kaliumkanalen als mogelijke
behandeling van een MS-achtige ziekte in ratten
(97-322 MS)
Doel van het onderzoek:
Het doel van het onderzoek is het ontwikkelen en testen van nieuwe blokkers van
kaliumkanalen die gebaseerd zijn op natuurlijke stoffen afkomstig van de plant wijnruit (Ruta
graveolens). Blokkade van kaliumkanalen bevordert de zenuwgeleiding, waardoor de
symptomen van MS kunnen verminderen. Veelbelovende blokkers zullen eerst worden
gekarakteriseerd in goed toegankelijke acuut geïsoleerde zenuwcellen verkregen uit bepaalde
gebieden van de rattenhersenen. Vervolgens zal hun toepassing worden getest op de
voortgeleiding in een geïsoleerd (oog)zenuwpreparaat verkregen uit de rat en tot slot zal
worden nagegaan hoe de beïnvloeding van de zenuwgeleiding plaats heeft in oogzenuwen van
de rat waarin een acuut MS-model is gerealiseerd.
Achtergrond van het onderzoek:
De eenheid van informatie in het zenuwstelsel is de actiepotentiaal: een elektrisch pulsje dat
een milliseconde duurt en een tiende Volt groot is. Deze actiepotentiaal ontstaat doordat er
snel achter elkaar eerst een inwaardse stroom van natriumionen de cel in gaat; direct gevolgd
door een stroom van kaliumionen naar buiten. De actiepotentiaal zorgt ervoor dat een
verderop gelegen stukje membraan op dezelfde manier wordt geactiveerd, waardoor de
actiepotentiaal zich langs een zenuw verplaatst. Dit proces is eigenlijk te langzaam voor een
dier met afmetingen van de mens. Het kan aanzienlijk, tot wel een factor 20, worden versneld
door een deel van de zenuw goed te isoleren met myeline; maar daarmee wordt de
voortgeleiding wel gevoelig voor aantastingen van de myeline, zoals gebeurt in MS. De
natrium- en de kalium-ionen stromen door hoog gespecialiseerde eiwitten in de celmembraan,
de ionkanalen, die zijn heel specifiek en elke cel heeft een unieke combinatie van kanalen, die
bepalen welke soorten vuurpatronen hij kan maken. Er zijn slechts een paar varianten van het
natriumkanaal, maar een enorm aantal soorten kaliumkanalen. Versterken van de stroom door
de natriumkanalen of remmen van de stroom door de kaliumkanalen verlaagt de drempel voor
het ontstaan van een actiepotentiaal en bevordert de voortgeleiding van de actiepotentiaal over
de zenuwvezel en vice versa.
73
Jaren geleden is al gevonden dat stoffen in de (giftige) plant wijnruit (R. graveolens) als
blokker van kaliumkanalen kunnen optreden, waardoor de positieve effecten van thee
getrokken van deze plant op MS-symptomen beter begrepen werden. Inmiddels zijn een
aantal van deze stoffen geïsoleerd en nagemaakt. Ons onderzoek probeert de werking van
deze stoffen te begrijpen en te achterhalen of bepaalde varianten ervan geschikt zijn om de
zenuwgeleiding te bevorderen.
Resultaten:
In dit onderzoek hebben we allereerst de selectiviteit en gevoeligheid van tenminste vier
synthetisch gemaakte stoffen op een groot aantal verschillende kaliumkanalen in het centrale
zenuwstelsel geanalyseerd. Dat geeft ons de mogelijkheid voorspellingen te doen over
mogelijke gunstige effecten van deze stoffen, maar ook om in te schatten of er sprake zal zijn
van heftige bijwerkingen in bepaalde hersengebieden. De stoffen die wij getest hebben,
werken vooral op kaliumkanalen van het type: “delayed rectifier” en op kanalen van het A- en
van het D-type. We zijn nagegaan hoe de stoffen een groot aantal biofysische karakteristieken
van deze ionkanalen beïnvloeden, welke hun selectiviteit is en hoe groot het effect is bij
verschillende concentraties van de stof. Ze lijken een verschillende gevoeligheid te hebben
voor de verschillende kanalen en daardoor lijkt het mogelijk dat ze een specifiek effect op het
vuurgedrag van zenuwcellen kunnen uitoefenenen. Het geïsoleerde zenuwcelpreparaat dat uit
elk deel van de rattenhersenen kan worden verkregen, bleek voor deze metingen uitstekend
geschikt en leverde een schat aan fundamentele gegevens over de stoffen op, die zullen
worden gebruikt om er nieuwe varianten van te maken. Om de stoffen ook in een functioneel
realistische situatie te testen werd een extracellulair zenuwpreparaat van de optische zenuw
van de rat ontwikkeld. Hierin kan de effectiviteit van de verschillende stoffen op de
zenuwgeleiding direct worden onderzocht. Deze zenuw bestaat uit tenminste drie duidelijk te
onderscheiden zenuwtypen met elk een eigen voortplantingssnelheid en drempel, zodat de
effecten van onze kaliumkanaalblokkers tegelijk op een aantal verschillende soorten
zenuwvezels kunnen worden gekarakteriseerd. Bovendien is bekend dat bij MS deze zenuw
vaak als een van de eerste wordt aangetast. De effecten van de kaliumblokkers op de
voortgeleiding binnen de zenuw zijn inmiddels in kaart gebracht, voor het koppelen van deze
resultaten aan de bevindingen verkregen in losse zenuwcellen is een theroetisch model van de
zenuw ontwikkeld. Door een samenwerking met de groep van prof. dr. Christine Dijkstra aan
het VU medisch centrum werd het ook mogelijk niet alleen de voortgeleiding te onderzoeken
in gezonde zenuwen, maar om ook metingen te verrichten aan zenuwen met aantoonbare
schade verkregen uit ratten waarin het EAE-model van MS was opgewekt, alsmede de
voortgeleiding te bestuderen onder een aantal andere aan MS verwante ziekteprocessen. Deze
resultaten worden momenteel bewerkt en zullen het project afsluiten.
Onderzoeker:
Drs. David Marsen, aio
Begeleider:
Prof. dr. Wytse Wadman
Instituut: Universiteit van Amsterdam
Looptijd van het onderzoek: 15 nov. 1998 – 15 mei 2003
Uitwerking van de resultaten is op dit moment nog gaande.
74
11. Onderzoek naar beschadiging van de zenuwvezels zelf
11.1 Inleiding
Naast verlies van myeline treedt er bij MS ook beschadiging op van de zenuwvezels en de
zenuwcellen zelf. Waarschijnlijk spelen deze beschadigingen een belangrijke rol in het
ontstaan van blijvende schade en invaliditeit door MS. Om deze reden vindt er onderzoek
plaats naar de rol van beschadigingen aan zenuwcellen in het voortschrijden van MS, de wijze
waarop de zenuwcellen worden beschadigd en hoe men dit eventueel zou kunnen voorkomen.
Onderzoek naar beschadiging en afsterven van cellen van het centrale zenuwstelsel kan in
levende mensen alleen plaatsvinden door het maken van een beeld van de hersenen met
behulp van magnetische velden (MRI). Voor het maken van een MRI-scan bestaan
verschillende technieken. Elke techniek levert een ander beeld op met andere informatie over
wat er in de hersenen misgaat. U kunt dit min of meer vergelijken met de verschillende
beelden die u krijgt als u iets zonder bril, door een gekleurde bril of met een nachtkijker
bekijkt.
In paragraaf 11.2 wordt onderzoek beschreven naar het afnemen van het aantal zenuwcellen
bij mensen met MS. Hierbij wordt gebruik gemaakt van verschillende MRI-technieken. Het
onderzoek laat zien dat niet alleen in de MS-ontstekingen (de laesies) het aantal zenuwcellen
afneemt, maar dat dit ook het geval is in de normaal uitziende gebieden tussen deze laesies
(de Normaal-Ogende-Witte-Stof).
Bij het MS-MRI Centrum in Amsterdam wordt voortdurend gewerkt aan het ontwikkelen en
verbeteren van MRI-technieken waarmee schade aan de zenuwvezels kan worden
waargenomen (ofwel door meting van het volume dat het hersenweefsel inneemt ofwel door
meting van een stof (NAA) die alleen in intacte zenuwcellen aanwezig is) (zie paragraaf 3.2).
In paragraaf 11.3 wordt onderzoek beschreven naar de beschadiging van zenuwvezels
(axonen) bij MS-achtige ziektes in muizen. Hierbij wordt gezocht naar een verband tussen de
hoeveelheid schade aan de zenuwvezels en het ziekteverloop.
11.2 Normaal-Ogende-Witte-Stof in multiple sclerose: wat gebeurt er
tussen de laesies?
(98-371 MS)
Doel van het onderzoek:
Systematisch onderzoek van de Normaal-Ogende-Witte-Stof met behulp van geavanceerde
MRI-technieken. Het uiteindelijke doel is om meer informatie te krijgen over de verschillende
typen beschadigingen in de hersenen bij MS en om het verband tussen het MRI-beeld en de
door de patiënt ervaren ernst van MS te verbeteren. Om deze reden worden er relaties gezocht
tussen de verschillende MRI-beelden en tussen de MRI-gegevens en bevindingen uit
onderzoek van hersenweefsel van overleden mensen met MS, het type MS en de klinische
gegevens over de symptomen van de ziekte met inbegrip van psychologische gegevens.
Achtergrond van het onderzoek:
De meeste studies in MS bestuderen typisch focale laesies, laesies die heel klein zijn. MRI is
erg gevoelig in het opsporen van zulke focale afwijkingen, maar het verband met de ernst van
de ziekte bij de patiënt is niet optimaal, zelfs niet met gebruik van meer specifieke MRIgegevens zoals “black holes” (donkere vlekken waargenomen met een bepaalde MRI-
75
techniek, die vaak wijzen op blijvende schade) en MT-ratio. Deels kan dit verklaard worden
door afwijkingen in de Normaal-Ogende-Witte-Stof, die zich tussen deze laesies bevinden en
gedetecteerd kunnen worden met behulp van microscopische technieken.
MRI toont aan dat in MS-patiënten het aantal hersencellen geleidelijk afneemt zonder het
optreden van nieuwe focale laesies of aankleuring met de contraststof gadolinium, in het
bijzonder in de progressieve fase van de ziekte. In deze fase treedt dus afname van de
hersencellen op zonder dat er sprake is van (meetbare) nieuwe ontstekingen in de hersenen. In
de Normaal-Ogende-Witte-Stof hebben wij en ook anderen, afwijkende MRI-gegevens
gevonden (abnormale relaxatieparameters, lagere MT-ratio’s en diffuse signaal
veranderingen). Daarnaast bleek eveneens met MRI dat de hoeveelheid van het stofje NAA,
dat in zenuwcellen voorkomt, verlaagd is. Voorlopig bewijs suggereert dat de verlaagde MTratio’s het gevolg zijn van een verlies aan zenuwcellen, welke de klinische betekenis van deze
bevindingen mag verklaren.
Bereikte resultaten:
Een protocol met kwantitatieve MRI-technieken voor het onderzoeken van de niet-acute
schade is opgezet, uitgewerkt en inmiddels bij circa 100 patiënten en controles toegepast.
Onder andere zijn hierbij concentraties van stofwisselingsproducten zoals het reeds genoemde
NAA gemeten, waarbij de resultaten nieuw licht werpen op de vraag of ook buiten de focale
laesies verlies van zenuwcellen optreedt. In dit onderzoek is daarvoor, in tegenspraak met
enkele eerdere studies van andere instituten, geen bewijs gevonden: de hoeveelheid NAA is
niet verlaagd. De resultaten van de overige metingen worden geanalyseerd en bij de patiënten
met neurologische gegevens vergeleken. Om de acute schade te onderzoeken is een ander
protocol ontwikkeld waarmee inmiddels reeds enkele personen gescand zijn. Het gedrag van
de MT-ratio als functie van de tijd is onderzocht met systematische, frequente scans waarbij
specifiek gekeken is naar gebieden waarin op zeker moment een nieuwe laesie ontstaat. Met
behulp van hersenmateriaal afkomstig van de Nederlandse Hersenbank voor MS is en wordt
(in samenwerking met het Bijvoet Centrum van de Universiteit Utrecht) het verband
onderzocht tussen de histologische gegevens van de laesies (de onder de microscoop zichtbare
afwijkingen) en kwantitatieve MRI-waarden bepaald met MRI-metingen van ditzelfde
hersenmateriaal.
Onderzoeker:
Drs. ir. Hugo Vrenken, fysicus-onderzoeker
Begeleiders:
Prof. dr. Frederik Barkhof, radioloog
Prof. dr. Jonas Castelijns, radioloog
Prof. dr. Chris Polman, neuroloog
Dr. Petra Pouwels, fysica
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 1 jan. 2000 - 1 jan. 2005
11.3 De rol van beschadiging van en reacties van het afweersysteem tegen
zenuwvezels in het ziekteproces van demyeliniserende ziekten
(01-457 MS her)
Doel van het onderzoek:
In dit onderzoek wordt gekeken naar de hoeveelheid schade aan en verlies van zenuwvezels
(axonen) of zenuwcellen in verschillende demyeliniserende diermodellen van multiple
76
sclerose, namelijk experimentele auto-immuun encephalomyelitis (EAE) en infectie met
Semliki Forest-virus in muizen. De hoeveelheid schade aan zenuwvezels en zenuwcellen
wordt vergeleken met het ziekteverloop en met de mate van ontsteking en aantasting van de
beschermende myelinelaag om de zenuwvezels. Verder zal onderzocht worden of er
afweerreacties tegen bestanddelen van zenuwvezels en zenuwcellen ontstaan tijdens het
verloop van EAE of infectie met Semliki Forest-virus. Tot slot zal bepaald worden of
immunisatie van muizen met bestanddelen van zenuwvezels en zenuwcellen kan leiden tot
neurologische ziekte.
Achtergrond van het onderzoek:
Recent is duidelijk geworden dat niet alleen myeline en myelineproducerende cellen aangetast
worden tijdens MS, maar dat ook de zenuwcellen zelf schade oplopen. De uitlopers van
zenuwcellen (axonen) vertonen zwellingen en zijn op sommige plekken zelfs doorgesneden.
Deze schade aan zenuwcellen en axonen begint waarschijnlijk al vroeg tijdens de ziekte en
draagt bij aan het ontstaan van klinische symptomen in MS. Wat precies de relatie is met het
ziekteverloop in MS is nog niet helemaal duidelijk. Daarom zullen in dit onderzoek EAEmodellen worden gebruikt waarin dieren een verschillend ziektepatroon hebben. Vervolgens
wordt er onderzocht of er een verband is met de hoeveelheid axonale schade. Daarbij wordt
ook gekeken naar de mate van ontsteking en afbraak van de myeline. Om uiteindelijk de
schade aan zenuwcellen en daarmee de klinische symptomen te beperken moet men weten
hoe de schade aan axonen en zenuwcellen ontstaat. Daarom wordt onderzocht of
ontstekingscellen ook kunnen reageren tegen axonen en zenuwcellen tijdens het verloop van
EAE. Tevens wordt bekeken of het inspuiten van dieren met bestanddelen van axonen kan
leiden tot een immuunreactie tegen axonen met klinische verschijnselen.
Bereikte resultaten:
Met behulp van archiefmateriaal is een methode opgezet om axonale schade te detecteren. Er
zijn samenwerkingsverbanden opgezet (met het NIH te Amsterdam) om detectie van axonale
schade, ontsteking en afbraak van myeline te kwantificeren m.b.v. de computer. Door middel
van zilverkleuringen is onder de microscoop bekeken hoe de axonen van dieren met EAE
eruit zien. Verder is weefsel verzameld van pasgeboren muizen, die weinig tot geen myeline
hebben. Dit wordt deels in componenten gescheiden om immuunreacties tegen afzonderlijke
axonale bestanddelen te kunnen analyseren tijdens EAE. Verder wordt hiermee momenteel
een immunisatiestudie uitgevoerd.
Onderzoeker:
Drs. Ruth Huizinga, aio
Begeleider:
Dr. Sandra Amor, immunoloog
Instituut: ErasMS, MS-centrum Rotterdam
Looptijd van het onderzoek: 1 aug. 2003 - 1 aug. 2007
11.4 Onderzoek naar beschadigingen van de zenuwcellen zelf aan het MS
Centrum VUmc
Bij het MS-MRI Centrum van het MS Centrum VUmc worden verschillende methoden
gebruikt en ontwikkeld om schade aan zenuwcellen bij MS te meten met behulp van MRIscans. Zie hiervoor paragraaf 3.2 van dit katern.
77
12. Onderzoek naar het verloop van de ziekte
12.1 Inleiding
MS kan bij verschillende personen een sterk verschillend verloop hebben. Er kunnen
verschillende typen van MS onderscheiden worden, maar ook binnen deze typen kan het
verloop sterk variëren. De belangrijkste typen van MS zijn relapsing-remitting MS, die na
enige tijd over kan gaan in secundair progressieve MS, en primair progressieve MS. Ongeveer
85% van de mensen bij wie MS wordt vastgesteld hebben relapsing-remitting of
intermitterende MS. Dit is een vorm van MS waarbij opflakkeringen (exacerbaties) worden
afgewisseld met perioden van herstel waarin de klachten verminderen of verdwijnen. Vaak
gaat deze relapsing-remitting MS op den duur over in secundair progressieve MS. In deze
tweede fase is er sprake van geleidelijke achteruitgang en treedt er geen tussentijds herstel
meer op. Bij 10-15% van de mensen met MS treedt er meteen vanaf het begin verslechtering
op zonder tussentijds herstel. Er is dan sprake van primair progressieve MS.
In dit hoofdstuk wordt onderzoek beschreven, dat gericht is op het krijgen van meer
informatie over de oorzaken van de verschillen in verloop van MS. Hierbij wordt met name
gezocht naar kenmerken die groepen personen met een bepaald ziekteverloop gemeen hebben.
Meer kennis over wat het verloop van MS bepaalt, zal kunnen bijdragen aan een afname van
de onvoorspelbaarheid van de ziekte en op deze wijze tevens aan een optimale keuze van een
behandeling voor elke persoon.
MRI is een techniek waarbij met behulp van magnetische velden een beeld van de hersenen
kan worden gemaakt (een MRI-scan). De laatste jaren is zeer veel vooruitgang geboekt met
het gebruik van MRI voor de diagnose van MS. Hoewel MRI een zeer belangrijk hulpmiddel
is om vast te stellen of iemand MS heeft, kan op dit moment uit de MRI-beelden echter niet
afgeleid worden welke vorm van MS iemand heeft en of de ziekte snel of langzaam zal
verergeren.
In paragraaf 12.2 wordt onderzoek beschreven naar mogelijkheden om het ziekteverloop te
voorspellen. Bij dit onderzoek wordt een speciale methode gebruikt om het verband tussen
verschillende meetgegevens en het verloop van de ziekte in kaart te brengen. De resultaten
verkregen in het onderzoek wijzen erop dat aangedane gebieden (laesies) in een bepaald deel
van de hersenen, de achterste schedelgroeve, mogelijk een rol kunnen spelen bij het
voorspellen van de ontwikkeling van bewegingsbeperkingen. Daarnaast is onderzoek gedaan
naar de manier waarop laesies zich vormen en ontwikkelen. Terwijl deze manier kan
verschillen tussen verschillende personen, lijken laesies zich binnen een persoon vaak op
dezelfde manier te ontwikkelen. Bovendien lijken de eigenschappen van de laesie bij de eerste
keer dat deze op een MRI-scan zichtbaar is te voorspellen hoe de laesie zich in de tijd zal
ontwikkelen.
Terwijl stress een gevolg kan zijn van het hebben van een onvoorspelbare ziekte als MS,
ontstaan er steeds meer aanwijzingen dat stress ook een invloed kan hebben op het verloop
van de ziekte. In een in het Wetenschapskatern 2002-2003 beschreven onderzoek is gevonden
dat stressvolle gebeurtenissen in het dagelijks leven de kans op opflakkeringen van MS
kunnen verhogen. In paragraaf 12.3 wordt een heel ander aspect van de wisselwerking tussen
het stress-systeem en MS beschreven. Cellen in de hersenen kunnen de bijnier aanzetten tot
het maken van het stresshormoon cortisol. Dit hormoon kan de activiteit van het
immuunsysteem en daarmee mogelijk de activiteit van MS verlagen. Het in paragraaf 12.3
beschreven onderzoek levert aanwijzingen dat de activiteit van de betreffende hersencellen is
78
verminderd in een deel van de MS-patiënten. Bovendien bleken MS-patiënten met veel
actieve ontstekingen in de nabijheid van deze hersencellen een ernstiger ziekteverloop te
hebben.
De mechanismen die de oorzaak zijn van het ontwikkelen van voortschrijdende invaliditeit bij
MS zijn nog niet duidelijk. In paragraaf 12.4 wordt onderzoek beschreven naar dit
mechanisme. Hierbij wordt met name gekeken naar de rol die kleine afwijkingen die in een
groot gebied voorkomen (diffuse afwijkingen) spelen bij de voortgang van de ziekte en het
ontstaan van handicaps.
Paragraaf 12.5 beschrijft onderzoek naar de mogelijkheid om mensen met MS in
verschillende groepen in te delen door analyse van de activiteit van de genen in de witte
bloedcellen van deze personen. Hierbij wordt gebruik gemaakt van de zogenaamde cDNAmicroarrays, waarmee de activiteit van een groot aantal genen tegelijkertijd kan worden
gemeten. De genen bevatten de erfelijke of genetische informatie. Elk gen codeert voor een
bepaald eiwit met een bepaalde functie. Afhankelijk van de omstandigheden zal er al dan niet
behoefte zijn aan een bepaald eiwit en zal het gen voor dit eiwit al dan niet actief worden.
Behalve van de omstandigheden kunnen ook persoonlijke eigenschappen van invloed zijn op
de activiteiten van de genen in bepaalde cellen.
Paragraaf 12.6 beschrijft onderzoek naar de mogelijkheid dat bij verschillende mensen met
MS verschillende ziektemechanismen een rol kunnen spelen. Aanwijzingen dat meerdere
ziekteprocessen kunnen leiden tot MS, is recent verkregen uit onderzoek van weefsel van
speciale MS-patiënten (mensen met acute MS en mensen bij wie tijdens het leven een klein
stukje hersenweefsel (een hersenbiopt) is verwijderd). In het in paragraaf 12.6 beschreven
onderzoek zijn vooralsnog geen aanwijzingen voor verschillende ziektemechanismen
gevonden bij de meer gebruikelijke, chronische vormen van MS.
Bij het MS Centrum VUmc doet dr. Lars Bö onderzoek naar de reden waarom er geen
eenvoudig verband is tussen de MRI-gegevens en het verloop van de ziekte (zie paragraaf
3.2). Hij richt zich op afwijkingen in de grijze stof, het deel van het centrale zenuwstelsel
waar de zenuwcellen liggen. Afwijkingen in de grijze stof zijn met de huidige MRItechnieken veel moeilijker vast te stellen, dan afwijkingen in de witte stof, waar de
zenuwvezels liggen. Daarnaast bestudeert hij het afwijkende ziektemechanisme in de grijze
stof vergeleken met de witte stof.
Bij het MS Centrum VUmc doen drs. Jolijn Kragt en dr. Charlotte Teunissen onderzoek, dat
van belang is voor het verbeteren van het meten en volgen van het verloop van de ziekte MS.
De klachten die optreden kunnen verschillen voor verschillende mensen met MS. Omdat de
ene klacht niet zo maar met de andere klacht vergeleken kan worden, is het moeilijk om een
goed meetinstrument te vinden om de ernst van de ziekte te volgen in de tijd. Drs. Jolijn Kragt
houdt zich bezig met onderzoek naar deze meetinstrumenten (zie paragraaf 3.2). Voor het
volgen van de ziekteactiviteit in de tijd, evaluatie van de effectiviteit van behandelingen en
een prognose van het verloop van de ziekte, zijn merkerstoffen nodig. Dr. Charlotte Teunissen
is op zoek naar merkerstoffen in bloed en hersenvloeistof van patiënten, aan de hand waarvan
de ziekte MS gevolgd kan worden. Een verslag van haar onderzoek vindt u in paragraaf 3.2.
Meer informatie over onderzoek naar omgevings- en erfelijke factoren, die mogelijk een rol
spelen bij het ontstaan en verloop van MS vindt u in hoofdstuk 6 van dit katern.
79
12.2 Voorspelling van verloop bij MS, gebaseerd op multivariantiemodellen van MRI van hersenen en ruggenmerg en klinische gegevens
(98-348 MS)
Doel van het onderzoek:
Multivariantie-analyse is een methode om de relaties tussen verschillende meetgegevens
(MRI- en klinische gegevens) en het ziekteverloop in kaart te brengen. Het doel van dit
onderzoek is het ontwikkelen van een model waarmee met gebruikmaking van MRImeetgegevens (van zowel hersenen en ruggenmerg) en klinische gegevens een voorspelling
kan worden gedaan over het te verwachten ziekteverloop. Het gaat dan met name om de
overgang van relapsing-remitting naar secundair progressieve MS en het verslechteren tot
EDSS 3 (enige bewegingsbeperkingen, maar volledig in staat om te lopen) en EDSS 6
(gebruik van hulpmiddelen nodig om ongeveer 100 meter te kunnen lopen).
De onderzoekslijnen binnen het project zijn:
1. voorspellende waarde van MRI en klinische gegevens voor het verslechteren tot EDSS 3 of
meer bij patiënten die een mogelijke eerste aanval van MS hebben doorgemaakt. De patiënten
worden bij dit onderzoek gedurende 8 jaar gevolgd.
2. bij een aantal maandelijks gescande patiënten wordt gekeken of er patronen in de
ontwikkeling van nieuwe en opnieuw geactiveerde laesies in het brein in kaart te brengen zijn.
Als er daadwerkelijk verschillende patronen van laesieontwikkeling worden gevonden zal de
voorspellende waarde hiervan worden bekeken. Tevens zal dan worden gekeken naar het
verband tussen het voorkomen van patronen en klinische gegevens.
3. voorspellende waarde van MRI (van hersenen en ruggenmerg) en klinische gegevens in een
tweetal grote patiëntengroepen die gedurende lange tijd zullen worden gevolgd. Een groep
met patiënten die kort na de diagnose in de studie zijn opgenomen. Een tweede groep met
hierin patiënten met een meer uiteenlopende ziekteduur waarvan al gegevens uit het verleden
bekend zijn teneinde een nog langere periode te verkrijgen waarover de ziekte bekeken kan
worden. Het is de bedoeling om binnen deze groepen te kijken naar de voorspellende waarde
van veranderingen in MRI en klinisch beeld gedurende een periode van 2 tot 3 jaar voor de
mate van invaliditeit op langere termijn.
Achtergrond van het onderzoek:
De toekomst van MS-patiënten is na het stellen van de diagnose uiterst onzeker: er bestaat een
grote variatie in de snelheid en mate van voortschrijden van de ziekte. De laatste tijd wordt er
steeds meer nadruk gelegd op het starten van de behandeling in een vroege fase van de ziekte
bij patiënten met geringe invaliditeit. Om een goede afweging te kunnen maken over het al
dan niet starten van een behandeling kan het van belang zijn om zo goed mogelijk te kunnen
inschatten wat het risico op verslechtering van de ziekte is. In deze studie wordt de
voorspellende waarde van zowel MRI als klinische gegevens bepaald.
Bereikte resultaten:
Sinds de start van het onderzoek is met name gewerkt aan het vastleggen van de eerste
metingen en het opzetten van de vervolgmetingen (MRI en onderzoek door de neuroloog)
voor de patiëntengroepen die gedurende langere tijd zullen worden gevolgd (onderzoekslijn
3). De eerste vervolgmetingen (2 jaar na de eerste scan) van de gehele patiëntengroep zijn
compleet terwijl vanaf oktober 2003 de eerste patiënten terugkomen voor de 5-jaars
vervolgmeting.
Van de eerste twee onderzoekslijnen is de beoordeling van de uitkomsten afgerond. Van de
derde onderzoekslijn zullen de eerste resultaten in 2004 worden verwerkt in een artikel.
80
1. bij patiënten met een mogelijke eerste aanval van MS werd gekeken naar de voorspellende
waarde van MRI en klinische gegevens van de eerste MRI-meting voor het ontwikkelen van
een EDSS-waarde die groter of gelijk is aan 3. Laesies in de achterste schedelgroeve van de
hersenen lijken de beste voorspellende waarde te hebben voor een achteruitgang tot EDSS 3
of meer.
2. bij maandelijks gescande patiënten werden de patronen van laesieontwikkeling beschreven.
Laesieontwikkeling lijkt een (deels) patiëntgebonden fenomeen te zijn. Eigenschappen van
een laesie bij de eerste radiologische tekenen van activatie (aankleuring met contrastmiddel)
zijn goede voorspellers voor de laesieontwikkeling. Er lijken verschillen te bestaan tussen
patiënten die relapsing-remitting of secundair progressieve MS hebben waarbij secundair
progressieve patiënten meer destructieve laesies hebben
3. de derde onderzoekslijn heeft betrekking op een tweetal grote patiëntengroepen. Van de
groep patiënten die kort na de diagnose in het onderzoek is opgenomen worden momenteel de
data van de eerste en tweede MRI geanalyseerd. Er wordt o.a. gekeken naar de snelheid van
het verlies aan hersenweefsel (‘atrofie’) en de mate van toename van het aantal zichtbare MSafwijkingen in samenhang met de klinische toestand van de patiënt. De resultaten van de
groep patiënten, waarvan al gegevens bekend waren uit het verleden, worden momenteel
aangevuld met recente informatie over de klinische situatie (mate van invaliditeit).
Onderzoeker:
Drs. Arjan Minneboo, arts-onderzoeker
Begeleiders:
Prof. dr. Frederik Barkhof, radioloog
Prof. dr. Jonas Castelijns, radioloog
Prof. dr. Chris Polman, neuroloog
Dr. Bernard Uitdehaag, neuroloog
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 1 jun. 2000 - 1 jun. 2008
In deze periode zal er 3 jaar worden besteed aan het onderzoek. De overige tijd zal worden
gebruikt voor het volgen van de opleiding tot radioloog. Per 1 april 2002 is gestart met de
opleiding tot radioloog. Deze zal medio 2003 (3 maanden) en 2006 (12 maanden) worden
onderbroken voor verdere uitwerking van het onderzoek.
12.3 De invloed van ontstekingen op het functioneren van het stresssysteem in MS
(99-386 MS)
Doel van het onderzoek:
Onderzoek naar het stress-systeem tijdens MS en het effect van ontstekingen in de hersenen
op de activiteit van dit systeem.
Achtergrond van het onderzoek:
Het is nog steeds een raadsel waarom sommige mensen MS krijgen en anderen niet en
waarom sommige MS-patiënten snel en goed herstellen en bij anderen de ziekte chronisch
progressief wordt. Dierexperimenten hebben aangetoond dat de aanmaak van veel
bijnierschorshormonen door het stress-systeem kan beschermen tegen MS en helpen bij
herstel van aanvallen van de ziekte. Bijnierschorshormonen zoals prednisolon onderdrukken
ontstekingen en worden ook als geneesmiddel bij MS gegeven. Of het inderdaad zo is dat de
hersenen het stress-systeem activeren als reactie op MS en of een verhoogde aanmaak van het
bijnierschorshormoon inderdaad helpt bij het herstel van MS is onderwerp van onze studie.
81
Voor dit onderzoek maken wij gebruik van de hersenen van MS-patiënten die zij na hun
overlijden ten behoeve van het wetenschappelijk onderzoek ter beschikking hebben gesteld
aan de Nederlandse Hersenbank.
Bereikte resultaten:
MS-patiënten hebben inderdaad een geactiveerd stress-systeem. Dit blijkt uit het feit dat in de
hypothalamus, een gebied dat onderin de hersenen ligt daar waar de oogzenuwen de hersenen
binnen gaan, zenuwcellen die de stressreactie aansturen in een sterk verhoogde staat van
activiteit verkeren. Ook bevat de hersenvloeistof van MS-patiënten sterk verhoogde spiegels
van het bijnierschorshormoon cortisol. Echter, bij een klein deel van de MS-patiënten bleef
deze activatie achterwege.
De volgende stap was om te onderzoeken of MS-ontstekingen in de hypothalamus de activatie
van zenuwcellen die de afgifte van cortisol regelen teweegbrengen. Het is namelijk bekend
dat diverse soorten ontstekingen stoffen maken die de stress-as activeren, zodat
bijnierschorshormonen de ontstekingen weer kunnen afremmen. Wij troffen in een groot deel
van de MS-patiënten een onverwacht hoog aantal MS-ontstekingen aan in de hypothalamus,
waarvan bovendien de meerderheid zeer actief bleek te zijn en vol met ontstekingscellen zat.
Dat was opvallend omdat de gemiddelde duur van MS twintig jaar was in de groep patiënten
die zijn onderzocht en het idee bestaat dat de meeste MS-ontstekingen na zoveel jaar ziekte
inmiddels “uitgedoofd” zouden zijn. Blijkbaar gaat het proces van ontstaan van nieuwe
ontstekingactiviteit dus tientallen jaren door in MS. Een geheel nieuwe vondst was dat de
zenuwcellen die de productie van cortisol regelen veel minder actief waren wanneer er actieve
ontstekingshaarden in de buurt aanwezig waren. Blijkbaar remmen deze actieve MSontstekingshaarden in de hypothalamus de productie van cortisol die zo nodig is om het
ziekteproces in te dammen. Dit was het omgekeerde van wat we hadden verwacht. Dus de
activatie van het stress-systeem verloopt over het algemeen goed in MS-patiënten, maar
wanneer er MS-ontstekingen in de buurt van het controlecentrum van het stress-systeem, de
hypothalamus, zitten dan gaat dit mis en wordt het stress-systeem in de hypothalamus niet
geactiveerd. Bovendien bleken MS-patiënten met veel actieve ontstekingen in de
hypothalamus een ernstiger ziekteverloop te hebben. Er ontbreken nog vele puzzelstukjes aan
deze bevindingen die momenteel worden gezocht. In toekomstige studies zal worden
onderzocht of patiënten die het ziekteverloop van MS niet goed in kunnen dammen, doordat
hun stress-as onvoldoende wordt geactiveerd, vroegtijdig kunnen worden opgespoord en of
compensatie van de verminderde werking van de stress-as in die MS-patiënten helpt om een
gunstiger verloop van de ziekte te krijgen.
Onderzoekers:
Dr. Inge Huitinga, postdoc
Ing. Denis van Beurden, analist
Begeleider:
Prof dr. Dick Swaab, neurobioloog/arts
Instituut: Nederlands Instituut voor Hersenonderzoek, Amsterdam
Looptijd van het onderzoek: 1 dec. 1999 - 1 dec. 2003
12.4 Mechanismen van verergering en invaliditeit bij multiple sclerose
(00-425 MS)
Doel van het onderzoek:
82
Het vaststellen van de mechanismen, die leiden tot het ontwikkelen van MS of
voortschrijdende invaliditeit met behulp van MRI bij patiënten in verschillende stadia van de
ziekte.
Achtergrond van het onderzoek:
De mechanismen die de oorzaak zijn van het ontwikkelen van voortschrijdende invaliditeit bij
MS zijn nog niet duidelijk. De indicatoren die heden ten dage gebruikt worden om de ziekte te
onderzoeken, zoals opflakkeringen van de ziekteactiviteit (“relapses”) en de met MRI
zichtbare kleine en scherp begrensde aangedane gebieden (focale MRI-laesies), geven geen
goede voorspelling over hoe de ziekte zich in de toekomst zal gedragen. In deze studie zal
gekeken worden naar de rol van niet-focale afwijkingen in MS met de veronderstelling dat
kleine afwijkingen die in een groot gebied voortkomen (diffuse afwijkingen) in plaats van
focale leasies ten grondslag liggen aan de voortgang van de ziekte en het ontstaan van
handicaps. Er zal gekeken worden naar het verloop van deze afwijkingen in verschillende
stadia van de ziekte om daarmee het onderliggende proces, dat het voortschrijden van de
ziekte veroorzaakt, te karakteriseren. Hiervoor zal gebruik worden gemaakt van MRItechnieken, die in de laatste jaren ontwikkeld zijn. Deze technieken kunnen specifieke
afwijkingen meten, die bij MS gezien worden, zoals ontstekingsprocessen, verlies van
myeline, beschadiging van zenuwvezels en afname van het aantal zenuwcellen. De
subgroepen die bestudeerd zullen worden zijn:
A Patiënten met vroege stadia van relapsing-remitting MS
B Patiënten met late stadia van relapsing-remitting MS
C Patiënten die recent “secondair progressief” zijn geworden
D Patiënten met primair progressieve MS.
Bereikte resultaten:
Er is begonnen met de evaluatie van de afwijkingen bij de patienten met vroege stadia van
MS. Om een voldoende grote hoeveelheid patiënten te verkrijgen is aan diverse Europese
onderzoeksgroepen voor MS hun medewerking gevraagd. Aan deze centra is een werkbezoek
gebracht en ter plaatse zijn de gegevens van de door hen ingebrachte patiënten beoordeeld. De
vergaarde gegevens zijn ondergebracht in een voor dit doel gebouwde database. Binnenkort
wordt er begonnen met het uitwerken van deze gegevens. Tevens is er aan deze
onderzoeksgroepen voorgesteld de nieuwe MRI-technieken toe te passen om zo in Europees
verband tot een standaard te komen. De gegevens van nieuwe patiënten kunnen dan in de
toekomst verzameld worden en in Europees verband, in voldoende grote aantallen patiënten,
worden beoordeeld.
Onderzoeker:
Drs. Tijmen Korteweg, arts-onderzoeker
Begeleiders:
Prof. dr. Frederik Barkhof, radioloog
Prof. dr. Chris Polman, neuroloog
Dr. Geert Lycklama à Nijeholt, radioloog
Dr. Bernard Uitdehaag, neuroloog
Instituut: VU medisch centrum Amsterdam
Looptijd van het onderzoek: 1 mrt. 2003 – 1 mrt. 2007
12.5 Onderzoek naar mogelijke ziektemarkers in verschillende fasen en
subtypen van MS met behulp van cDNA-microarraytechnologie
83
(01-458 MS her2)
Doel van het onderzoek:
Doel van dit project is om de moleculaire verschillen die bestaan tussen patiënten in
verschillende stadia (vroeg, laat, remissie en relapse) en subtypen van multiple sclerose
(relapsing-remitting, secundair progressief en primair progressief) te identificeren en te
bestuderen in relatie tot klinische kenmerken.
Achtergrond van het onderzoek:
Multiple sclerose (MS) is een veelvormige ziekte, wat onder andere blijkt uit de
verscheidenheid in klinische vormen van de ziekte en de reactie op therapie. De oorzaak van
MS is onbekend en ons inzicht in het ziekteproces is beperkt. Goede criteria om de
verschillende stadia en subtypen van MS te onderscheiden zijn momenteel niet voorhanden.
Het kunnen vaststellen van patiëntengroepen, waarbinnen het ziekteproces op gelijke wijze
zal verlopen, is van essentieel belang voor diagnose en toekomstverwachtingen, het uitvoeren
van klinische studies, de behandeling van patiënten en het verhogen van de kans op succes bij
het testen van nieuwe medicijnen.
Het ontstaan en verloop van MS gaat gepaard met aanzienlijke veranderingen in de activiteit
van genen. De genproducten worden bepalend geacht voor de ziekteuitingen. Recent heeft een
revolutionaire ontwikkeling in de technologie van het meten van genactiviteit plaatsgevonden
die het mogelijk maakt de genactiviteit van tienduizenden genen tegelijkertijd te bepalen.
Deze DNA-chiptechnologie hebben wij met succes toe kunnen passen bij het tegelijkertijd
meten van de activiteit van ca 40.000 genen in bloedcellen van patiënten met MS en gezonde
personen.
Bereikte resultaten:
Deze studie liet overtuigende verschillen in de genactiviteitsprofielen van bloedcellen zien
tussen patiënten met MS en gezonde personen. Deze verschillen bieden mogelijkheden voor
vervolgonderzoek gericht op verbetering van de diagnose en het verkrijgen van inzicht in de
biologische verschillen tussen patiënten en gezonde personen. Ook zijn er aanwijzingen
verkregen dat er verschillen bestaan in de genactiviteitsprofielen tussen patiënten in
verschillende fasen van de ziekte. Deze bevindingen bieden mogelijkheden merkers te vinden
die kunnen worden gebruikt voor onderverdeling van patiënten in groepen.
Onderzoekers:
Ing. Priscilla Heijnen, analist
Ing. Lisa van Baarsen, analist
Begeleiders:
Drs. Lisa van Winsen, arts-onderzoeker
Dr. Jan Meilof, neuroloog/immunoloog
Prof. dr. Chris Polman, neuroloog
Prof. dr. Cor Verweij, moleculair bioloog
Instituut: VU medisch centrum
Looptijd van het onderzoek: 1 jan. 2003 - 1 jan. 2004
Cofinanciering: de bijdrage van de analiste Lisa van Baarsen aan dit project wordt
gefinancierd door het VU medisch centrum.
12.6 Onderzoek naar het voorkomen van verschillende ziektemechanismen
bij MS
(02-499 MS)
84
Doel van het onderzoek:
Vaststellen of multiple sclerose (MS) het resultaat is van verschillende ziektemechanismen in
verschillende patiënten.
Achtergrond van het onderzoek:
Het is bekend dat het klinische beeld van MS zeer variabel is. Tussen de patiënten zijn er
verschillen in het verloop van de ziekte, de reactie op de behandeling, de symptomen en de
vooruitzichten. Een van de redenen voor deze veelvormigheid of heterogeniteit kan zijn dat
MS het resultaat is van verschillende ziekteprocessen. Als dat het geval is, is dat belangrijk
om te weten, want dan hebben verschillende patiënten misschien verschillende behandelingen
nodig.
In 2000 is er een artikel gepubliceerd van een internationale onderzoeksgroep over
heterogeniteit van het ziekteproces bij MS (de MS-pathologie). Uit dat onderzoek blijkt dat er
vier verschillende subtypen in de MS-pathologie te onderscheiden zijn. Bovendien hebben
alle laesies (gebied waar myeline, de isolerende substantie rondom zenuwvezels, verdwenen
is) in een bepaalde patiënt altijd hetzelfde pathologische patroon. Dit resultaat heeft veel
aandacht gekregen en veel MS-onderzoeksgroepen onderzoeken nu de genetische, klinische,
en radiologische heterogeniteit in MS. Desondanks zijn de resultaten van dit artikel nog niet
gereproduceerd door een andere onderzoeksgroep op ander materiaal van MS-patiënten. Het
is van zeer groot belang dit uit te voeren, aangezien de groep patiënten uit het eerste
onderzoek niet kenmerkend is voor chronische MS. Het onderzoek is namelijk uitgevoerd op
weefsel van hersenbiopten (weefsel dat tijdens het leven is afgenomen) en van patiënten met
een heel acute vorm van MS. Weefsel van mensen die al lange tijd MS hebben is niet
onderzocht. Daarom willen we onderzoeken of de pathologische subtypen ook aanwezig zijn
in ons MS-patiëntmateriaal. Het patiëntmateriaal dat in ons bezit is, is kenmerkend voor
chronische MS.
Bereikte resultaten:
We hebben hersenmateriaal van overleden mensen met MS bij de Afdeling Pathologie van het
VU medisch centrum gekarakteriseerd. Dit materiaal is verzameld in samenwerking met de
Nederlandse Hersenbank. In totaal zijn er ca. 700 MS-laesies gevonden afkomstig van 66 MSpatiënten. De subtypering van MS-laesies is alleen mogelijk op laesies met actieve afbraak
van myeline. In deze laesies zijn macrofagen (opruimcellen) aanwezig, die myeline in zich
hebben opgenomen. Dit is slechts een klein gedeelte van het totale aantal laesies, slechts
vijftig laesies van 19 patiënten. Met behulp van speciale (immunohistochemische) technieken
zijn in het hersenmateriaal ontstekingseiwitten (complement), oligodendrocyten (de cellen die
myeline maken) en geprogrammeerde celdood aangekleurd. Ook is door verschillende
aankleuringen van myeline de grootte van MS-laesies bepaald. Al deze methoden zijn ook
eerder gebruikt om pathologische subtypen van MS te detecteren.
De immuunhistochemische bepalingen van complementcomponenten zijn afgerond: alle
patiënten hebben het zelfde patroon van deze ontstekingseiwitten in de actieve laesies. Tot nu
toe vinden we geen verschil in pathologische subtypen van onze patiënten, maar we gaan
verder met de andere technieken voor subtypering van laesies. We willen in de nabije
toekomst het onderzoeksmateriaal uitbreiden in samenwerking met prof. Reynolds bij de
Engelse Hersenbank.
Onderzoeker:
Christa van den Berg, analist
Begeleiders:
85
Dr. Lars Bö, neuroloog
Prof. dr. Paul van der Valk, neuropatholoog
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 15 maart 2003 – 15 maart 2004
12.7 Onderzoek naar het verloop van MS bij het MS Centrum VUmc
Bij het MS Centrum VUmc verrichten dr. Lars Bö, drs. Jolijn Kragt en dr. Charlotte
Teunissen onderzoek naar het verloop van MS. Zie hiervoor paragraaf 3.2 van dit katern.
13. Onderzoek naar de oorzaak van vermindering van geheugen en
denkprocessen bij MS
13.1 Inleiding
Naast een lichamelijke achteruitgang kan bij MS ook een achteruitgang in de cognitieve
functies optreden. Onder cognitieve functies wordt alles verstaan wat met het onthouden,
opnemen en verwerken van kennis te maken heeft (geheugen, concentratie, planning, rekenen
etc.). Aangezien er geen verband gevonden is tussen lichamelijke en cognitieve achteruitgang
en tussen cognitieve achteruitgang en de hoeveelheid MS-ontstekingen (laesies), is de oorzaak
van cognitieve achteruitgang bij MS nog onbekend.
In dit hoofdstuk wordt onderzoek naar de oorzaak van cognitieve achteruitgang bij MS
beschreven. Op een MRI-scan worden MS-ontstekingen het gemakkelijkst gevonden in de
witte stof (het deel van de hersenen waar de zenuwvezels zijn gelegen). Er zijn echter
aanwijzingen dat de oorzaak van cognitieve stoornissen mogelijk gelegen is in de grijze stof
(het deel waar de hersencellen liggen). In het in paragraaf 13.2 beschreven onderzoek wordt
daarom geprobeerd om MRI-technieken zodanig te verbeteren dat ook afwijkingen in de
grijze stof goed zichtbaar gemaakt kunnen worden.
13.2 Grijze stof bij multiple sclerose
(00-427 MS)
Doel van het onderzoek:
Het verbeteren van MRI-technieken en het gebruiken van kwalitatieve en kwantitatieve MRI,
teneinde:
1. een betere opsporing te bewerkstelligen van afwijkingen in de hersenschors (het buitenste
gedeelte van de hersenen), de subcorticale gebieden (direct onder de hersenschors) en de diep
in de hersenen gelegen grijze kernen (thalamus, hippocampus).
2. een beter beeld te krijgen van de aard van deze afwijkingen.
Er wordt in deze studie gekeken naar het effect van de grijze stofbeschadigingen op de
cognitieve functies (geheugen, concentratie) van de patiënten en we bestuderen het
hersenweefsel van overleden MS-patiënten, om meer inzicht te verkrijgen in dat deel van de
ziekte dat zich openbaart op de MRI.
Achtergrond van het onderzoek:
Beschadigingen (laesies) in het zenuwstelsel van MS-patiënten worden met behulp van
moderne beeldvormende technieken zoals MRI voornamelijk gevonden in de witte stof (het
gebied van de hersenen dat de (met myeline omgeven) zenuwvezels bevat). De witte stof
bevat de verbindingsbanen tussen de verschillende delen van de met zenuwcellen gevulde
86
hersenschors; de zogenaamde grijze stof. Echter, uit weefselonderzoek bij overleden MSpatiënten is gebleken dat de grijze stof in een groot aantal gevallen betrokken blijkt te zijn in
het ziekteproces. Door nog onvoldoende ontwikkeling van technische mogelijkheden, laat de
MRI dit vooralsnog beperkt zien. Aangezien de hersenschors een vooraanstaande rol speelt in
de cognitie (de “kennende” functies: leren, concentratie, geheugen) zou het feit dat we
eigenlijk niet goed weten hoe vaak laesies in de grijze stof voorkomen en waar ze precies
zitten en hoeveel het er zijn in MS, zeer wel kunnen samenhangen met het feit dat we nog
maar beperkt kunnen verklaren waarom er bij sommige MS-patiënten zo duidelijk een
achteruitgang van de cognitie waarneembaar is. Het is dus niet alleen van belang om grijze
stoflaesies in de toekomst beter te kunnen bestuderen met de moderne beeldvorming, maar
tevens om te begrijpen wat de gevolgen van dergelijke laesies voor de patiënt zijn. Dit alles
heeft ten doel meer van de ziekte MS te begrijpen, eventueel ingestelde therapie beter te
kunnen beoordelen en de patiënt in het algemeen beter te kunnen voorlichten over de
toekomstverwachtingen.
Bereikte resultaten:
Vier onderzoeken zijn inmiddels afgerond. Het eerste beschrijft de rol van glutamaat als
mogelijke gifstof voor de zenuwcellen in het MS-brein. Glutamaat is een zogenaamde
neurotransmitter, een stof die door zenuwcellen gebruikt wordt signalen door te geven aan een
andere zenuwcel. Een teveel van een neurotransmitter kan echter leiden tot overmatige
prikkeling en beschadiging van een zenuwcel. Uit ons onderzoek bleek dat receptoren voor
glutamaat verhoogd aanwezig zijn in laesies en normaal-ogende witte stof. Dit zou een
aanwijzing kunnen zijn voor beschadiging van zenuwcellen door overmatige prikkeling. De
tweede handelt over het metabolisme (gemeten met MR-spectroscopie) in de hersenen van
gezonde proefpersonen, om de waarde en de nauwkeurigheid van deze techniek in de
gebieden met grijze stof te bepalen. Metabolisme (of stofwisseling) kan worden gemeten met
een speciale MRI-techniek, MR-spectroscopie, waarmee de hoeveelheden van een aantal
stofwisselingsproducten in het lichaam gemeten kunnen worden. In augustus 2003 werd
gestart met het meten van MS-patiënten met dezelfde techniek, teneinde te onderzoeken of en
hoe het metabolisme in de hersenen van MS-patiënten is veranderd ten opzichte van gezonde
controles. Het derde onderzoek betreft een nieuwe MRI-techniek, die de grijze stoflaesies
beter in beeld brengt (tot voor kort nog niet goed mogelijk). Het vierde onderzoek tenslotte,
bestudeert grijze stof laesies in overleden MS-patiënten. In 2004 staan er nog twee tot drie
onderzoeksprojecten gepland, waaronder een vervolg op de studie met menselijk
hersenmateriaal en een studie naar de activiteit van de hersenen bij MS-patiënten (functionele
MRI).
Onderzoeker:
Drs. Jeroen Geurts, neurobioloog
Begeleiders:
Prof. dr. Frederik Barkhof, radioloog
Prof. dr. Jonas Castelijns, radioloog
Prof. dr. Chris Polman, neuroloog
Dr. Petra Pouwels, MRI-fysicus
Dr. Bernard Uitdehaag, neuroloog
Dr. Lars Bø, neuroloog
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 1 sep. 2001 - 1 sep. 2004
87
14. Onderzoek naar psychologische effecten van MS
14.1 Inleiding
Het hebben van een chronische ziekte kan niet alleen een lichamelijke, maar ook een
geestelijke belasting betekenen. Dit laatste wordt nog versterkt als er, zoals bij vele gevallen
van MS, sprake is van een grillig en onvoorspelbaar ziekteverloop. In dit hoofdstuk worden
een onderzoeksproject beschreven, dat gericht is op de ontwikkeling van een behandeling
waarmee MS-patiënten ondersteund kunnen worden in hun omgang met de ziekte.
14.2 Omgaan met multiple sclerose: evaluatie van een psychosociaal
zorgprogramma voor pas gediagnosticeerde MS-patiënten en hun partners
(98-344 MS)
Doel van het onderzoek:
Het doel van dit onderzoek is om een zorgprogramma te ontwikkelen voor MS-patiënten en
hun partners en om te onderzoeken wat het effect is van dit programma op kwaliteit van
leven. Het zorgprogramma is gebaseerd op cognitief gedragstherapeutische principes.
Cognitieve gedragstherapie gaat ervan uit dat de manier waarop iemand over een bepaalde
situatie of gebeurtenis denkt, bepaalt hoe hij/zij zich voelt en gedraagt in die situatie of
gebeurtenis. Het doel van het zorgprogramma is om patiënten en hun partners (beter) te leren
omgaan met de gevolgen van MS. Het dagelijks leven van patiënt (en partner) geldt hierbij als
uitgangspunt.
Achtergrond van het onderzoek:
Voor veel MS-patiënten is de periode rond de diagnose een onzekere tijd. Voordat de
diagnose definitief is, hebben patiënten vaak al lange tijd klachten waarvan de oorzaak
onduidelijk is. Nadat de diagnose is gesteld is er onzekerheid over het verloop van MS en
over de gevolgen daarvan voor het dagelijks leven. Naast leren leven met onzekerheid,
moeten patiënten en hun partners ook leren leven met lichamelijke beperkingen. Door het
karakter van MS (voor de meeste patiënten geldt dat zij regelmatig een terugval hebben)
moeten patiënten en familieleden zich telkens aanpassen aan een gewijzigde situatie. Dit kan
de psychische balans verstoren waardoor zij ‘vatbaar’ zijn voor emotionele problemen. Het is
bekend dat depressies en andere emotionele problemen (zoals bijvoorbeeld relatieproblemen)
bij relatief veel MS-patiënten voorkomen.
De laatste jaren is er veel onderzoek gedaan naar psychosociale behandelingen, met name
groepsbehandelingen, voor chronisch zieke patiënten. Uit deze onderzoeken bleek dat
cognitieve gedragstherapie, waarbij het veranderen van gedachten, gevoelens en gedrag
centraal staat, een doeltreffende manier is om patiënten te leren omgaan met de last van hun
ziekte.
Resultaten:
In 1999 en 2000 is het definitieve zorgprogramma ontwikkeld aan de hand van
literatuurstudies en vooronderzoek. Aanvankelijk is het programma ontwikkeld voor gebruik
in groepen van ongeveer 8 patiënten (en hun partners) per groep. Aan het vooronderzoek
hebben 14 patiënten deelgenomen in twee groepen van elk 7 patiënten. In 2001 is het
hoofdonderzoek gestart naar het effect van het zorgprogramma op kwaliteit van leven. Nadat
in twee groepen (in totaal 14 patiënten) volgens het programma was gewerkt, werd besloten
om het programma ook in individueel patiëntencontact aan te bieden. Dit had tot doel om ook
de patiënten die niet aan een groepsbehandeling konden of wilden deelnemen, te kunnen
88
bereiken. In 2002 is het zorgprogramma op kleine punten aangepast voor gebruik in
individueel patiëntencontact. Eind 2002 is begonnen met het uitvoeren van het
zorgprogramma in individueel patiëntencontact.
Gegevensverzameling (via psychologische vragenlijsten) vindt, onder begeleiding van een
psychologisch medewerker, plaats voorafgaand aan de start van het zorgprogramma, direct na
afloop van het programma, een half jaar na afloop en een jaar na afloop. Tijdens mondelinge
evaluaties gaven patiënten aan dat zij tevreden zijn over het zorgprogramma en dat zij na
afloop van het programma meer controle over hun leven ervaren. De gegevensverzameling in
het hoofdonderzoek is bijna afgerond en het eerste artikel is aangeboden voor publicatie.
Onderzoeker:
Drs. Mariëlle Visschedijk, aio
Begeleiders:
Dr. Emma Collette, psycholoog
Prof. dr. Chris Polman, neuroloog
Prof. dr. Henk van der Ploeg, psycholoog/hoofd Afdeling medische psychologie
Instituut: VU medisch centrum, Amsterdam
Looptijd van het onderzoek: 1 sep. 1999 – 1 sep. 2004
89
15. Functies binnen de wetenschap
Onderzoekers:
Aio:
(= assistent in opleiding), een meestal pas afgestudeerde bioloog,
biochemicus of arts die promotieonderzoek uitvoert. Dit promotieonderzoek
duurt in de regel 4 jaar en wordt door de aio afgesloten met het schrijven
van een proefschrift. De aio verdedigt dit proefschrift tijdens zijn promotie,
waarin hij of zij de doctorstitel verwerft.
Oio:
( = onderzoeker in opleiding), zie aio
Wetenschappelijk onderzoeker:
een afgestudeerde bioloog, biochemicus of arts die
onderzoek uitvoert, waarbij de onderzoeksperiode niet bedoeld is om te
leiden tot promotie van de onderzoeker.
Arts-onderzoeker:
een (pas afgestudeerde) arts, die onderzoek uitvoert, dat meestal moet
leiden tot promotie van de onderzoeker.
Agiko:
(= assistent geneeskundige in opleiding tot klinisch onderzoeker), een (pas
afgestudeerde) arts, die promotieonderzoek combineert met een opleiding
tot specialist.
Analist:
een persoon die is afgestudeerd aan de Hogere Laboratorium School of de
Middelbare Laboratorium School en die onderzoek uitvoert. Dit onderzoek
wordt soms grotendeels zelfstandig uitgevoerd door de analist en soms
onder leiding van een aio, arts-onderzoeker of postdoc.
Postdoc:
een onderzoeker die tijdens een eerdere onderzoeksperiode gepromoveerd is
en dus de doctorstitel bezit. Een postdoc voert zelfstandig onderzoek uit en
schrijft soms zelf zijn onderzoeksprojecten. De meeste postdocs doen
onderzoek op projectbasis.
Senior wetenschapper: een ervaren postdoc, die meestal ook betrokken is bij het begeleiden
en uitbreiden van een onderzoeksgroep.
Begeleiders:
Biochemicus:
een wetenschapper die gespecialiseerd is in het bestuderen van eiwitten.
Bioloog:
een wetenschapper die gespecialiseerd is in het bestuderen van levende
wezens.
Celbioloog:
een bioloog die gespecialiseerd is in het bestuderen van cellen.
Fysioloog:
een arts/wetenschapper die gespecialiseerd is in het functioneren van het
lichaam.
Genealoog:
een stamboomdeskundige.
90
Geneticus:
een arts/wetenschapper die gespecialiseerd is in het bestuderen van erfelijke
eigenschappen.
Hematoloog:
een arts/wetenschapper die gespecialiseerd is in het bestuderen van het
bloed.
Immunoloog:
een arts/wetenschapper die gespecialiseerd is in het immuunsysteem, het
afweersysteem van het lichaam.
Internist:
een arts die gespecialiseerd is in geneeskunde van de inwendige organen.
Klinisch epidemioloog: een arts/wetenschapper die gespecialiseerd is in de verspreiding van
ziekten over de bevolking.
Medisch fysioloog: een arts/wetenschapper die gespecialiseerd is in het functioneren van het
lichaam in geval van ziekte.
Moleculair bioloog: een wetenschapper die gespecialiseerd is in het bestuderen van DNA (het
erfelijk materiaal).
MR-fysicus:
een natuurkundige die gespecialiseerd is in MRI.
Neuro-immunoloog: een immunoloog die gespecialiseerd is in zenuwcellen.
Neuroloog:
een arts/wetenschapper die gespecialiseerd is in zenuwen (neuron = zenuw).
Neuropatholoog: een arts/wetenschapper die gespecialiseerd is in de bestudering van onder de
microscoop zichtbare afwijkingen van zenuwcellen en zenuwweefsel, die
het gevolg zijn van een ziekte.
Patholoog:
een arts/wetenschapper die gespecialiseerd is in kennis over onder de
microscoop zichtbare afwijkingen in weefsel, die het gevolg zijn van een
ziekte.
Peptide-chemicus: een scheikundige die gespecialiseerd is in het maken van peptiden (kleine
stukjes eiwit)
Psycholoog:
een arts/wetenschapper die gespecialiseerd is in (het functioneren van) de
menselijke geest.
Radioloog:
een arts/wetenschapper die gespecialiseerd is in het maken van plaatjes van
organen binnenin het lichaam met behulp van technieken als MRI,
röntgenfoto’s etc.
Reumatoloog:
een arts/wetenschapper die gespecialiseerd is in reuma
(gewrichtsontstekingen). Reuma is net als MS een auto-immuunziekte.
Uroloog:
een arts die gespecialiseerd is in ziekten van de urinewegen.
91
16. Woordenlijst
Acuut:
Allel:
plotseling en direct optredend, kortdurend.
een vorm van een gen. Voorbeeld: mensen met blauwe, groene en bruine
ogen hebben allen de genen die verantwoordelijk zijn voor de oogkleur. Zij
hebben echter andere allelen van deze genen.
Antigeen:
een stof die een reactie van het immuunsysteem oproept. Een antigeen is
normaal een stof die niet in het lichaam thuishoort en de reactie van het
immuunsysteem is bedoeld om het antigeen onschadelijk te maken.
Antigeen-presenterende cellen: cellen van het immuunsysteem die een antigeen kunnen
‘presenteren/aanbieden’ aan andere cellen van het immuunsysteem. Dit leidt
tot een activatie van het immuunsysteem tegen dit antigeen.
Anti-inflammatoir: ontstekingsremmend.
Antilichaam:
een eiwit dat door het immuunsysteem wordt gemaakt als reactie op een
antigeen. Een antilichaam bindt aan het antigeen waartegen het is opgewekt
en zorgt er op deze manier voor dat dit antigeen onschadelijk wordt gemaakt
of wordt verwijderd.
Astrocyt:
(letterlijk: stervormige cel). Een astrocyt is een bepaald type hersencel. Bij
beschadigingen aan zenuwcellen vullen astrocyten de ontstane ruimte op en
vormen hierbij een litteken.
Auto-immuniteit: een ongewenste reactie van het immuunsysteem waarbij het
immuunsysteem het eigen lichaam aanvalt.
Autoreactief:
cellen van het immuunsysteem zijn autoreactief als ze het lichaam van de
persoon zelf aanvallen.
B-cel:
een bepaald soort witte bloedcel. B-cellen zijn cellen van het
immuunsysteem die als taak hebben het maken van antilichamen. Deze
antilichamen kunnen binden aan het antigen dat ze herkennen en deze zo
onschadelijk maken.
Bloed-hersenbarrière: de laag van cellen en eiwitten tussen het bloed en het centrale
zenuwstelsel, die ervoor zorgen dat onder normale omstandigheden cellen
en de meeste eiwitten niet vanuit het bloed in de hersenen en het
ruggenmerg kunnen komen. De bloed-hersenbarrière beschermt het centrale
zenuwstelsel tegen schadelijke stoffen en cellen in het bloed.
cDNA-microarray: zie microarray.
Centrale zenuwstelsel (CZS): de hersenen en het ruggenmerg.
Chronisch:
langdurig, aanhoudend.
Cognitief:
het ‘kennen’ (geheugen, concentratie, leren) betreffend.
Cytokine:
een stof die een rol speelt in het immuunsysteem. Een cytokine is een eiwit
dat wordt geproduceerd door immuuncellen en dat immuuncellen en
daardoor immuunreacties zoals ontstekingen kan activeren of remmen.
Demyelinisatie: (letterlijk: ontmyelinisering) het verdwijnen van de myelineschede om een
zenuwvezel.
Dendritische cellen: witte bloedcellen die met name zeer goed antigeen kunnen presenteren
Diffuus:
zich over een groot gebied uitstrekkend, maar meestal zwak.
EAE:
(experimental autoimmune encephalomyelitis = experimentele autoimmuunontsteking van de myeline in de hersenen), het diermodel van MS.
EDSS:
(= expanded disability status scale). Een schaal die wordt gebruikt om aan te
geven hoe groot iemands bewegingsbeperkingen zijn.
Exacerbatie:
een terugval in of opflakkering van MS, een periode met klachten. Wordt
ook wel Schub genoemd.
92
Focaal:
Gadolinium:
zich tot een klein gebied beperkend en scherp begrensd, puntvormig.
een marker voor lekkage van de bloed-hersenbarrière. Gadolinium geeft een
signaal op een MRI-beeld. Gadolinium kan de bloed-hersenbarrière niet
passeren. Een gadoliniumsignaal op een MRI-beeld na het inspuiten van
gadolinium in het bloed, betekent dus dat het gadolinium via een lek in de
bloed-hersenbarrière het centrale zenuwstelsel moet zijn binnengekomen.
Gen:
de drager van de erfelijke informatie.
Genetisch:
erfelijk, de erfelijkheid betreffend.
Glia(le) cellen: de niet-zenuwcellen in het centrale zenuwstelsel. Astrocyten, microglia en
oligodendrocyten zijn gliacellen.
Grijze stof:
de gebieden in de hersenen die met zenuwcellen gevuld zijn. Deze gebieden
zien er grijs uit als je de hersenen doorsnijdt en bekijkt.
Histologie:
(= weefselleer). De bestudering van (cellen en eiwitten in) weefsels met
name met behulp van speciale kleurreacties en de microscoop.
Histochemie:
een techniek waarbij wordt onderzocht of en in welke mate een stof in
weefsel aanwezig is met behulp van een speciale kleuringstechniek voor
deze stof.
Immunohistochemie: een techniek waarbij wordt onderzocht of en in welke mate een stof in
weefsel aanwezig is met behulp van een speciale kleuringstechniek voor
deze stof. Bij immunohistochemie is de onderzochte stof meestal een eiwit.
Immunologisch: van het immuunsysteem.
Immuunglobuline: een antilichaam
Immuunreactie: de afweerreactie van het lichaam.
Immuunsysteem: het afweersysteem van het lichaam, dat het lichaam beschermt tegen infectie
met bacteriën, virussen of schimmels.
Klinisch:
ziekte of ziekenhuis betreffend.
Knock-out:
een dier waarin een bepaald gen uitgeschakeld of verwijderd is.
Kwantitatieve MRI: een nieuwe vorm van MRI, waarbij niet het maken van afbeeldingen,
maar het verrichten van metingen de belangrijkste rol speelt. Kwantitatieve
MRI maakt het mogelijk om verschillende MRI’s beter met elkaar te
vergelijken en om kleinere verschillen waar te nemen.
Laesie:
een aangedaan gebied. In MS betekent dit een gebied waarin de myeline is
verminderd of verdwenen en waar vaak een litteken is ontstaan.
Liquor:
hersenvloeistof. De vloeistof die zich in de hersenen en het ruggenmerg
bevindt en die de hier aanwezige cellen van voedingsstoffen voorziet en
afvalproducten afvoert.
Lymfocyt:
een B- of een T-cel.
Macrofaag:
(letterlijk: grote eter). Een cel van het immuunsysteem die tot taak heeft om
dode cellen of aan antilichaam gebonden antigenen te verwijderen door deze
‘op te eten’.
Marker:
(letterlijk: merkstof). Een stof waarmee een bepaald proces in het lichaam
gevolgd of aangetoond kan worden. Bijvoorbeeld: suiker in de urine is een
marker voor suikerziekte; gadolinium is een marker voor het lekken van de
bloed-hersenbarrière.
MHC klasse I en II: twee soorten eiwitten die antigenen ‘presenteren’ aan cellen van het
immuunsysteem. MHC klasse I en II binden stukjes van deze antigenen en
brengen dit naar de oppervlakte van de cel, waardoor cellen van het
immuunsysteem kunnen zien dat er zich in de cel antigeen (bijvoorbeeld van
een virus) bevindt of dat de cel antigeen heeft opgenomen van buiten.
93
Microarray:
een instrument waarmee de activiteit van een groot aantal genen
tegelijkertijd kan worden bepaald.
Microglia:
(letterlijk: kleine glia). Een bepaald type hersencel. De microglia maken
deel uit van het afweersysteem van de hersenen en zijn als het ware de
macrofagen van de hersenen.
Monocyt:
een bepaald type witte bloedcel. Monocyten zijn de voorlopercellen van
macrofagen.
Myelinisatie:
de vorming van een myelineschede om een zenuwvezel.
MRI:
(magnetic resonance imaging) een moderne techniek waarmee met behulp
van metingen met magneetvelden ‘in het centrale zenuwstelsel gekeken kan
worden’. Met MRI kunnen plaatjes van het centrale zenuwstelsel gemaakt
worden, die laten zien of en op welke plaatsen myeline is verdwenen.
Daarnaast kan met MRI gekeken worden of een stof die in het bloed wordt
ingespoten in het centrale zenuwstelsel terecht komt. Als dit het geval is,
betekent dit dat er een lek zit in de bloed-hersenbarrière.
Oligodendrocyt: (letterlijk: cel met enkele uitlopers/vertakkingen). Oligodendrocyten zijn de
cellen die de myelineschede vormen om de zenuwvezels in het centrale
zenuwstelsel. De cellen maken myeline en sturen dit naar hun uitlopers.
Deze uitlopers wikkelen zich vervolgens om de zenuwvezels en vormen zo
de myelineschede.
Pathologie:
(letterlijk: ziekteleer). De onder de microscoop zichtbare afwijkingen in
weefsel, die het gevolg zijn van een ziekte.
Peptide:
een stukje van een eiwit.
Perivasculair:
rondom de bloedvaten gelegen (peri = rondom, vasculair = de bloedvaten
betreffend)
Pilot:
een vooronderzoek. Een onderzoek van beperkte omvang (meestal
gedurende een jaar) om te bekijken of verder onderzoek aan het onderwerp
zinvol en/of technisch mogelijk is.
Polymorfisme: een variatie in een gen. Met name spreekt men van een polymorfisme als op
een bepaalde plaats in een gen veel verschillende variaties gevonden worden
binnen de bevolking.
Primair progressief: een vorm van MS waarin vanaf het begin van de ziekte verslechtering
optreedt. Ongeveer 15% van de MS-patiënten heeft deze vorm van MS. In
tegenstelling tot de ‘intermitterende’ vorm van MS, komt primair
progressieve MS even vaak voor bij mannen als bij vrouwen.
Pro-inflammatoir: ontstekingsbevorderend, ontstekingsactiverend.
Receptor:
(letterlijk: ontvanger). Een eiwit dat als een soort antenne dienst doet op een
cel. Een receptor kan signalen van buiten de cel opvangen en doorsturen
naar binnen. Een receptor ontvangt signalen door aan de buitenkant van de
cel een stof te vangen. Elke receptor kan meestal maar een stof herkennen
en vangen. Voorbeeld: een receptor voor een groeifactor, zal deze
groeifactor vangen als die buiten de cel aanwezig is en naar binnen in de cel
het signaal doorgeven dat de cel moet groeien of nieuwe cellen moet gaan
vormen.
Relapsing-remitting MS: intermitterende MS. Een vorm van MS, waarbij perioden met
klachten worden afgewisseld door perioden van geheel of gedeeltelijk
herstel. De meeste mensen met MS hebben aanvankelijk relapsing-remitting
MS. Deze vorm van MS kan overgaan in secundair progressieve MS.
Remissie:
een periode van afname van klachten en/of herstel bij de intermitterende
(relapsing-remitting) vorm van MS.
94
Remyelinisatie: (letterlijk: hermyelinisering). Het (gedeeltelijk) terugvormen van een
myelineschede om een zenuwvezel, waarvan de myelineschede eerder
verdwenen is.
Secundair progressief: een vorm van MS die op kan treden na relapsing-remitting MS. MS die
aanvankelijk een ‘intermitterend’ karakter had, kan na verloop van tijd
overgaan in secundair progressieve MS. Bij secundair progressieve MS
treedt er verslechtering op zonder tussentijds herstel.
Serum:
de vloeistof uit het bloed. Bloed waaruit de cellen zijn verwijderd.
T-cel:
een bepaalde soort witte bloedcel. T-cellen zijn cellen van het
immuunsysteem, die het herkennen van geïnfecteerde lichaamscellen als
taak hebben. Deze herkenning leidt ofwel tot het doden van de geïnfecteerde
cel door de T-cel ofwel tot het stimuleren van een immuunreactie.
Tolerantie:
het verschijnsel dat het immuunsysteem ongevoelig is geworden voor een
bepaald antigen, waarop het normaal wel reageert.
Transgeen:
een dier met een extra gen (bijvoorbeeld een menselijk gen)
Witte stof:
de gebieden van het centrale zenuwstelsel die (met myeline omgeven)
zenuwvezels bevatten. Deze gebieden zien er wit uit als je de hersenen
doorsnijdt en bekijkt.
Colofon:
Grafische Vormgeving: Royal Dox, Amsterdam
Druk: Drukkerij Mart Spruijt bv, Amsterdam
Redactie: Mw. dr. Marga Nijenhuis
Eindredactie: Mw. Dorinda Roos
95