up
Check
met AZ Sint-Maarten
Informatie voor de zorgverstrekker uit de regio | oktober 2016
AZ Sint-Maarten behaalt
het NIAZ-kwaliteitslabel
De evolutie van rectumchirurgie
Dieetdienst AZ Sint-Maarten
Het nieuwe ziekenhuis
Gerichte communicatie vanuit orthopedie
Multidisciplinaire
diabetes voetkliniek
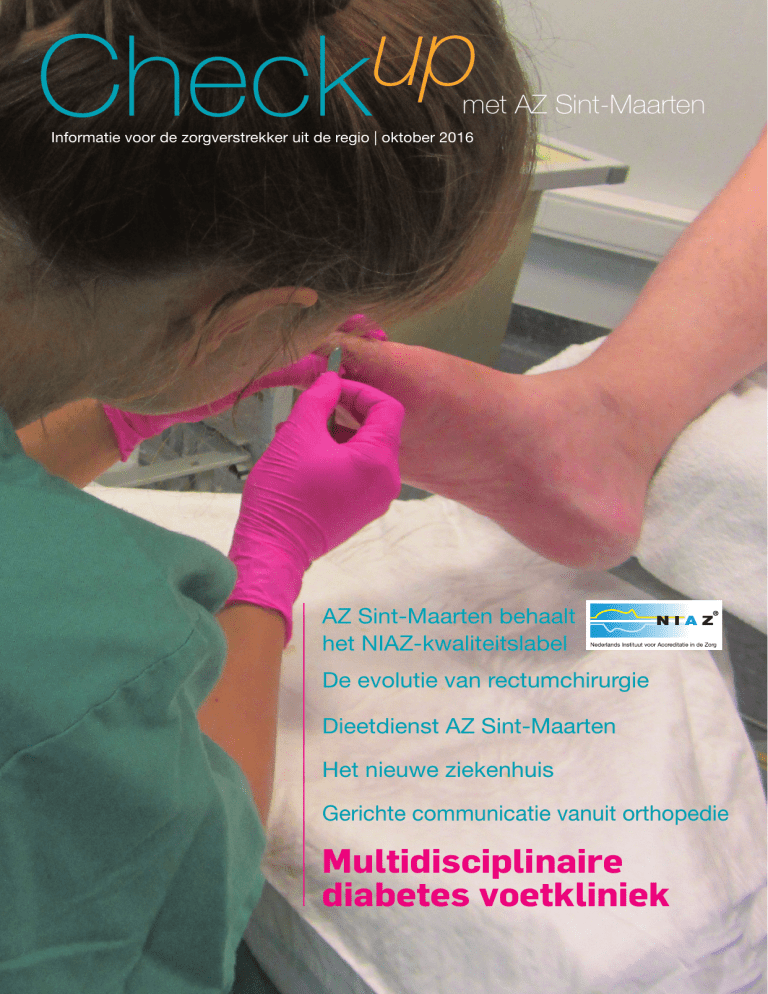
Sinds 2010 kunnen diabetespatiënten met voetproblemen terecht in
de diabetes voetkliniek van AZ Sint-Maarten. Een multidisciplinair team
van medische en andere specialisten - denk aan een schoentechnieker, podoloog en wondzorgkundige - zorgt ervoor dat diabetespatiënten zo lang mogelijk mobiel en wondvrij blijven.
Multidisciplinaire diabetes voetkliniek
De vele aspecten van voetzorg
bij diabetespatiënten
Diabetesvoetwonden zijn één van de vele
complicaties van suikerziekte. Ze kunnen
ontstaan door enerzijds het verlies van gevoeligheid door neuropathie, anderzijds door
vasculopathie. Patiënten lopen op die manier
een verhoogd risico op letsels die moeilijk
genezen. Ook is er een grote kans op infectie omdat de infectietekens vaak laattijdig
opgemerkt worden of zelfs uitblijven. Het is
daarom belangrijk om elk voetprobleem/
wonde vroegtijdig op te sporen en te behandelen. Patiënten worden nadien nog opgevolgd om recidieven of nieuwe wonden te
voorkomen.
Nauwe samenwerking
Het team van de diabetes voetkliniek bestaat
uit endocrinoloog dr. Michel Vandenbroucke,
orthopedist dr. Peter Boone, vaatchirurg dr.
Johan Buttiens, schoentechnieker dhr. Patrick Van Der Steen, podoloog mevr. Eve Van
Imp, diabetes verpleegkundige-educator en
wondzorgkundige mevr. Ilde Van den Bulck.
Om een optimale wondgenezing te bereiken,
werkt het team nauw samen met huisartsen
en thuisverpleegkundigen.
Diabeteswondzorg is complex en het is telkens opnieuw een uitdaging voor het team
om het juiste product te gebruiken op het
juiste moment. Elk teamlid benadert vanuit
zijn/haar opleiding de wonde en na overleg
wordt een keuze van behandeling gemaakt.
Er wordt getracht om het ideale verband te
geven voor een snelle en optimale wondgenezing.
Uiteraard hangt de wondgenezing niet alleen
van de verbandkeuze af, maar ook van leeftijd, rookgedrag, alcoholgebruik, vaattoestand, glycemieregeling, compliance van de
patiënt en eventuele andere bijkomende medische problemen.
Clichés doorbreken
Dankzij de nauwe opvolging door de verschillende artsen van de voetkliniek worden
de patiënten zo lang mogelijk mobiel en
wondvrij gehouden. Ook de andere teamleden, waaronder de orthopedisch schoentechniekers, dragen hiertoe bij. Zij maken de
(semi-) orthopedische schoenen of steunzolen die de arts voorschrijft. Bij diabetespatiënten is namelijk preventie een belangrijk
sleutelwoord. Door (tijdig) altijd correct passende schoenen en/of steunzolen te dragen, kunnen wonden en infecties vermeden
worden. Dit bespaart de patiënt een maandenlange wondverzorging, of in ergere gevallen amputaties.
Maar vaak staan mensen argwanend tegenover het dragen van steunzolen en orthopedische schoenen. “Steunzolen worden gedragen in lelijke schoenen en orthopedische
schoenen zijn standaard plomp”, zo luiden
de clichés. Die doorbreken de orthopedisch
schoentechniekers door onder andere com-
2
fortschoenen aan te bieden, die aangepast
zijn aan het dragen van steunzolen. Daarnaast krijgen de patiënten een uitgebreide
keuze aan modellen en materialen voor orthopedische schoenen.
neuroloog en reumatoloog. Bij steunzolen
volstaat een voorschrift voor een tussenkomst. Bij orthopedische schoenen moet er
voorafgaand een aanvraag gebeuren bij de
mutualiteit.
Zowel de steunzolen als de orthopedische
schoenen die de techniekers van de diabetes voetkliniek vervaardigen, zijn maatwerk.
Bij orthopedische schoenen werken ze altijd
met één of meerdere proefschoenen zodat
een optimale ondersteuning gerealiseerd
wordt. Patiënten kunnen altijd langskomen
voor controle en aanpassingen. Semi-orthopedische schoenen zijn aangeraden wanneer een diabetespatiënt geen andere
standafwijkingen heeft. Dit is puur preventie
en ondersteuning. Wanneer er andere afwijkingen of problemen opduiken (bv. Hallux
valgus) dan zijn orthopedische schoenen
aangewezen. Om het jaar of om de twee
jaar, afhankelijk van de leeftijd en eventuele
bijkomende aandoeningen, komt de patiënt
langs voor nieuwe schoenen of steunzolen.
De tussenkomst van de mutualiteit voor
steunzolen bedraagt € 50,36 en € 139 voor
semi-orthopedische schoenen. Voor orthopedische schoenen wordt er gewerkt met
een derdebetalerssyteem en staat de patiënt
enkel in voor het remgeld van maximaal
€ 132,46.
Op voorschrift
Wie mag er steunzolen en/of orthopedische
schoenen voorschrijven? De orthopedisch
chirurg, pediater, fysische geneeskundige,
Regelmatige opvolging
Een jaarlijkse voetcontrole door een RIZIVerkend podoloog is aangewezen als er geen
wonden zijn. Zodra een patiënt een voetwonde heeft gehad, is frequentere opvolging
- elke drie tot zes maanden - in een diabetes
voetkliniek aangewezen. In de diabetes voetkliniek van AZ Sint-Maarten is elke diabetespatiënt met een voetwonde welkom. Na genezing volgen we de patiënt verder op om
nieuwe letsels te voorkomen, ze sneller te
doen genezen of amputaties te beperken.
Meer info & contact
dr. Michel
Vandenbroucke
medisch verantwoordelijke
diabetes voetkliniek
tel. 015 40 97 31
dr. Peter Boone
diensthoofd orthopedie
tel. 015 40 99 43
Ilde Van den Bulck
Diabeteseducator verpleegkundige wondzorgcoördinator
tel. 015 29 62 07
3
Tumoren en poliepen in de endeldarm zijn voor chirurgen
altijd al een grote uitdaging geweest. In België krijgen elk
jaar bijna 3.000 patiënten de diagnose van endeldarmkanker. Gelukkig worden behandelingen steeds succesvoller
en minder ingrijpend.
De evolutie van rectumchirurgie
Van APRA tot TaTME
Tot laat in de 18de en zelfs een stuk in de
19de eeuw werden tumoren en poliepen in
de endeldarm zo goed als onbehandelbaar
beschouwd, omwille van de ernstige en vaak
dodelijke complicaties. De introductie van
asepsie, bloedtransfusies en meer gecontroleerde anesthesie liet pas vanaf het midden van de 20ste eeuw kwalitatieve rectumchirurgie toe.
Terwijl de eerste ingrepen zeer radicaal,
drastisch en mutilerend waren en meestal
eindigden op een volledige rectumamputatie
met een definitief colostoma (APRA = Abdominoperineale Rectumamputatie), werd vanaf het begin van de 20ste eeuw geprobeerd
om minder mutilerend te werken en te streven naar een meer sfinctersparend herstel.
De sluitspier bewaren betekende uiteraard
een hele verbetering van de levenskwaliteit
van de patiënt. De LAR (Low Anterior Resection) werd de gouden standaard voor gezwellen van het middelste en proximale derde van het rectum, de ULAR (Ultralow
Anterior Resectie) voor die van het distale
derde. Tumoren die in het sluitspiercomplex
zijn ingegroeid, worden nog steeds behandeld met een APRA.
Aandacht voor levenskwaliteit
De introductie van mechanische stapling devices vanuit Rusland in het midden van de
4
20ste eeuw betekende een immense stap
vooruit. Voor het eerst kon er ook een anastomose aangelegd worden diep in het bekken waar conventionele instrumenten niet
geraakten. In het streven naar een beter oncologisch resultaat en overleving, werd in de
jaren 80 de TME (Totale Mesorectale Excisie)
de referentie. Hierbij wordt het rectum met
het volledige bloed- en lymfevatensysteem
‘en bloc’ gereseceerd volgens de embryologische landmarks van het rectum. Dit bracht
de kans op lokaal recidief terug tot een veel
lager percentage dan voordien. Door het
verbeteren van de overlevingskansen en verminderen van de complicaties, kwam er
steeds meer aandacht voor de levenskwaliteit van de patiënt na rectumchirurgie.
werd hiermee drastisch ingekort. Uit een
kruisbestuiving tussen dit streven naar oncologische controle op een minder agressieve
manier en de laparoscopische ervaring, ontstond een volledig nieuw werkplatform: de
transanale rectumchirurgie.
Een flexibel platform als toegangspoort (Gelpoint°) wordt transanaal ingebracht. Hierdoor
worden met een aangepaste insufflator (Airseal°) hoge debieten koolzuurgas in de endeldarm geblazen en creëert men een stabiele en natuurlijke werkomgeving. Met
laparoscopische instrumenten en een HDcamera kan de chirurg nu volledig endolumineel ingrepen uitvoeren aan de binnenzijde
van de endeldarm, zonder doorheen de
buikwand te moeten snijden.
ANP (Autonomic Nerve Preservation), waarbij de autonome bezenuwing in het bekken
nauwkeurig werd gespaard om seksuele en
urinaire dysfunctie na de operatie te beperken, werd een belangrijk aandachtspunt.
De TAMIS (Transanal Micro Invasive Surgery) procedure werd de eerste toepassing.
Goedaardige poliepen of kleine tumoren in
hun beginstadium kunnen zo verwijderd worden met een veilige marge. De hele endeldarm moet dus niet verwijderd worden en er
is een kleinere kans op complicaties. Het
slijmvlies en de spierlaag van de darm worden nadien terug veilig gesloten zonder dat
er huidincisies aan te pas komen. Deze ingreep kan uitgevoerd worden voor gezwellen
tot op 15 tot 20 cm van de aars. Door het
succes van deze manier van opereren werd
al gauw een nieuwe toepassing ontwikkeld.
Nieuw werkplatform
Begin deze eeuw toonden studies aan dat
laparoscopische rectumchirurgie oncologisch even veilig was als klassieke open chirurgie. Dit betekende een grote stap vooruit
in het comfort van de patiënt. Niet alleen
werd het esthetisch resultaat beter (geen of
veel kleinere littekens), ook de herstelperiode
Veelbelovende aanwinst
Omwille van de specifieke, vaak zeer nauwe
anatomie van het kleine bekken, zijn de laatste centimeters van de endeldarm voor chirurgen steeds zeer moeilijk te bereiken geweest langs de buikholte. Bovendien was
het niet mogelijk om een exact zicht te krijgen
tot waar juist de endeldarm moest weggenomen worden om oncologisch veilig te zijn.
De TaTME (Trans-anal TME) bracht hiervoor
een oplossing. In tegenstelling tot de TAMISprocedure verloopt deze procedure extralumineel van net boven het sfinctercomplex.
Het is een combinatie van een laparoscopische ingreep via de buikholte - waarbij de
endeldarm, en indien nodig de misthoek van
het colon, zover mogelijk wordt vrijgemaakt
- en een transrectale ingreep. Het laparoscopische deel van de ingreep verloopt klassiek
zoals bij een TME ‘up-to-down’.
Via de transanale toegang is er direct zicht
op de tumor en kan een veilige marge bij het
wegnemen gegarandeerd worden. Ook het
sparen van de autonome bezenuwing kan
door deze ‘down-to-up‘-benadering beter
gegarandeerd worden. Idealiter worden beide delen van de operatie door twee verschillende teams simultaan uitgevoerd en ontstaat er zo een ontmoetingspunt tijdens de
operatie. De endeldarm wordt vervolgens
transanaal verwijderd, doorgenomen en
klaargemaakt voor een nieuwe anastomose.
Deze wordt aangelegd onder direct zicht
vanuit de buikholte of onderaan via anastomose aan het sfincterapparaat. Zo verkrijgen
we niet alleen een betere oncologische operatie, maar vermijden we meestal ook een
incisie in de buik om de endeldarm te verwijderen. De TaTME werd voor het eerst uitgevoerd in 2013 en lijkt een veelbelovende
nieuwe aanwinst te zijn voor patiënt en chirurg.
Meer info & contact
dr. Joris Ceulemans
algemene en
abdominale chirurg
tel. 015 40 95 78
AZ Sint-Maarten behaalt
het NIAZ-kwaliteitslabel
Het Nederlands Instituut voor
Accreditatie in de Zorg (NIAZ) heeft
het internationale NIAZ-kwaliteitslabel
toegekend aan AZ Sint-Maarten.
We zijn daarmee bij de kopgroep van ziekenhuizen die slaagden
voor een externe kwaliteitscontrole.
Met dit label heeft ons ziekenhuis het bewijs in handen dat het zijn patiënten een hoog
niveau van kwalitatieve en veilige zorg biedt en dat ook de werkcultuur gericht is op
continue verbetering.
Van 23 tot 27 mei 2016 onderwierpen tien auditoren van NIAZ alle afdelingen op de
drie campussen van AZ Sint-Maarten aan een grondige controle en gingen ze na of
er op een kwaliteitsvolle en veilige manier gewerkt wordt. Het traject dat een patiënt
doorloopt werd van A tot Z onder de loep genomen. Onze werking werd geobserveerd en aan de hand van 86 interviews met meer dan 150 medewerkers geëvalueerd. Honderden documenten werden ter inzage voorgelegd.
De auditoren hadden complimenten voor onder meer:
- het opvolgen van het bloedtransfusieproces a.d.h.v. real-time controles op de afdeling.
- project van medicatieveiligheid op onze IZ afdeling.
- organisatiebrede betrokkenheid bij kwaliteitsverbetering.
- ontslagmanagement en werking van interne liaison geriatrie.
- patiëntgerichte organisatie van de borstkliniek.
- wijze waarop nieuwe zorgprocessen zijn opgestart. (vb: cathlab, eenheid beroertezorg)
Deze NIAZ-accreditatie geldt voor een periode van 4 jaar. Dit is dan ook geen eindpunt. Onze kwaliteit verbeteren, zien we als een doorlopende opdracht. In 2020 willen
we klaarstaan voor de volgende audit.
5
De dieetdienst van AZ Sint-Maarten is een huis met vele kamers. Er
werken algemene diëtisten maar ook diëtisten met een specialisatie
in oncologie, geriatrie, pediatrie, psychiatrie of gehandicaptenzorg.
Goed voor een hecht team van 15 diëtisten, die actief zijn over de
drie campussen en over verschillende vestigingen van de vzw Emmaüs.
Voeding als ondersteuning van het
genezingsproces en welzijn van de patiënt
De dieetdienst van AZ Sint-Maarten
De dienst behoort tot de centrale voedingsdienst van de vzw Emmaüs en haar takenpakket omvat twee luiken. Enerzijds vervullen
de diëtisten de patiëntenadministratie rond
voeding. Ze registreren de voedingsvereisten voor elke patiënt zodat iedereen die in
het ziekenhuis verblijft de juiste, eventueel
aangepaste, voeding krijgt. Daarnaast, en
dat is de hoofdtaak, begeleiden en adviseren
ze patiënten over hun voeding. Dat kunnen
zowel mensen zijn die op raadpleging komen
als gehospitaliseerde patiënten.
De diëtisten werken nauw samen met de artsen en verpleegkundigen op de meeste afdelingen en met het PsychoSociaal Support
Team. Wanneer patiënten op raadpleging
komen via een doorverwijzing van hun huisarts, wordt ook die op de hoogte gebracht
van de voedingsbegeleiding. De interventies
worden consequent en op een uniforme manier geregistreerd in het elektronisch medisch dossier. Daarnaast beheren de diëtisten de allergenengegevens in de centrale
voedingsdienst en dragen ze tijdens het
weekend de eindverantwoordelijkheid voor
de werking en coördinatie van de keuken.
Het doel van de dieetdienst van AZ SintMaarten is ervoor te zorgen dat voeding het
herstelproces van een patiënt ondersteunt of
negatieve neveneffecten van een behandeling vermindert. Via infosessies en ambulante
6
consultaties wordt ook ruim ingezet op preventie.
Multidisciplinair
samenwerken
Het team diëtisten neemt wekelijks deel aan
het multidisciplinair overleg op de afdeling
intensieve zorg, de oncologische, geriatrische en revalidatieafdeling. Daarnaast zijn ze
vertegenwoordigd op het multidisciplinair oncologisch consult (MOC) NKO. Op die manier kunnen ze vanaf het moment van de
opname en/of bij de start van de behandeling zeer gericht handelen en de patiënt
nauw opvolgen. Patiënten die chemo krijgen
bijvoorbeeld, ondervinden vaak smaakproblemen. Ze hebben minder eetlust en krijgen
soms last van diarree of verstopping. Tegelijk
moeten ze eten om aan te sterken. Via aangepaste voeding zorgen de oncologisch diëtisten ervoor dat ze toch energierijk, volwaardig eten krijgen. Aangepaste voeding kan er
ook voor zorgen dat de bijwerkingen van
chemo langer uitblijven.
Op geriatrie worden patiënten stelselmatig
gescreend op ondervoeding. Ze hebben
vaak minder eetlust of kunnen moeilijker eten
door kauw- en slikproblemen. Hiervoor werkt
de dieetdienst nauw samen met de logopedisten. Hoe vroeger de diëtisten op de hoogte zijn van de diagnose, hoe sneller ze een
voedingsinterventie kunnen opstarten. Ze
stellen een dagschema op en volgen de
evolutie. Daarnaast geven ze advies aan de
patiënt en zijn familie zodat thuis of in het
zorgcentrum de nieuwe voedingsgewoonten
verdergezet worden.
Trends
Wanneer de huisarts
“patiënten
doorverwijst
naar de dieetdienst,
wordt ook hij/zij op de
hoogte gebracht van de
voedingsbegeleiding.
Dat onze hedendaagse levensstijl soms tot
ongezonde voedingsgewoonten leidt, valt
ook op bij kinderen. Overgewicht bij die doelgroep komt steeds vaker voor. Meestal komen de jonge patiëntjes bij de pediatrische
diëtiste terecht na doorverwijzing door de
kinderarts. Ouders en kinderen nieuwe eetgewoonten aanleren is dan de aanpak. Zo
krijgen ouders advies rond de aankoop en
bereiding van voeding. Kinderen leren wat
gezond eten is aan de hand van spelletjes.
Een ander opvallend fenomeen is de toename van voedselallergieën en –intoleranties,
zodat diëtisten steeds meer mensen adviseren over aangepaste voeding. Ook rond
sondevoeding loopt momenteel in het ziekenhuis een pilootproject, waarbij de dieetdienst het beheer van de sondevoedingspompen op zich neemt. Zo is de diëtist snel
betrokken bij elke patiënt die nood heeft aan
sondevoeding.
Continu bijblijven
Voeding is dus een vakgebied dat constant
evolueert en waarover verschillende opvattingen en meningen circuleren. Om patiënten en zorgverleners correct te informeren,
en achterhaalde voedingsinformatie te ontkrachten, blijft de dieetdienst continu op de
hoogte. De teamleden scholen zich regelmatig bij en inzichten van de beroepsvereniging, maar ook van elkaar, worden gedeeld.
Zo is een diëtist van AZ Sint-Maarten voor
een bepaalde duur deeltijds aan de slag in
het UZ Leuven als FODMAP diëtist. Dit dieet
kan soelaas brengen bij patiënten met het
prikkelbare darmsyndroom. Ze brengt de
collega-diëtisten regelmatig op de hoogte
van de opgedane kennis.
Sinds september 2016 heeft één van de diëtisten zich bijgeschoold tot tabacoloog.
Dit is een extra troef voor de afdeling en voor
het ziekenhuis. Een rookstop gaat namelijk
vaak samen met een gewichtstoename.
Omdat de tabacoloog ook expert is in voeding, kan zij patiënten op beide vlakken professioneel begeleiden.
Het is duidelijk dat in de loop van de jaren het
beroep van diëtist gewijzigd is, van hulp in de
dieetkeuken naar een volwaardige voedingsdeskundige, die een waardevolle bijdrage
levert in het multidisciplinair team.
Meer info & contact
Ann Bellekens
hoofdverantwoordelijke
dieetdienst
tel. 015 30 36 61
Afspraken ambulante
consultatie diëtist
Via de afsprakencentrale kan een
afspraak gemaakt worden bij de diëtist
op tel. 015 30 30 03
Raadplegingen vinden plaats tijdens de
kantooruren op alle campussen.
Afspraken tabacoloog/diëtist
Mail uw contactgegevens naar:
[email protected].
7
Steeds meer mensen kampen met burn-out en depressie en het belang van goede psychiatrische zorg in onze maatschappij neemt alleen
maar toe. Dat merken we ook op onze PAAZ-afdeling. Een maatschappelijke trend, waarmee rekening gehouden werd bij het uittekenen van de toekomstige PAAZ-afdeling.
Welkom in het nieuwe ziekenhuis van AZ Sint-Maarten
Psychiatrie
Twee jaar geleden fuseerden de PAAZ-afdelingen van Mechelen en Duffel waardoor de
werking van beide afdelingen toen al op elkaar werden ingesteld. Die slag moet in het
nieuwe ziekenhuis niet meer gemaakt worden. De focus kan daardoor gelegd worden
op ‘nieuwe stappen’. Zo is het doel om zorg
en therapieaanbod nog beter af te stemmen
op de noden en het niveau van functioneren
van elke individuele patiënt. Hierbij wordt een
onderscheid gemaakt tussen high, medium
en low care. Bij ‘low care’ ligt de klemtoon op
het therapeutische proces en is er minder
nood aan verpleegkundige zorg. ‘High care’
staat voor intensieve zorg aan patiënten in de
acute psychiatrie die een sterke nood heb-
ben aan individuele begeleiding. Vroeger
werden deze patiënten doorverwezen naar
gespecialiseerde centra, maar omdat er in
de nieuwbouw ook een gesloten afdeling is,
kunnen straks ook deze patiënten opvangen
worden.
Elke patiënt een traject
De huidige PAAZ-afdeling op de derde verdieping op campus Zwartzustersvest is een
open afdeling met plaats voor 60 patiënten.
Het team is multidisciplinair en bestaat uit zes
artsen, verpleegkundigen, psychologen, een
bewegingstherapeut, creatief therapeuten,
een ergotherapeut, een systeemtherapeut
en sociaal werkers. Zij werken nauw samen
om patiënten met de beste zorg te omringen. De patiënten hier, hebben uiteenlopende psychische, sociale en relationele problemen. De afdeling biedt crisisopvang,
observatie en behandeling. De meest voorkomende problematieken zijn: depressie,
stemmingsstoornissen, angststoornissen,
verslaving en psychose. Elke patiënt volgt
een traject en aan elke fase hangt een specifiek zorgprogramma vast. Op het einde van
de observatiefase wordt, bij voorkeur samen
met de patiënt en de familie, een behandelingsplan opgesteld. Na de observatiefase
stroomt de patiënt door naar de behandelfase. Patiënten komen dan in de behandelgroep en verblijven daar gemiddeld een
Dagcentra psychiatrie
In de dagbehandelingen werken patiënten intensief aan hun psychische,
sociale en relationele problemen terwijl ze ‘s avonds en in het weekend thuis
zijn. Zo blijven ze in contact met hun omgeving en kunnen ze een rol blijven
spelen in hun gezinsleven, sociale leven, de maatschappij, …
Campus Rooienberg
• Levanter: voor volwassenen met aanhoudende lichamelijke klachten zoals
vermoeidheid en pijn; voornamelijk klachten binnen het CVS-spectrum
• Zorgtraject: gespecialiseerd in alle vormen van verslaving.
Campus Zwartzustersvest
• Socio-revagroep: volwassenen met een psychiatrische problematiek vinden
hier structuur en ondersteuning om te komen tot zelfstandiger functioneren.
• Psychotherapiegroep: volwassenen met psychische of relationele moeilijkheden
versterken we om via zelfinzicht te komen tot verandering.
Deze 4 dagcentra komen in de nieuwbouw vlakbij elkaar te liggen op het gelijkvloers.
8
maand. Anderzijds kan de behandeling ook
bestaan uit een opname in één van onze
dagcentra of poliklinische nazorg. De polikliniek bevind zich momenteel op de drie campussen.
Nieuwe dynamiek
De vier dagcentra (zie kader) verhuizen mee
naar de nieuwbouw, waar ze vlakbij elkaar
liggen op het gelijkvloers. Vandaag zijn deze
centra verspreid over twee campussen. Ze
zullen dus intenser kunnen samenwerken en
kennis uitwisselen. De PAAZ-afdeling zelf ligt
in het nieuwe ziekenhuis op de tweede verdieping en omvat drie units: één gesloten
afdeling van 12 bedden en twee open afdelingen van elk 24 bedden. Op de gesloten
unit worden patiënten opgevangen die bijvoorbeeld acuut psychotisch zijn of suïcidaal. Mensen die veel toezicht en structuur
nodig hebben of moeite hebben met te veel
openheid en te weinig grenzen.
Ze vinden er een aangename, veilige omgeving waar ze in alle rust kunnen herstellen.
Op de hele afdeling stroomt het daglicht
overvloedig binnen en er zijn ook terrassen.
Die terrassen zijn handig voor patiënten die
roken en niet van de afdeling mogen. Ook zal
elke ruimte zijn eigen functie hebben. Therapielokalen, gesprekskamers en leefruimtes
worden duidelijk van elkaar gescheiden.
Kort nieuws
Vanaf 17 oktober patiëntendossiers
via Nexuz health/KWS
De afgelopen maanden bereidde AZ Sint-Maarten zich voor om de patiëntendossiers over te hevelen naar een nieuw digitaal platform, KWS (Klinisch
Werk Station). Dit platform dat alle ziekenhuizen gebruiken, maakt deel uit
van Nexuz health, een medisch samenwerkingsverband tussen een aantal
Vlaamse ziekenhuizen waarbij patiëntendossiers gedeeld worden met de
zorgverleners in die ziekenhuizen. (Een actuele lijst van de deelnemende
partners vindt u op https://www.nexuzhealth.be/nl/partner)s
Vanaf 17 oktober zal AZ Sint-Maarten alle patiëntenbewegingen binnen Nexuz health
registreren. Alle administratieve gegevens van de patiëntendossiers zijn dan bewaard en
raadpleegbaar binnen KWS. Vanaf november starten we met de uitrol binnen de verschillende disciplines om ook de medisch/verpleegkundige gegevens op te nemen.
Enkele algemene principes:
•
•
•
Nazorg en liaison
Er wordt veel belang gehecht aan het betrekken van de familie van de patiënt en partners
uit de eerste lijn. Zo wordt het ontslag van de
patiënt grondig voorbereid en worden duidelijk afspraken gemaakt met de familie en
hulpverleners in de thuissituatie over de optimale zorg als de patiënt het ziekenhuis verlaat. Welke ondersteuning heeft hij nodig?
Hoe pakken we die nazorg praktisch aan? Bij
welke psychiater kan hij terecht? Hoe overbruggen we eventuele wachttijden? Ook de
liaisonwerking in het ziekenhuis zal optimaler
verlopen. Patiënten vinden hun weg soms
niet naar de psychiatrie. Bedoeling is om te
evolueren naar een liaisonteam met tijd en
aandacht voor een goede ondersteuning
van de patiënt en de medewerkers op de algemene afdelingen.
•
•
•
Door een opname binnen AZ Sint-Maarten stemt een patiënt in met het gebruik van
dit platform voor beheer van zijn gegevens. De patiënt kan dit niet weigeren.
De privacy binnen Nexuz health wordt maximaal gegarandeerd. Via een strenge
toegangscontrole wordt bijgehouden wie wanneer welk deel van het dossier ingekeken en/of bewerkt heeft.
Enkel zorgverleners binnen de Nexuz-ziekenhuizen met een therapeutische relatie
tot de patiënt hebben toegang tot het dossier. Zodra deze relatie stopt, heeft de
behandelende zorgverlener geen toegang meer tot het dossier na de periode nodig
voor de verdere afhandeling.
Ook administratieve medewerkers hebben toegang tot een deel van het dossier,
nodig voor de administratieve afhandeling.
Alle medewerkers die toegang hebben tot het dossier, zijn verbonden aan het beroepsgeheim en/of de discretieplicht. Als zij misbruik maken van hun toegangsrechten, krijgen zij hiervoor een zware sanctie.
Het aanleggen en bewaren van patiëntendossiers gebeurt conform de regelgeving
rond ziekenhuiswet, patiëntenwet, wet op verwerking van persoonsgegevens.
Vragen?
Met vragen kan u terecht bij Helga De Cauwer, manager zorginformatisering:
[email protected]
9
Goede informatieverstrekking is belangrijk. Een geïnformeerde patiënt
die weet wat te verwachten voor, tijdens en na de ingreep zal minder
stress en zorgen hebben, wat een positieve invloed heeft op zijn herstel en revalidatie. Maar ons ziekenhuis hecht ook veel belang aan een
goed en persoonlijk contact met doorverwijzers. Duidelijke communicatie met onze doorverwijzers draagt immers evenzeer bij tot een gunstig zorgproces van de patiënt. De dienst orthopedie werkte daarom
een aantal initiatieven uit naar zowel patiënten als doorverwijzers.
Dienst orthopedie zet in op duidelijke
en gerichte communicatie
Individuele aanpak naar zowel patiënt als huisarts
Meet the surgeon
(ontmoet de chirurg):
vanaf november 2016
Meer info & contact
Meet the surgeon
dr. Peter Boone
diensthoofd orthopedie
tel. 015 40 99 43
Infosessies voor patiënten
dr. Bart Kerens
orthopedist
tel. 015 40 97 41
10
Om huisartsen beter te informeren en nog
gerichter te betrekken in het zorgproces van
patiënten, lanceerde de dienst orthopedie
het ‘meet the surgeon’-programma. Doel van
dit nieuwe initiatief is enerzijds het persoonlijke contact tussen huisarts en orthopedisch
chirurg te bevorderen. Anderzijds wil de
dienst meer inzicht creëren in de pathologie.
Concreet worden huisartsen uitgenodigd om
een halve dag mee te lopen op de afdeling
orthopedie. Tijdens dit bezoek worden ze
wegwijs gemaakt in het ziekenhuis en de afdeling zelf. Zo doorlopen ze de hospitalisatieafdelingen, het secretariaat en de operatiezalen. Ook nodigen we de huisartsen uit
om een of meerdere raadplegingen bij te
wonen zodat de kneepjes van het vak nog
eens opgefrist kunnen worden. Voor geïnteresseerden bestaat de mogelijkheid (optio-
neel) om een operatie bij te wonen, als assistent. De persoonlijke begeleiding tijdens
deze halve dag gebeurt steeds door een van
de orthopedisten. De one-on-one sessie
wordt ’s middags afgesloten met een lunch
samen met de artsen van de afdeling.
Dit programma is toegankelijk voor alle huisartsen maar wordt vooral warm aanbevolen
voor jongere collega’s die mogelijk nog minder vertrouwd zijn met ons ziekenhuis. Het
programma zal in testfase lopen tot maart
2017.
Hou de brievenbus dus zeker in de gaten.
De eerste uitnodigingen worden vanaf november 2016 verstuurd.
Infosessies voor patiënten
totale knie- en heupprothese
Patiënten waarbij een knie- of heupprothese
moet geplaatst worden, hebben vaak veel
vragen over de ingreep. Ook al proberen
onze artsen deze vragen zo volledig mogelijk
te beantwoorden tijdens de consultatie, toch
gebeurt het vaak dat patiënten zich later nog
extra vragen beginnen te stellen of dat bezorgdheden de kop opsteken. Om de verwachtingen van de patiënt over de hele procedure rond de operatie op een correcte en
volledige manier te kaderen, organiseert de
dienst orthopedie maandelijks een multidisciplinaire informatienamiddag voor patiënten,
die kandidaat zijn voor een totale knie- of
heupprothese.
Tijdens de infosessie geeft de orthopedisch
chirurg uitleg over de indicatie en de risico’s
van de operatie. Ook wordt er informatie gegeven over de voorbereiding (voorafgaand
de opname), de uitvoering van de ingreep
zelf en de controle na de operatie. Zo is het
bijvoorbeeld belangrijk om te weten dat een
totale heupoperatie ongeveer anderhalf uur
duurt, de ziekenhuisopname een 5 tot 7 dagen en de revalidatie met krukken gemiddeld
een zestal weken.
Een verpleegkundige van de afdeling geeft
informatie over de dagelijkse gang van zaken
op de afdeling, beantwoordt zorgvragen,…
De wonde wordt regelmatig verzorgd, drains
en baxters zijn initieel aanwezig maar worden
na een paar dagen verwijderd.
Een anesthesioloog licht de mogelijke vormen van verdoving toe (volledig, lokaal met
bepaalde zenuwblokkades of een combinatie van beide).
Ook pijnbestrijding direct na de operatie met
eventuele katheters of pijnpompen komt aan
bod.
die er zijn eens de patiënt ontslagen is uit het
ziekenhuis.
Elke spreker voorziet ruimte voor vragen. Zo
kunnen ideeën, bezorgdheden en verwachtingen van de patiënt gekaderd worden en
wordt stress die rond een dergelijk ingrijpende operatie aanwezig is, vermindert.
De infosessies vinden maandelijks plaats op
campus Leopoldstraat op een vrijdagnamiddag van 14 tot 17u30.
Een kinesist heeft het over de revalidatie die
de eerste dagen na de operatie opgestart
wordt. Specifieke oefeningen worden reeds
besproken en er wordt uitgelegd hoe krukken op de juiste manier te gebruiken.
Tenslotte geeft een sociaal medewerker uitleg over de extra revalidatiemogelijkheden
11
EVEN VOORSTELLEN
Colofon
dr. Jelke De Vos
Urgentiearts
Werkzaam op campus Leopoldstraat en Rooienberg
Teamleden: dr. Katrien Baggerman, dr. Morad Choukry, dr. Ine Degol, dr. Thomas Golinvaux, dr. Birger
Jespers, dr. Mehdi Laroussi, dr. Walter Lauwers, dr. Lieven Tack, dr. Annelies Thielemans, dr. Hilde Van
Kerckhoven en dr. Roel Vanderwegen.
Ontvangt u deze Check-up graag per mail,
laat het ons dan weten:
[email protected]
EVEN VOORSTELLEN
dr. Jasper Bruyneel
Patholoog-anatoom
Werkzaam op campus Rooienberg
Teamleden: dr. Sigrun Delvaux, dr. Gerd Jacomen, dr. Vera Schelfhout, dr. Sofie Van Damme en
dr. Herwig Van Dijck.
OP PENSIOEN
Wetenschappelijke
publicaties
Images in clinical radiology: imaging features of knuckle pads.
A. De Keersmaeker, F.M. Vanhoenacker
JBSR: Journal of the Belgian Society of Radiology – ISSN 1780-2393
– 100:1(2016), 67
DOI: http://dx.doi.org/10.5334/jbr-btr.1096
dr. Ingrid Van Hooff
patholoog-anatoom
campus Rooienberg
AGENDA
Zwangerschapsbeurzen
Campus Zwartzustersvest,
Rode vergaderzaal (gelijkvloers)
Maandag 7 november 2016
Maandag 6 februari 2017
Maandag 24 april 2017
doorlopend van 19u tot 21u
Campus Rooienberg,
afdeling Materniteit (4de verdieping)
Dinsdag 8 november 2016
Dinsdag 17 januari 2017
Dinsdag 28 maart 2017
doorlopend van 19u tot 21u
Images in clinical radiology: pear-shaped lesion of the fossa of
Rosenmüller.
B. Peters, K. De Cuyper, F.M. Vanhoenacker
JBSR: Journal of the Belgian Society of Radiology – 100(1): 68, pp.
1–2
DOI: http://dx.doi.org/10.5334/jbr-btr.921
Do refined consensus guidelines improve the uniformity of
clinical target volume delineation for rectal cancer? Results of a
national review project.
Joye I, Macq G, Vaes E, Roels S, Lambrecht M, Pelgrims A, Bussels B,
Vancleef A, Stellamans K, Scalliet P, Weytjens R, Christian N,
Boulanger AS, Donnay L, Van Brussel S, Moretti L, Van den Bergh L,
Van Eycken E, Debucquoy A, Haustermans K.
2016 Aug;120(2):202-6.
DOI: 10.1016/j.radonc.2016.06.005. Epub 2016 Jun 30.
Glaucoma Surgery Outcome in Rwanda
Stefan K. De Smedt, Yannick S. Fonteyne, Felicienne Muragijimana,
Katie Palmer, Ian Murdoch.
Journal of Glaucoma 2016 Aug; 25(8): 698-703
Imaging patterns of metastatic melanoma
B. Peters, F.M. Vanhoenacker
Imaging in dermatology / Hamblin, Michael R. [edit.]; et al. - ISBN
978-0-12-802838-4 - New York, N.Y., Elsevier, 2016, p. 1-13
Multifocal Bone lesions: is it metastatic disease?
F.M. Vanhoenacker
International Skeletal Society 43th Annual Meeting, Paris, Sep 7-9
2016
De volledige en meest recente publicatiegegevens zijn terug te vinden op onze website
www.azsintmaarten.be
onder de rubriek professionals > publicaties
Vragen bij deze nieuwsbrief?
communicatiedienst
Leopoldstraat 2 - 2800 Mechelen
015 40 96 61
[email protected]
Vragen-opmerkingen-suggesties over de
zorgverlening of diensten: mail naar
[email protected]
Vragen over elektronische berichtenstroom:
mail naar [email protected]
AZ Sint-Maarten overkoepelt 3 campussen
Campus Leopoldstraat
Leopoldstraat 2, 2800 Mechelen
Campus Rooienberg
Rooienberg 25, 2570 Duffel
Campus Zwartzustersvest
Zwartzustersvest 47, 2800 Mechelen
Centrale inlichtingen: 015 29 66 66
AZ Sint-Maarten
maakt deel uit
van de vzw Emmaüs.
Deze nieuwsbrief zenden wij u toe op basis van uw
persoonlijke gegevens zoals opgenomen in onze bestanden. Het AZ Sint-Maarten respecteert uw privacy
en we behandelen uw persoonsgegevens dan ook
strikt vertrouwelijk en met de grootste omzichtigheid.
Overeenkomstig de wet van 8 december 1992 betreffende de verwerking van persoonsgegevens kan u uw
gegevens inkijken, verbeteren of verwijderen.
Infoavond oncoreva
Woensdag 9 november 2016
Congrescentrum De Kleiput, Duffel
12
ALG
CMYK
Grijs = 0 - 0 - 0 - 45
Groen = 100 - 0 - 30 - 7












