ARTIKEL Verpleegkundig Vademecum: Gehoorstoornissen dr. H
advertisement

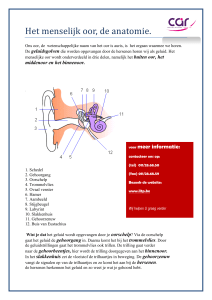
ARTIKEL Verpleegkundig Vademecum: Gehoorstoornissen dr. H. van den Berg, kinderarts mw. C. Schäfer, kno-verpleegkundige met dank aan:M. Cramer, hoofdverpleegkundige kno Verpleegkundig Vademecum aanvulling 20 (2007) Inhoud Ziektedefinitie Oorzaak Verschijnselen Diagnostiek Behandeling Complicaties Verpleegkundige anamnese Verpleegkundige interventies bij opname Verpleegkundige interventies preoperatief Verpleegkundige interventies postoperatief Verpleegkundige interventies bij complicaties Verpleegkundige interventies bij ontslag Medicatietabel Literatuur Websites Adressen Ziektedefinitie Onder gehoorstoornissen (doofheid) worden verstoringen in de ontvangst en de verwerking van geluidsprikkels verstaan. Afwijkingen van de oren, van de gehoorzenuw en van de hersenen kunnen onderliggende oorzaken zijn. Oorzaak Iedereen heeft te maken met vermindering van het gehoor. Voor de meeste mensen is deze vermindering van tijdelijke aard. Verkoudheden, verblijf in de bergen en doofheid in aansluiting op vliegreizen zijn wel de bekendste voorbeelden. Bij volwassenen vormt gehoorverlies een belangrijke belemmering in de communicatie. Bij kinderen kan een verminderd gehoor lijden tot spraak- en taalstoornissen, die ernstige gevolgen kunnen hebben voor het latere functioneren. Doofheid bij pasgeborenen is niet zeldzaam; ongeveer 1 op de 1000 kinderen heeft een verminderd gehoor of is doof. Het oor is opgebouwd uit de schelp en de gehoorgang (uitwendig oor), het midden- en het binnenoor. Het middenoor bestaat uit het trommelvlies en de ruimte aan de binnenzijde van het trommelvlies, met daarin de gehoorbeentjes. Dit middenoor is verbonden met de neuskeelholte door middel van de buis van Eustachius. Deze open verbinding zorgt ervoor dat er geen drukverschillen bestaan aan beide zijden van het trommelvlies. Bij drukverschillen kan het trommelvlies de geluidstrillingen namelijk niet omzetten in trillingen die aan de gehoorbeentjes worden doorgegeven. Het binnenoor (cochlea) bevat het slakkenhuis, waar de trillingen omgezet worden in impulsen die via de gehoorzenuw doorgegeven worden aan de hersenen. Daarnaast omvat het binnenoor ook het evenwichtsorgaan. Het binnenoor is via de gehoorbeentjes verbonden met het trommelvlies (zie afbeelding 1). Afbeelding 1. Dwardoorsnede van het binnenoor. Bij gehoorstoornissen is het belangrijk een verschil te maken tussen geleidingsdoofheid en perceptiedoofheid: Bij geleidingsdoofheid worden geluidstrillingen niet goed overgebracht aan het binnenoor. De oorzaken voor geleidingsdoofheid liggen dan ook in de oorschelp, de gehoorgang, het trommelvlies of de gehoorbeentjes. Bij perceptiedoofheid is het binnenoor niet in staat om de trillingen om te zetten in zenuwimpulsen of worden de zenuwimpulsen niet doorgegeven aan de hersenen. Soms is er sprake van een combinatie van geleidings- en perceptiedoofheid. De meeste oorzaken voor een verminderd gehoor staan in tabel 1. Tabel 1. Belangrijke oorzaken voor gehoorverlies. Geleidingsdoofheid oorschelp/gehoorgang: te kleine of afwezige schelp en/of perceptiedoofheid binnenoor (cochlea): aangeboren doofheid Geleidingsdoofheid gehoorgang ontsteking van gehoorgang trauma tumor botuitsteeksel in de gehoorgang (exostose) psoriasis oorsmeerprop perceptiedoofheid infectie van de foetus voor de geboorte aanlegstoornis ouderdomsdoofheid (presbyacusis) hersenvliesontsteking overmatige werking van de schildklier virale ontsteking medicijnen operatieve ingrepen aan het oor ziekte van Ménière (aanvallen van doofheid en duizeligheid door kortdurend oedeem van het binnenoor) overmatig geluid plotselinge verschillen in luchtdruk (duiken, F16-vliegers) trauma tumoren van gehoorzenuw/hersenvliezen multiple sclerose doorbloedingsstoornissen middenoor: congenitaal afwezigheid of afwijkende vorm van de gehoorbeentjes cholesteatoom (gezwel ontstaan door woekering van epitheel na verwaarloosde chronische ontsteking) onderlinge verbening / verbindweefseling van de gehoorbeentjes (otosclerose) perforatie van het trommelvlies trauma Verschijnselen Bij gehoorstoornissen klagen patiënten vaak als eerste dat ze moeite hebben met het volgen van gesprekken als er veel achtergrondgeluiden zijn. Ook veel mensen met oorsuizen (tinnitus) hebben vaak een verminderd gehoor. In enkele gevallen wijst de omgeving de patiënt erop dat deze minder goed hoort. Kinderen reageren soms niet op geluiden in de omgeving. Vaak echter merkt de omgeving hiervan weinig, omdat de kinderen dan reageren op de visuele gebeurtenissen in de omgeving, zoals een toelachende ouder/verzorger. Het is dan ook belangrijk dat elk kind een gehoortest krijgt, om de gevolgen van een verminderd gehoor te voorkomen of tijdig maatregelen te treffen om de gevolgen te verminderen. Diagnostiek Bij gehoorstoornissen is het goed te beginnen met inspectie van de oorschelp. Daarna wordt de gehoorgang en het trommelvlies bekeken. Bij volwassenen is het voor het onderzoek van het gehoor vaak voldoende om in aansluiting aan een fluisterstemscreening (soms met aanvullend een pneumoscopie), audiogrammen en eventueel impedantie-audiometrie te verrichten. Bij kinderen, vooral bij kleine kinderen, worden, afhankelijk van de leeftijd, ook andere tests verricht. De bekendste zijn gedragsobservatie-, spel- en visuele audiometrie, de hersenstam responstest, de oto-akoestische emissietest en de stapesreflex. Fluisterstemscreeningstest Hierbij gaat de onderzoeker, om liplezen te voorkomen, achter de patiënt staan. Hij sluit met zijn vinger bij gestrekte arm de gehoorgang af. Terwijl de vinger zachtjes een draaiende beweging over de afgesloten gehoorgang maakt, fluistert de onderzoeker een korte reeks letters en cijfers en vraagt de patiënt deze te herhalen. Pneumoscopie Via de otoscoop wordt gekeken naar de bewegelijkheid van het trommelvlies, nadat de druk op het trommelvlies is verhoogd. Die drukverhoging wordt tot stand gebracht door een ballonnetje op te blazen dat via een slangetje aan de otoscoop in de gehoorgang is ingebracht. Stemvorkproeven De bekendste proeven zijn de proeven van Weber en van Rinne (zie tabel 2). Proef van Weber. Bij deze test wordt een trillende stemvork midden op het voorhoofd geplaatst. De patiënt moet daarbij aangeven of hij het geluid aan de ene zijde sterker hoort dan aan de andere. Bij perceptief gehoorverlies is het geluid sterker aan de zijde van het gezonde oor. Bij geleidingsgehoorverlies is het geluid juist sterker aan de zijde van het aangedane oor. Proef van Rinne. Bij deze test wordt de geleiding van het geluid via het trommelvlies vergeleken met de geleiding van het geluid als het bot bij het oor in trilling wordt gebracht. Nadat de patiënt de trillende stemvork niet meer hoort, wordt deze nog trillend achter het oor op het bot (mastoïd) geplaatst. De test is afwijkend (negatief) als de patiënt dan het geluid van de stemvork weer hoort. Een negatieve test duidt op geleidingsdoofheid. Tabel 2. Interpretatie van stemvorkproeven. proef van Weber* proef van Rinne** geleidingsdoofheid goede oor Nee Positief slechte oor Ja Negatief Ja Positief perceptiedoofheid goede oor slechte oor Nee * Aan welke zijde wordt het geluid beter gehoord? Positief ** positief = luchtgeleiding beter dan beengeleiding; negatief = beengeleiding beter dan luchtgeleiding Audiogram Toonaudiogram De patiënt zit tijdens de test in geluiddichte kamer. Er worden tonen met wisselende sterkte en hoogte aan een van de oren aangeboden. Om de luchtgeleiding te testen, worden deze tonen via een koptelefoon aan elk oor apart aangeboden. Men test hiermee vooral de gehoorgang, het trommelvlies en het middenoor. Voor beengeleiding wordt een trillend blokje (oscillator) op het bot achter het oor geplaatst. Hiermee worden trillingen in het gehoorgebied met wisselende sterkte en frequentie toegediend. Door deze trillingen wordt het vocht in het slakkenhuis in trilling gebracht en wordt een toon gehoord. Als bij een bepaalde sterkte de patiënt 50 procent van de geluiden hoort, heeft de patiënt daar zijn gehoordrempel voor de toonhoogte/frequentie. Een verschil in drempel tussen koptelefoon en oscillator is een aanduiding voor geleidingsdoofheid. Spraakaudiogram Een is onderscheid tussen spraakdrempel en woorddiscriminatie. Bij het spraakdrempelonderzoek worden woorden van twee lettergrepen aangeboden in verschillende sterkten. De gehoordrempel is de sterkte waarbij 50 procent van de woorden herkend wordt. De resultaten van de test horen ongeveer gelijk te zijn aan die van het toonaudiogram. Het woorddiscriminatieonderzoek verloopt net als het spraakdrempelonderzoek, alleen worden de woorden luider (40 decibel) aangeboden, waarbij de patiënt de woorden moet herhalen. Een slechte testuitslag duidt op ernstige schade aan de zenuwbanen. Het kan betekenen dat een gehoorapparaat geen voordelen biedt, aangezien dit apparaat wel het geluid versterkt, maar de patiënt nog steeds geen woorden begrijpt. Impedantie audiometrie In principe is deze test gelijk aan de pneumoscopie, maar nu wordt door een apparaat de beweeglijkheid van het trommelvlies bij verschillende luchtdrukken getest (tympanometrie). Vaak wordt hierbij ook een stapesreflextest uitgevoerd. Na het aanbieden van een geluid wordt gekeken of een reflex optreedt van de spier die aanhecht aan de stapes (stijgbeugelmiddenoorbeentje). Brainstem evoked potential – auditory brainstem response (ABR) Hierbij worden geluiden van verschillende sterkte en hoogte aangeboden. Via elektrodes op het hoofd worden de elektrisch impulsen als een soort zeer beperkt elektro-encefalogram (eeg) opgevangen. Deze test is in het bijzonder geschikt voor kinderen jonger dan 30 maanden. In verschillende ziekenhuizen worden verschillende afkortingen voor dit onderzoek gebruikt (naast ABR: BERA, ABER, BAER). Otoakoestisch emissietest (OAE) Sommige haren in het gezonde binnenoor maken door hun bewegingen zeer zachte geluiden. Deze geluiden worden via de gehoorbeentjes doorgegeven als trillingen aan het trommelvlies. Met een microfoontje in de gehoorgang kunnen deze geluiden worden opgevangen. De test kan enkele dagen na de geboorte al worden uitgevoerd. Consultatiebureautests Elk kind ondergaat in de eerste 2 weken na de geboorte op het consultatiebureau een gehoortest. In de negende maand wordt een ewingtest gedaan. Bij de laatste test worden geluiden gemaakt en wordt er gekeken of het kind op deze geluiden reageert. Sommige consultatiebureaus gebruiken geluiden die uit geluidsboxjes komen (test van Capas). In de toekomst zullen de ewingtests en capastests verdwijnen en zal elk kind met de OAE getest worden. Een alternatief voor deze test is de ABR. Aanvullend onderzoek In enkele gevallen is aanvullend bloedonderzoek nodig. Soms zijn CT-scanning en MRI nodig voor het bepalen van de oorzaak en eventuele behandeling van de doofheid. Bij specifieke aandoeningen is genetisch onderzoek noodzakelijk. Behandeling De behandeling is sterk afhankelijk van de oorzaak van de doofheid. Een multidisciplinaire aanpak is daarbij vaak nodig. Bij volwassenen is hierbij meestal de kno-arts betrokken, soms in samenwerking met een audioloog. Bij kinderen met ernstige en/of blijvende gehoorstoornissen is er, gezien de spraak-taalontwikkeling, een team noodzakelijk, bestaande uit een kno-arts, een audioloog, een logopedist, een gespecialiseerde onderwijskundige/onderwijzer, een maatschappelijk werkende en een psycholoog. Vaak is ook de klinisch geneticus, de oogarts en de kinderarts bij de behandeling betrokken. Coördinatie vindt vaak plaats vanuit een centrum dat is gespecialiseerd in kinderen met gehoorproblemen. Chirurgisch ingrijpen is onder andere nodig bij recidiverende infecties van het middenoor, bij een cholesteatoom, bij een trauma, afwezigheid van de gehoorgang indien het binnenoor aanwezig is en soms bij otosclerose. Daarnaast zal in veel gevallen gebruik gemaakt moeten worden van gehoorapparaten. Belangrijk is daarbij dat dit het horen niet volledig herstelt. Bij aangeboren doofheid moet er vroeg worden begonnen met een gehoortoestel. Toepassing daarvan bij baby’s jonger dan 6 maanden heeft al een gunstig effect op de spraak-taalontwikkeling. De keuze van het gehoorapparaat wordt bepaald door onder andere de leeftijd, de mate van gehoorverlies en het soort gehoorverlies. De conventionele gehoorapparaten geven een versterking van het aan het oor aangeboden geluid. De huidige digitale apparaten geven vaak een betere geluidskwaliteit en een betere spraakherkenning. Ze kunnen speciaal voor de patiënt worden geprogrammeerd. Bij sommige patiënten moet gebruik worden gemaakt van gehoorapparaten die geluid in bottrillingen omzetten. Meestal wordt de oscillator op het bot achter het oor geplaatst. Met name bij het afwezig zijn van een gehoorgang of een chronisch loopoor is een dergelijk apparaat geïndiceerd. De huidige gehoortoestellen die in de gehoorgang geplaatst kunnen worden, zijn alleen zinvol bij een gering gehoorverlies (< 60 decibel). Tegenwoordig worden bij kinderen cochlea-implantaten toegepast. Alleen kinderen met ernstige perceptiedoofheid, bij wie er geen verbetering is nadat 6 maanden een gehoortoestel is gebruikt, komen hiervoor in aanmerking. Voorafgaande aan het implanteren moet er door middel van een CT-scan bewezen zijn dat er een binnenoor (cochlea) aanwezig is. Het implantaat zet geluiden om in elektrische signalen die aan het binnenoor worden toegediend. Na de operatie volgt een zeer uitgebreid proces van gehoorrevalidatie waarbij vele disciplines betrokken zijn. Complicaties Gehoorproblemen veroorzaken problemen in de communicatie. Dit kan ernstige gevolgen hebben voor contacten met anderen; zoals op het werk en in de thuissituatie. Bij kinderen is de verstoring van spraak-taalontwikkeling een zeer groot risico. Medische problemen kunnen ontstaan bij chronische ontstekingen en operatieve ingrepen. Infecties en bloedingen kunnen ernstige gevolgen hebben. Bij het doorbreken van een infectie naar de hersenvliezen ontstaat een hersenvliesontsteking. Bij kinderen met een cochlea-implantaat is dit een zeer bekende complicatie. Deze kinderen moeten dan ook volledig gevaccineerd zijn tegen de bekendste verwekkers van hersenvliesontsteking (met name tegen Haemophilus influenzae B en pneumokokken). Verpleegkundige anamnese De volgende vragen, die specifiek zijn voor gehoorstoornissen, kunnen aan de algemene anamnese worden toegevoegd: Heeft de patiënt op dit moment klachten? Zo ja, waardoor worden die veroorzaakt? Kan de patiënt communiceren? Soms is de patiënt slechthorend of doof aan beide oren en is de patiënt aangewezen op ‘liplezen’. Gebruikt de patiënt medicijnen voor de gehoorstoornissen? Zo ja, welke en in welke vorm: druppels of tabletten? Draagt de patiënt aan beide oren een gehoorapparaat? Dan mag hij eventueel een gehoorapparaat inhouden tot aan de inleiding van de operatie. Hoe is het ontlastingpatroon? Na de operatie mag de patiënt niet drukken of persen. Geef zo nodig laxantia om de ontlasting soepel te houden. Verpleegkundige interventies bij opname Controleer temperatuur, bloeddruk en pols. Vertel de patiënt over eventuele aanvullende onderzoeken, zoals een audiogram, eventuele foto’s of scans. Vertel de patiënt dat hij 24 uur bedrust krijgt na de operatie, zodat de prothese kan ‘vastgroeien’. Bij stapedotomie mag tijdens de bedrust alleen gebruik gemaakt worden van toilet en douche. Vertel de patiënt dat hij na de operatie ‘drukverhogende momenten’ moet vermijden: dat betekent dat hij de neus niet mag snuiten en bij niezen de mond open moet houden om druk te verminderen. Ook tillen of bukken is niet toegestaan. Vertel de patiënt dat hij zich na de operatie wat duizelig kan voelen. Dit verdwijnt na verloop van tijd. Laat de patiënt weten dat er kans is op vermindering van het smaakvermogen; ook dit is tijdelijk. Verpleegkundige interventies preoperatief De patiënt krijgt volgens protocol antibiotica en antistolling. De patiënt moet nuchter zijn voor de operatie volgens de richtlijnen van de anesthesioloog. Verpleegkundige interventies postoperatief Observeren op nabloeden, pijn, koorts en extreme duizeligheid. Controleer of de patiënt zich aan de bedrust houdt. Verschoon gaasjes en Bandafix eenmaal per dag en zo nodig vaker. Verpleegkundige interventies bij complicaties Waarschuw bij complicaties de kno-arts. Verpleegkundige interventies bij ontslag Geef de patiënt een recept mee voor gaasjes en Bandafix en controleer of de patiënt een recept nodig heeft voor antibiotica. Vertel de patiënt drukverhoging in het oor (hoesten, niezen, snuiten) te vermijden tot 2 weken na de operatie. Vertel de patiënt dat er tot ongeveer 6 weken na de operatie geen water op het wondgebied mag komen; haren wassen kan met een kopje over het geopereerde oor. De tampon moet 7 tot 10 dagen in het oor blijven zitten; daarna wordt de tampon door de arts verwijderd. Controleer of de patiënt een poliklinische afspraak heeft. Geef uitleg over eventuele pijnstillers thuis. Leg de patiënt uit dat hij bij vragen of problemen de polikliniek kan bellen. Medicatietabel medicijn Werking Bijwerking verpleegkundige aandachtspunten antibiotica (oordruppels) polymyxine B, chlooramfenicol, neomycine bactericide werking overgevoeligheidsreacties (inclusief anafylaxie), misselijkheid, braken, diarree zure oordruppels voorkomt uitgroei van Pseudomonas en Proteus alle oordruppels zijn houdbaar tot t/m een maand na opening. let erop dat de behandeling wordt afgemaakt hydrocortisonoordruppels triamcinolonoordruppels Literatuur 1. Huizing EH, Snow GB, Vries N de, Graamans KG, Heyning P van de. Keel-neus-oorheelkunde en hoofdhalschirurgie. 1e dr. Houten: Bohn Stafleu van Loghum; 2003. 2. Huizing EH, Snow GB, Vries N de, Graamans KG. Leerboek keel-, neus- en oorheelkunde. 3e druk. Houten: Bohn Stafleu van Loghum; 2007. (*) 3. Kalf H, Beer J de. Evidence-based logopedie. 1e druk. Houten: Bohn Stafleu van Loghum; 2004. Websites 1. www.nsdsk.nl 2. www.effathaguyot.nl 3. www.fodok.nl 4. www.nvvs.nl 5. doven.startpagina.nl 6. dovenwereld.boogolinks.nl 7. www.startkabel.nl/k/doof 8. www.oorakel.nl/links Adressen De Nederlandse Stichting voor het Dove en Slechthorende Kind Lutmastraat 167 1073 GX Amsterdam Koninklijke Effatha Guyot Groep Postbus 1329 8001 BH Zwolle Nederlandse Federatie van Ouders van Dove Kinderen (FODOK) Postbus 754 3500 AT Utrecht Nederlandse federatie van ouders van slechthorende kinderen en van kinderen met spraak-taal moeilijkheden (FOSS) Postbus 14 3990 DA Houten © 2007, Bohn Stafleu van Loghum, Houten