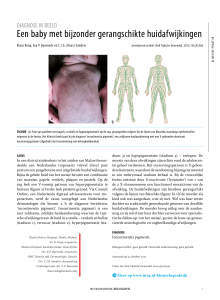
nese voor hernia diaphragmatica of navel- of liesbreuk.
Nieuwe mictie- en/of defecatieproblemen traden weinig
frequent op.
Met betrekking tot het seksueel functioneren zijn de
in de literatuur verkregen resultaten moeilijker samen te
vatten.4 Binnen onze onderzoeksgroep was er een hoog
percentage oudere patiënten bij wie de libido verminderd was, wat samenhing met een gevorderde leeftijd, en
bij wie minder seksuele belangstelling bestond door andere bijkomstige factoren, waardoor voor hen behoud
van de seksuele functie van de vagina minder belangrijk
was. Er zijn aanwijzingen dat seksuele problemen geïnduceerd dan wel verergerd worden door de vaginale
enteroceleplastiek vanwege de achterwandplastiek.9 Echter, de operatieve voorgeschiedenis van de patiënten is
doorgaans al zo complex dat klachten ook daarmee kunnen samenhangen en een abdominale benadering mogelijk geen beter resultaat gegeven zou hebben.
De algehele tevredenheid met de ingreep was bij onze
patiënten groot, wat men vooral ook in het licht moet
zien van een complexe en al vaak geopereerde patiëntengroep. Een opmerkelijk gegeven voor ons bleek dat
de ingreep als (te) pijnlijk werd ervaren door tweederde
van de patiënten. Dit heeft inmiddels geresulteerd in
aanpassing van ons postoperatieve pijnbestrijdingsprotocol.
Onze resultaten tonen aan dat de vaginale enteroceleplastiek een succesvolle operatie is met geringe complicaties.
Haven Hospital, Rotterdam, the Netherlands, 66 patients were
treated because of enterocele by vaginal repair in 1989-1998.
Follow-up results were gathered from medical records, a written questionnaire and recent gynaecological examination.
Results. The questionnaire response was 49/66 (74%); of the
17 non-respondents 6 had died. Of the 29 patients who had
been routinely examined gynaecologically more than one year
before, 25 consented to an additional gynaecological examination. The median follow-up until the questionnaire or the outpatient clinic examination was 3 years and 7 months (range: 1
month to 9 years and 7 months). A recurrent enterocele had
been found in 4 patients; 3 of them underwent a repeat repair.
A serious shortterm complication was one rectovaginal fistula
with a temporary artificial outlet. No clear relation of dysfunction of voiding and defaecation with the operation was found.
However, problems with coitus were new in 19% of the sexually active group.
Conclusion. The vaginal repair of enterocele showed good
results with a low recurrence rate of 6% in a complex group of
patients.
1
2
3
4
5
6
abstract
Few recurrences at follow-up after vaginal repair of enterocele
Objective. Evaluation of short and longterm follow-up after
vaginal repair of enterocele.
Design. Retrospective medical record investigation, questionnaire investigation and outpatient clinic follow-up examination.
Methods. In the Department of Gynaecology, Ikazia and
7
8
9
literatuur
Holley RL. Enterocele: a review. Obstet Gynecol Surv 1994;49:28493.
Ward GG. Technique of repair of enterocele and rectocele. J Am
Med Assoc 1992;79:709.
Waters EG. A diagnostic technique for the detection of enterocele.
Am J Obstet Gynecol 1946;52:810-2.
Symmonds RE, Williams TJ, Lee RA, Webb MJ. Posthysterectomy
enterocele and vaginal vault prolapse. Am J Obstet Gynecol 1981;
140:852-9.
Jenkins 2nd VR. Uterosacral ligament fixation for vaginal vault suspension in uterine and vaginal vault prolapse. Am J Obstet Gynecol
1997;177:1337-44.
Nichols DH, Genadry RR. Pelvic relaxation of the posterior compartment. Curr Opin Obstet Gynecol 1993;5:458-64.
Raz S, Nitti VW, Bregg KJ. Transvaginal repair of enterocele. J Urol
1993;149:724-30.
Phaneuf LE. Posterior vaginal enterocele (hernia of Culdesac of
Douglas). Obstet Gynecol 1953;1:257.
Kahn MA, Stanton SL. Posterior colporrhaphy: its effects on bowel
and sexual function. Br J Obstet Gynecol 1997;104:82-6.
Aanvaard op 23 oktober 2000
Casuïstische mededelingen
Hypercalciëmie door adult T-cellymfoom bij een Surinaamse man
a.c.i.t.l.tan, p.m.w.janssens, j.w.r.meijer en j.j.mol
Hypercalciëmie wordt de laatste jaren vaker dan voorheen gediagnosticeerd. De volgende ziektegeschiedenis
demonstreert een zeldzame oorzaak van hypercalciëmie.
Ziekenhuis Rijnstate, Arnhem.
Afd. Inwendige Geneeskunde: dr.A.C.I.T.L.Tan (thans: Canisius-Wilhelmina Ziekenhuis, afd. Interne Geneeskunde, Postbus 9015, 6500 GS
Nijmegen) en J.J.Mol, internisten.
Afd. Klinische Chemie: dr.P.M.W.Janssens, klinisch chemicus.
Afd. Pathologie: J.W.R.Meijer, patholoog.
Correspondentieadres: dr.A.C.I.T.L.Tan ([email protected]).
370
Ned Tijdschr Geneeskd 2001 24 februari;145(8)
Samenvatting: zie volgende bladzijde.
ziektegeschiedenis
Patiënt A, een man van 48 jaar oud, afkomstig uit Suriname,
presenteerde zich op de polikliniek met klachten van algemene malaise, misselijkheid en gewichtsverlies. Hij klaagde niet
over polydipsie, pollakisurie, jeuk of nachtzweten. Bij lichamelijk onderzoek werd een magere, vermoeid ogende man gezien, met een verminderde huidturgor. Zijn gewicht bedroeg 39
kg bij een lengte van 1,69 m. Rechts in de hals en in beide lie-
samenvatting
Bij een 48-jarige man afkomstig uit Suriname die zich presenteerde met algemene malaise, misselijkheid en gewichtsverlies,
werd een extreme hypercalciëmie van 5,08 mmol/l gevonden.
Nader onderzoek leerde dat hij leed aan adulte T-celleukemie/lymfoom (ATL/L) positief voor humaan T-cellymfotroop virus
(HTLV) type 1. Bij dit ziektebeeld worden vaak multilobulairkernige lymfocyten, botafwijkingen en hypercalciëmie gezien.
Huidlokalisaties zijn vaak aanwezig. De combinatie van cytomorfologie, immunofenotypering en HTLV-1-seropositiviteit
samen met het klinisch beeld zijn bewijzend voor de diagnose.
Patiënt werd behandeld met 6 cycli chemotherapie, bestaande
uit cyclofosfamide, doxorubicine, teniposide, prednison, vincristine en bleomycine. Bij navraag bleek dat patiënt later elders was overleden. Chemotherapie geeft bij patiënten met
ATL/L slechts in een percentueel gering aantal gevallen (kortdurende) remissie. Wellicht dat antivirale therapie (interferon
alfa, zidovudine) nieuwe mogelijkheden biedt.
zen werden kleine vast-elastische lymfkliertjes gevoeld, met
een diameter van ongeveer 0,5 tot 1 cm. Lever en milt waren
niet vergroot. Bij laboratoriumonderzoek viel op een leukocytengetal van 19,8 × 109/l. De differentiatie liet 59% segmentkernigen, 31% lymfocyten met enkele atypische vormen en
10% monocyten zien. Een paar dagen later was het percentage afwijkende lymfocyten toegenomen, waarbij nu duidelijke
pathologische lymfocyten werden gezien (figuur 1). De creatinineconcentratie bedroeg 338 mmol/l. De calciumconcentratie
in het bloed was extreem hoog: de totale serumcalciumwaarde
bedroeg 5,08 mmol/l (referentiewaarde: 2,10-2,55); de hoeveelheid geïoniseerd calcium bedroeg 2,17 mmol/l (1,10-1,30) bij
een fosfaatniveau van 1,6 mmol/l. De activiteit van lactaatdehydrogenase (LDH) was 554 U/l (140-290). Patiënt werd opgenomen en behandeld met een ruim infuus, en met prednison
en calcitonine intraveneus, waarop de totale serumcalciumspiegel daalde tot 2,0 mmol/l. De serumcreatininewaarde daalde tot 92 mmol/l.
Aanvullend laboratoriumonderzoek liet een albumineconcentratie van 43,6 g/l bij een totale eiwitspiegel van 82,1 g/l zien.
Het eiwitspectrum toonde geen aanwijzingen voor een paraproteïne. Er waren geen afwijkende schildklier- en bijschildklierfunctiewaarden; de hoeveelheid parathormoon (PTH) was
< 2 pmol/l (1-6,5). De 25(OH)-vitamine-D-waarde was 12 nmol/l
(19-126) en die van 1,25(OH)2-vitamine D 73 pmol/l (40-140).
Botscintigrafie toonde een diffuus verhoogde osteoblastenactiviteit in schedel en perifeer skelet, passend bij een metabole botziekte. Röntgenfoto’s van schedel, bekken en onderste
extremiteiten toonden op diverse plaatsen subtiele osteolytische veranderingen, met name subperiostaal en corticaal. Op
de gemaakte thoraxfoto werd geen verbreed mediastinum gezien. Echografie en CT lieten geen vergrote abdominaal gelegen lymfomen of een lever- of miltvergroting zien. Omdat een
lymfoom werd vermoed, werd een lymfklierextirpatie verricht
(in de linker lies). Bij histopathologisch onderzoek werd hierin een mengeling gezien van kleine en grote lymfoïde cellen.
De meerderheid hiervan was CD3+. De kleine cellen waren positief voor CD30, CD4 en CD25. De morfologie paste bij een
pleiomorf middelgroot- en grootcellig T-cellymfoom (figuur 2).
De beenmerguitstrijk liet celrijk beenmerg zien met een normaal aantal lymfocyten. Enkele lymfocyten echter vertoonden
inkepingen van de kern. Mede gezien het klinisch beeld kon dit
passen bij een leukemische fase van een T-cel-non-Hodgkinlymfoom. Aangezien dit samen kan gaan met bepaalde virale
infecties, werd hiernaar diagnostiek ingezet: patiënt bleek toen
antistoffen tegen humaan T-cellymfotroop virus (HTLV) type
1 te hebben. Er waren geen antistoffen tegen het nucleair
Epstein-Barr-antigeen of tegen HIV aantoonbaar.
Gezien deze bevindingen van cytomorfologie, immunofenotypering, HTLV-1-seropositiviteit en het klinisch beeld werd
de diagnose ‘adulte T-celleukemie/-lymfoom’ (ATL/L) gesteld. Patiënt werd behandeld met 6 cycli chemotherapie bestaande uit cyclofosfamide, doxorubicine, teniposide, prednison, vincristine en bleomycine. Na 3 cycli waren geen lymfomen meer palpabel.
Opvallend was dat de huid, die bij eerder onderzoek ruw
aanvoelde, na de chemotherapie duidelijk gladder werd. Een
maand na de laatste cyclus kreeg patiënt in toenemende mate
last van huidafwijkingen aan de linker arm en de romp, overigens zonder andere klachten. Een huidbiopt toonde lokalisaties van het non-Hodgkin-lymfoom; hier met overwegend
kleincellige lymfocyten (figuur 3). Beperkte stagering door
middel van CT van het abdomen en een nieuwe botboring leverde geen nieuwe bevindingen op, noch morfologische, noch
immunologische. Overwogen werd om patiënt te behandelen
met een nieuwe chemokuur bestaande uit cyclofosfamide, vincristine en prednison dan wel te kiezen voor immunomodula-
figuur 1. Uitstrijk van het perifere bloed van patiënt A: het
cytoplasma van de pathologische lymfocyt in het midden is
wisselend ruim en licht tot matig basofiel. Opvallend is de in
elkaar gevouwen kern die soms een cerebriform aspect krijgt,
of dat van een bloemkool of een klaverblad. Onderaan ligt
een segmentkernige neutrofiele granulocyt (May-GrünwaldGiemsa-kleuring; 800 maal vergroot).
Ned Tijdschr Geneeskd 2001 24 februari;145(8)
371
eosinofiele granulocyten
figuur 2. Sterke vergroting van een coupe door een lieslymfklier van patiënt A: mengbeeld van kleine en grote lymfoïde cellen
met enkele eosinofiele granulocyten (HE-kleuring; 325 maal vergroot).
toire therapie bestaande uit interferoninjecties. Aangezien de
huidafwijkingen niet snel progressief waren en patiënt zich subjectief goed voelde, besloot hij voor enige maanden naar
Suriname terug te keren. Hij kwam hierna niet meer terug op
de polikliniek; navraag leerde dat hij in Suriname was overleden.
beschouwing
Hypercalciëmie. De frequentste oorzaken van hypercalciëmie zijn hyperparathyreoïdie of een onderliggende
maligne tumor. Verder dient men te denken aan vitamine-D-intoxicatie, granulomateuze ziekten, hyperthyreoïdie, immobilisatie, het melk-alkalisyndroom, hypocalciurische hypercalciëmie en aan hematologische maligniteiten, zoals multipel myeloom, leukemie of lymfoom.
Deze ziektebeelden veroorzaken vaak een lichte tot matige stijging van de calciumspiegel. Een extreme hypercalciëmie, zoals in onderhavige casus, is echter zeldzaam. Door de combinatie van het verhoogde calciumniveau in het serum en de duidelijk palpabele lymfklier
in de linker lies ontstond het vermoeden van een lymfoom. Dit werd bevestigd door histopathologische bevindingen in de uit de lies verwijderde lymfklier, waar372
Ned Tijdschr Geneeskd 2001 24 februari;145(8)
bij een middelgroot- en grootcellig non-Hodgkin-lymfoom (perifeer T-cellymfoom) werd gediagnosticeerd.
HTLV-1-virus. Aangezien een dergelijk lymfoom met
hypercalciëmie vaak samengaat met het HTLV-1-virus,1 2
werd serologisch onderzoek in die richting ingezet; hierbij bleek patiënt inderdaad positief voor het HTLV-1virus te zijn. Samen met de cytomorfologie, de immunofenotypering en het klinisch beeld kon vervolgens de
diagnose ‘ATL/L’ worden gesteld.
Het HTLV-1 is een RNA-bevattend retrovirus dat
volwassen T-cellen infecteert. Het komt wereldwijd
voor, maar vooral in Zuid-Japan, het Caraïbisch gebied,
Centraal- en West-Afrika, Nieuw-Guinea en delen van
Zuid-Amerika.3 In Nederland is HTLV-1-infectie bij
gezonde bloeddonoren laag: 3-15 personen worden per
jaar gevonden.4 Infectie met het HTLV-1-virus ontstaat
door verticale transmissie van moeder op kind, door seksuele contacten, bloedtransfusies of intraveneus drugsgebruik.5 Er bestaat een lang tijdsinterval tussen infectie
en ontwikkeling van de ziekte; soms kan dit oplopen tot
30 tot 50 jaar.5
Het HTLV-1-virus kan verschillende ziektebeelden
veroorzaken, waaronder ATL/L. Bij dit ziektebeeld
bestaat er een verband met de aanwezigheid van lymfocyten met multilobulaire kernen, botafwijkingen en hypercalciëmie. Het risico voor HTLV-1-dragers voor de
ontwikkeling van ATL/L gedurende hun leven bedraagt
1-4%.6 Dit suggereert de noodzakelijke aanwezigheid
van additionele omgevingsfactoren voor het ontstaan
van ATL/L.
Klinische vormen van ATL/L. Klinisch kunnen verschillende ziektebeelden van ATL/L worden onderscheiden: de acute vorm, de lymfomateuze vorm, de chronische vorm en de smeulende vorm.7
De acute vorm komt bij 50-65% van de patiënten voor
en wordt gekarakteriseerd door lymfadenopathie, organomegalie, huidafwijkingen, een verhoogd leukocytenaantal met multilobulairkernige lymfocyten, hypercalciëmie, een verhoogde LDH-activiteit en een snel
progressief beloop. De mediane overlevingsduur is ongeveer 6 maanden.
De lymfomateuze vorm komt bij 20-25% van de patiënten voor en wordt gekenmerkt door lymfadenopathie zonder afwijkingen in het perifere bloedbeeld.
Bij de chronische vorm wordt een verhoogd aantal
circulerende leukemische cellen gevonden en infiltratie
hiervan in huid, lever, milt en long. De mediane overlevingsduur bedraagt ongeveer 24 maanden.
De smeulende vorm wordt gekenmerkt door een relatief laag aantal circulerende leukemische cellen, de
aanwezigheid van huidafwijkingen en soms ook longafwijkingen. Gedurende het ziektebeloop is een overgang
mogelijk tussen de chronische en smeulende vorm naar
de acute vorm.7
Histopathologisch wordt bij ATL/L vaak het beeld
gezien van een pleiomorf kleincellig of pleiomorf middelgroot- en grootcellig diffuus lymfoom, waarbij ook
vaak huidlokalisaties worden gezien.8 De diagnose wordt
gesteld op basis van het klinisch beeld, gecombineerd
met seropositiviteit voor HTLV-1 en een bijpassend histopathologisch substraat. Vaak vertonen de lymfocyten
in het perifere bloedbeeld specifieke bloemvormige
kernen (zie figuur 1). Het ATL/L is een aparte entiteit
binnen de T-cellymfomen in de ‘Revised EuropeanAmerican lymphoma’(REAL)-classificatie.9 10 De oorzaak van de hypercalciëmie bij het ATL/L is niet geheel
duidelijk. Mogelijk dat een verhoogde 1,25(OH)2-vitamine-D-spiegel, een abnormaal vitamine-D-metabolisme of een PTH-achtige stof een rol spelen.11-13
epidermis
proliferatie van
lymfoïde cellen
epidermis
perivasculaire proliferatie van
lymfoïde cellen
figuur 3. Huidbiopt met vlekkige, deels perivasculaire proliferatie van overwegend kleine lymfoïde cellen. Er is geringe invasie
door de basale laag in de epidermis (HE-kleuring; 80 maal vergroot).
Ned Tijdschr Geneeskd 2001 24 februari;145(8)
373
Behandeling en prognose. Behandeling met chemotherapie bij het ATL/L geeft in het algemeen teleurstellende resultaten. In het verleden zijn verscheidene combinatiekuren uitgeprobeerd met onder meer vincristine,
doxorubicine, cyclofosfamide, prednison, etoposide, vindesine, ranimustine en mitoxantron, samen met granulocytkoloniestimulerende factor (G-CSF); het percentage complete remissie bedraagt met deze intensieve chemokuren slechts 35, met een mediane overleving van 8
maanden.14 15 In het algemeen treedt na een complete remissie snel een recidief op. Onlangs is ook een andere
combinatie beschreven: interferon alfa met zidovudine.
Ook hiermee wordt een complete remissie bereikt, maar
slechts bij 26% van de patiënten, met een mediane overlevingsduur van 5 maanden.16
6
7
8
9
10
11
12
conclusie
Licht tot matig verhoogde serumcalciumwaarden worden vaak gezien in de kliniek. In combinatie met lymfomen bij een patiënt afkomstig uit Suriname dient in de
eerste plaats gedacht te worden aan hypercalciëmie door
een met HTLV-1 samenhangende adulte T-celleukemie/lymfoom. Hoewel het mogelijk is om (complete) remissie te bewerkstelligen door combinatiechemotherapie,
heeft dit ziektebeeld een slechte prognose.
abstract
Hypercalcaemia due to adult T-cell lymphoma in a Surinamese
male. – A 48-year-old male patient from Surinam presented
with anorexia, nausea and weight loss. An extreme hypercalcaemia of 5.08 mmol/l was found. Further diagnostic investigations showed that this patient had a HTLV-1 positive adult
T-cell leukaemia/lymphoma (ATL/L). This is often associated
with multilobularly nucleated lymphocytes, bone destruction
and hypercalcaemia. Skin localisations are frequently observed.
The combination of cytomorphology, immunophenotyping,
HTLV-1 seropositivity and clinical findings points to the diagnosis. The patient was treated with 6 courses of chemotherapy
consisting of cyclophosphamide, doxorubicin, teniposide, prednisone, vincristine and bleomycin. Upon inquiry it appeared
that he had died elsewhere. Chemotherapy induces a shortlived remission in a minority of ATL/L patients. Antiviral
therapy (alpha interferon, zidovudine) might offer new possibilities.
1
2
3
4
5
literatuur
Tannir N, Riggs S, Velasquez W, Samaan N, Manning J. Hypercalcemia, unusual bone lesions, and human T-cell leukemia-lymphoma virus in adult T-cell lymphoma. Cancer 1985;55:615-9.
Feenstra H, Miedema F, Gerrits WBJ, Veer MB van ’t, Melief CJM.
Adult T-cell leukaemia lymphoma (ATLL) associated with human
T-cell leukaemia virus (HTLV). Case report and immunological
studies with the neoplastic T-cells of a Caribbean patient. Neth J
Med 1985;28:285-90.
Blattner WA, Kalyanaraman VS, Robert-Guroff M, Lister TA,
Galton DA, Sarin PS, et al. The human type-C retrovirus, HTLV, in
Blacks from the Caribbean region, and relationship to adult T-cell
leukemia/lymphoma. Int J Cancer 1982;30:257-64.
Zaaijer HL, Lelie PN, Poel CL van der. Infectie met humaan T-lymfotroop virus bij Nederlandse bloeddonoren, 1993-1996. Ned Tijdschr Geneeskd 1997;141:1571-2.
Ferreira jr OC, Planelles V, Rosenblatt JD. Human T-cell leukemia
viruses: epidemiology, biology, and pathogenesis. Blood Rev 1997;
11:91-104.
374
Ned Tijdschr Geneeskd 2001 24 februari;145(8)
13
14
15
16
Murphy EL, Hanchard B, Figueroa JP, Gibbs WN, Lofters WS,
Campbell M, et al. Modelling the risk of adult T-cell leukemia/lymphoma in persons infected with human T-lymphotropic virus type I.
Int J Cancer 1989;43:250-3.
Shimoyama M. Diagnostic criteria and classification of clinical subtypes of adult T-cell leukaemia-lymphoma. A report from the
Lymphoma Study Group (1984-87). Br J Haematol 1991;79:428-37.
Heerde P van, Meijer CJLM, Noorduyn LA, Valk P van der. Malignant lymphomas. Cytology, histopathology and immunochemistry. Londen: Manson; 1996. p. 91-4.
Harris NL, Jaffe ES, Stein H, Banks PM, Chan JK, Cleary ML, et al.
A revised European-American classification of lymphoid neoplasms: a proposal from the International Lymphoma Study Group.
Blood 1994;84:1361-92.
Jong D de, Kluin PhM. Nieuwe lymfoomclassificatie: een stap vooruit voor pathologen en clinici. Ned Tijdschr Geneeskd 1997;141:
1601-13.
Craanen ME, Beugen L van, Blok P. Non-Hodgkin’s lymphoma and
1,25(OH)2D-related hypercalcaemia. Neth J Med 1990;37:129-31.
Davies M, Hayes ME, Yin JA, Berry JL, Mawer EB. Abnormal synthesis of 1,25-dihydroxyvitamin D in patients with malignant lymphoma. J Clin Endocrinol Metab 1994;78:1202-7.
Motokura T, Fukumoto S, Matsumoto T, Takahashi S, Fujita A,
Yamashita T, et al. Parathyroid hormone-related protein in adult Tcell leukemia-lymphoma. Ann Intern Med 1989;111:484-8.
Taguchi H, Kinoshita KI, Takatsuki K, Tomonaga M, Araki K,
Arima N, et al. An intensive chemotherapy of adult T-cell leukemia/lymphoma: CHOP followed by etoposide, vindesine, ranimustine, and mitoxantrone with granulocyte colony-stimulating factor
support. J Acquir Immune Defic Syndr Hum Retrovirol 1996;12:
182-6.
Pawson R, Mufti GJ, Pagliuca A. Management of adult T-cell leukaemia/lymphoma. Br J Haematol 1998;100:453-8.
Gill PS, Harrington jr W, Kaplan MH, Ribeiro RC, Bennett JM,
Liebman HA, et al. Treatment of adult T-cell leukemia-lymphoma
with a combination of interferon alfa and zidovudine. N Engl J Med
1995;332:1744-8.
Aanvaard op 31 juli 2000
Bladvulling
De Parijsche veehouders en de tuberculose
Parijs. – Nocard heeft bij den gezondheidsraad van de Seine
een verslag uitgebracht waaruit blijkt, dat de koeien te Parijs
en zijn omgeving blijkens de autopsiën in het abattoir veel minder aan tuberculose lijden dan in de Provincie. Aan dezen vooruitgang heeft de hygiëne haar aandeel, doch volgens nocard
is de hoofdoorzaak daarin gelegen, dat de veehouders vroeger
de melkkoeien op stal hielden, zoolang zij opnieuw drachtig
werden en melk gaven, vijf en meer jaren achtereen. Zoodoende hadden tuberculeuse koeien tijd genoeg om phtisis te
krijgen en andere dieren te besmetten. Nu wordt een koe terstond na het kalven gekocht, en is dan in geen geval belangrijk
ziek, anders zou de veehouder er zijn goede geld niet voor geven. En hij houdt ze slechts zoolang als haar melkproductie de
kosten van onderhoud vergoedt, dan gaan zij naar den slager.
In de provincie daarentegen heerschen nog de oude gewoonten.
Van de melk, te Parijs gebruikt, 6500 H.L. per dag, levert het
departement der Seine slechts 2000 H.L., zoodat de Parijzenaar
nog steeds aan het drinken van tuberculeuse melk is blootgesteld. Nocard dringt daarom nogmaals op het koken van de
melk aan.
(Berichten Buitenland. Ned Tijdschr Geneeskd 1901;45II:601.)