De gevolgen van etnische en culturele diversiteit voor de
gezondheidszorg, in het bijzonder het medisch onderwijs
Geschreven als doctoraalscriptie in het kader van de studie Interculturele Psychologie
aan de Universiteit Utrecht.
Auteur: Katja Natasja Lanting
Begeleider: Professor J.D. Ingleby
Augustus 2008
§
1
INLEIDING
Aanleiding
Een patiënte komt binnen met haar zoon van 14 jaar, die voor haar moet vertalen tijdens het
consult, omdat de arts zich niet realiseert hoe belangrijk een tolk is.
Een huisarts in Amsterdam-West ziet de sikkelcelanemie van een Surinaamse patiënt over het
hoofd, omdat deze aandoening onder autochtone Nederlanders nauwelijks voorkomt.
Een huisarts in Spangen vermoedt mishandeling, maar krijgt zijn patiënt niet te zien zonder
haar man.
Dit zijn situaties uit de praktijk van verschillende medisch professionals. Nu 19% van alle
Nederlanders allochtoon is (CBS, 2008), wordt de gezondheidszorg zeker in de grote steden dagelijks
geconfronteerd met de etnische en culturele diversiteit van de samenleving.
Deze diversiteit is de laatste vijftig jaren zowel in Nederland als in de meeste andere Noord-West
Europese landen sterk toegenomen, als gevolg van globalisering, dekolonisatie en andere vormen
van migratie.
De Landelijke Huisartsen Vereniging stelt dat vrijwel iedere huisarts met diversiteit te maken krijgt
(Langeveld, 2007). Deze diversiteit brengt geregeld een andersoortige problematiek met zich mee. Er
zijn niet alleen taal- en cultuurverschillen, maar ook verschillen in de prevalentie en de
verschijningsvorm van ziektes.
De bestaande gezondheidszorg is ontwikkeld voor de meerderheidsgroep en slaagt er vaak niet in om
in de behoeften van andere groepen te voorzien (Watters, 2002). Indien wij gelijkwaardige zorg aan
alle mensen in Nederland willen bieden, betekent dit dat de gezondheidszorg voor een uitdaging staat.
Niet alleen de medische professionals, maar ook de organisatiestructuur en de verschillende
zorgproducten moeten worden afgestemd op de eisen en behoeften van een etnisch en cultureel
diverse samenleving (Messing, 2003).
Om tot aanpassing van de zorg aan nieuwe doelgroepen te komen is interculturalisatie, het proces
van sociaal-culturele aanpassingen aan de veranderende samenstelling van de bevolking (van
Osenbruggen e.a., 2006), nodig. De Raad voor de Volksgezondheid en Zorg (2000) hechtte groot
2
belang aan een beleid “gericht op het cultuurgevoeliger maken van voorzieningen in de
gezondheidszorg met het doel allochtone en autochtone (potentiële) zorgvragers gelijkwaardige
kwaliteit van en gelijke toegang tot de zorg te verschaffen”.
De vormgeving van interculturalisatie binnen de zorg is niet alleen een interne zaak van de zorgsector,
maar ook andere instanties hebben er een aandeel in. De Europese Unie (EU) en de Nederlandse
overheid houden zich hier in meerdere of mindere mate mee bezig. Zowel politieke processen als
zorginhoudelijke ontwikkelingen spelen dan ook een rol in de vormgeving van de interculturalisatie in
Nederland.
Terugkijkend op de voorbeelden uit de inleiding, is te zien dat de diversiteit van de huidige
samenleving de spreekkamer van de medisch professional1 inloopt. Deze diversiteit doet een beroep
op andere kennis, vaardigheden en houding van deze beroepsbeoefenaars. Naast alle andere
instanties die zich hiermee bezig houden vervullen de opleiders van de medisch professional in de
toekomst hier een belangrijke rol in.
Immers, elk jaar gaat een nieuw cohort van vers opgeleide medici de kliniek in.
Wat de gevolgen zijn van toenemende etnische en culturele diversiteit voor de gezondheidszorg, in
het bijzonder het medisch onderwijs, is de centrale vraag van deze scriptie. Om deze vraag goed te
beantwoorden, worden de uitdagingen waar de gezondheidszorg en daarmee de medisch
professional te maken krijgt verder uiteengezet.
In dit eerste deel wordt beschreven hoe de samenleving is veranderd en wat de gevolgen hiervan voor
de zorg zijn. Het tweede deel wil een context geven aan deze verandering. Zoals gezegd is de
gezondheidszorg niet de enige speler in het veld: de Nederlandse overheid, de Europese Unie en
andere belanghebbenden hebben een belangrijke positie in deze ontwikkeling. Ook binnen de
gezondheidszorg zijn er veel verschillende instellingen, beroepsgroepen en belangen. De vormgeving
van het medisch onderwijs heeft uiteraard te maken met het beleid van de bovenstaande partijen. In
1
Met medisch professional wordt hier iedere zorgverlener in de medische beroepspraktijk bedoeld. Iedere
zorgverlener krijgt immers te maken met culturele en etnische diversiteit in patiënten. Algemeen wordt met de term 'medisch
onderwijs' gedoeld op de opleidingen geneeskunde, tandheelkunde en diergeneeskunde Echter in deze scriptie wordt met
de medische opleiding de basisopleiding tot arts bedoeld die wordt aangeboden bij acht faculteiten in Nederland, te weten:
Amsterdam Medisch Centrum van de Universiteit van Amsterdam; Erasmus Medisch Centrum Rotterdam; Vrije Universiteit
Medisch Centrum Amsterdam; Universitair Medisch Centrum Groningen; Leids Universitair Medisch Centrum; Universiteit
Maastricht; Radboud Medisch Centrum Nijmegen; Universitair Medisch Centrum Utrecht.
3
het derde deel kijken we wat de gevolgen zijn van toenemende etnische en culturele diversiteit voor
de gezondheidszorg, in het bijzonder het medisch onderwijs.
Begrippen worden in de bijlage toegelicht.
Memorandum
In een literatuuronderzoek naar de gezondheidszorg voor migranten is niet of nauwelijks te ontkomen
aan generalisaties en stereotypering. Om inzicht te krijgen en verbanden te zien is generaliseren
noodzakelijk. Verklaringen en discussiepunten moeten daarom ook niet als absoluut opgevat worden.
Binnen culturele en etnische groepen zitten vaak grotere verschillen dan tussen groepen. Bij de
beschouwing van (de impact van) cultuur is het belangrijk te onthouden dat cultuur een dynamisch
begrip is en dat iedereen een cultuur heeft.
4
Hoofdstuk 1
DE VERANDERENDE NEDERLANDSE SAMENLEVING
IN EEN GLOBAAL PERSPECTIEF
Inleiding
De benodigde veranderingen (interculturalisatie) in de gezondheidszorg zijn een gevolg van de
veranderingen die in de Nederlandse samenleving hebben plaatsgevonden. In dit hoofdstuk wordt dan
ook besproken hoe Nederland een meer heterogene samenleving is geworden. Vervolgens wordt
bekeken wat het betekent dat er mensen uit andere landen in Nederland zijn komen wonen. Hoe de
gezondheidszorg inspeelt op maatschappelijke diversiteit heeft ook te maken met het politieke klimaat
ten opzichte van ‘allochtonen’. Tot slot wordt dit dan ook in dit hoofdstuk uiteen gezet.
Onderstaande figuur 1 van het IOM laat zien dat wereldwijd het aantal migranten de laatste veertig
jaar bijna is verdrievoudigd.
Figuur 1:
Migratie wereldwijd 1965-2000 (Bron: IOM)
Migratie in Europa
De ontwikkeling in de Nederlandse bevolking is vergelijkbaar met de ontwikkeling in andere NoordEuropese landen. Figuur 2 laat zien dat in de meeste Noord-West-Europese landen 10 tot 15 % van
de totale bevolking in het buitenland is geboren. Nederland is hierop geen uitzondering.
Het verschil in de percentages tussen Nederland en de rest van Noord-Europa heeft onder andere te
maken met de manier waarop allochtonen worden gedefinieerd en gemeten. Daarmee is diversiteit
van culturele achtergrond dus niet een exclusief Nederlands verschijnsel, maar één die breder speelt
op Europees niveau.
5
.
Figuur 2:
Percentages van totale bevolking dat in het buitenland geboren is in Europese landen (en Zwitserland).
(Bron: Muenz, 2006, Migration Policy Institute)
6
Migranten in Nederland
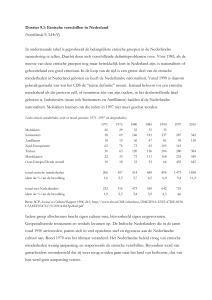
Tussen 1820 en 1960 was de immigratie in Nederland zeer beperkt (zie figuur 3); Nederland was
vooral een emigratieland. In figuur 1 was al te zien dat sinds de jaren zestig is het aantal migranten
wereldwijd is gestegen. Dat geldt ook voor Nederland (zie figuur 3) De bevolking van Nederland
groeit vanwege immigratie. De autochtone bevolking vergrijst en het geboortecijfer is niet hoog.
Volgens het Centraal Bureau voor de Statistiek (2008) wonen er 3.2 miljoen allochtonen in Nederland,
19% van de totale bevolking. Een grote stad in Nederland kan wel 150 nationaliteiten herbergen.
Onder de allochtonen zijn veel verschillende groepen te onderscheiden. Het CBS maakt onderscheid
tussen westerse en niet westerse allochtonen. Het gaat hierbij respectievelijk om 1,4 miljoen mensen,
bijna 9 % van de Nederlandse bevolking (westerse allochtonen) en 1,7 miljoen mensen, 10,6% (nietwesterse allochtonen). Deze indeling is tamelijk willekeurig, maar grofweg hebben ‘niet westerse’
allochtonen een lagere sociaal-economische status dan ‘westerse’. Bij de eerste groep zijn er dan ook
meer problemen. Hoewel de interne diversiteit groot is, onderscheidt het CBS vier grote groepen nietwesterse allochtonen in Nederland: Turken (373 duizend), Marokkanen (335 duizend), Surinamers
(336 duizend) en Antillianen (inclusief Arubanen) (131 duizend).
Figuur 3:
Nieuwkomers als percentage van de Nederlandse bevolking.
(Bron: Lucassen en Penninx, 1994)
7
Migratie tendensen in Nederland in de afgelopen 50 jaar
Gedurende de afgelopen vijftig jaar zijn er verschillende groepen migranten naar Nederland gekomen.
Penninx (1996) geeft een overzicht van de migranten die zich na de Tweede Wereldoorlog in
Nederland hebben gevestigd. Migranten uit de voormalige koloniën kwamen vanaf de jaren vijftig:
gerepatrieerde soldaten uit Nederlands-Indië. Vanaf de jaren zestig werden zogenoemde
'gastarbeiders' door de regering uitgenodigd om vooral fysiek zwaar ongeschoold werk te doen. Zij
kwamen voornamelijk uit Zuid-Europa en Noord-Afrika. Bij Turken en Noord-Afrikanen is er sprake
van veel minder retourmigratie dan bij de gastarbeiders uit andere landen. In plaats van terug te keren
naar hun land van herkomst, lieten zij na verloop van tijd vaak hun partner en familie overkomen naar
Nederland. Deze groep (voormalige) gastarbeiders en hun volgmigranten maken verreweg het
grootste deel uit van alle immigranten uit de voormalige wervingslanden. Vroegere 'gastarbeiders'
hebben meer problemen met integratie dan migranten uit de voormalige koloniën, die vaak al bekend
waren met de taal en cultuur van de Nederlanders.
In de jaren zeventig zijn veel Surinamers naar Nederland gekomen. Surinamers vormen op dit
moment de één na grootste allochtone groep in Nederland.
In de negentiger jaren groeide het aantal landen van herkomst van immigranten, vooral omdat er
vanaf midden jaren '90 veel vluchtelingen naar Nederland zijn gekomen. Van 1997 tot 2001 was het
aantal asielaanvragen het grootst (Centrale Opvang Asielzoekers, COA). Deze asielzoekers zijn
veelal gevlucht als gevolg van een humanitaire crisis in het land van herkomst (Boomstra en
Hoogsteder, 2003). Echter, in 2002 daalde het aantal asielaanvragen drastisch (COA) als gevolg van
politieke maatregelen en mondiale ontwikkelingen (zie ook de paragraaf 'Politieke verschuivingen').
Politiek in Nederland ten opzichte van immigranten na 1950
Uit het bovenstaande kunnen we concluderen dat Nederland een etnisch-cultureel diverse
samenleving is geworden. Maar multiculturaliteit is niet hetzelfde als ‘multiculturalisme’, dat wil zeggen
een positief beleid ten opzichte van diversiteit. De aan- en afwezigheid van dit beleid is terug te zien in
de politiek ten opzichte van immigranten.
De gruwelijke gevolgen van de rassenleer van de Nazi's plaatsten alle ideeën over de superioriteit van
bepaalde bevolkingsgroepen (de 'witte' overheersing, nog uit het koloniale tijdperk van de eeuwen
daarvoor) in een kwaad daglicht. “Met de oprichting van de Verenigde Naties in 1945 en de Universele
Verklaring van de Rechten van de Mens in 1948 stond de notie van gelijke rechten voor het eerst op
de internationale agenda” (Ingleby, 2000).
Hoewel het racisme uit de gratie was, was de overheersende politieke visie in de vijftiger en zestiger
8
jaren het monoculturalisme. Er werd geen aandacht besteed aan de integratie van migranten in de
Nederlandse maatschappij. Het beleid dat in deze decennia werd gevoerd, wordt door Penninx (1996)
gekarakteriseerd als 'de illusie van tijdelijkheid'; de verwachting was dat veel 'gastarbeiders' terug
zouden keren naar het land van herkomst, maar veel van hen bleven in Nederland.
Sinds de jaren '70 is het Nederlandse beleid om Niet-Westerse arbeidsmigranten toe te laten
restrictief, terwijl secundaire migratie (gezinshereniging) werd toegestaan. In deze periode werd in
Nederland vanwege dit groeiend aantal 'allochtonen' en hun sociale achterstandspositie een beleid
ten aanzien van diversiteit ontwikkeld. Er waren specifieke zorgen om de marginalisatie van Turkse en
Marokkaanse arbeidsmigranten en hun families en om migranten uit Suriname en de Antillen. Deze
groepen 'etnische minderheden' hadden recht op extra middelen om opleiding en huisvesting te
verbeteren. Ook werden maatregelen genomen om discriminatie te bestrijden.
Langzaam dringt het tot de overheid door dat de immigranten niet meer zullen vertrekken. De kern
van het rapport Etnische minderheden (1979) van de Wetenschappelijke Raad voor het
Regeringsbeleid is dat ‘de gedachte dat etnische minderheden slechts tijdelijk in ons land verblijven
niet juist is’ (WRR,1979). De notie was dat migranten blijvend aanwezig zijn en dat Nederland
daarmee (weer) een immigratiesamenleving is geworden.
Het WRR rapport staat in het teken van de ontwikkeling naar en vormgeving van een multiculturele
samenleving gericht op emancipatie met behoud van de eigen (groeps)identiteit. Om dit te bereiken
wordt, aansluitend bij het gedachtegoed van de verzuiling, aan minderheidsgroepen eenzelfde plaats
toebedeeld als vroeger de zuilen in Nederland hadden. Van de overheid wordt een actieve opstelling
verwacht. Een officieel immigrantenbeleid moet zijn ingebed in een algemeen achterstandsbeleid,
maar ook zijn gericht op de bestrijding van de achterstelling, en op het naar elkaar toegroeien van
meerderheid en minderheden.
In de jaren tachtig voerde de Nederlandse regering formeel een 'multicultureel' beleid.
In 1983 werd in de Minderhedennota het fundament gelegd voor een beleid dat uit ging van het
beginsel van gelijke rechten voor alle bevolkingsgroepen. De overheid nam de verantwoordelijkheid
op zich om zorg voor minderheden in het eigen beleid mee te nemen. Er werd vooral gekeken naar
verzachtende omstandigheden en het rekening houden met de (on)mogelijkheden van de groep.
Onderwijs in eigen taal en positieve discriminatie zijn hier een voorbeeld van. Als gevolg van dit beleid
werden etnische minderheden echter niet gestimuleerd om zichzelf te organiseren (In Engeland was
dit juist wel het geval).
9
Naar aanleiding van het multiculturele beleid genoot Nederland tot voor kort een wereldwijde reputatie
van tolerantie voor etnische minderheden, als ze eenmaal in het land waren, en een progressieve
houding jegens sociale gelijkheid. Maar net als in andere West-Europese landen groeide in Nederland
de weerstand tegen cultureel pluralisme. Eind jaren negentig publiceerden opiniemakers Paul
Scheffer en Paul Schabel essays over respectievelijk 'het multicultureel drama' (Scheffer, 2000) en 'de
multiculturele illusie' (Schnabel, 2000). De problemen die migranten met zich mee brachten
overheersten in het discours. Het asielbeleid werd al in 2001 meer restrictief.
Toen na “9/11” en de moord op Pim Fortuyn in 2002 een centrum-rechtse regering aan de macht
kwam werd steeds meer een politiek van assimilatie gevoerd. Door de minister van
Vreemdelingenzaken (later Integratie) Verdonk (en in mindere mate daarvoor door minister Nawijn)
werden maatregelen genomen om de migratie naar Nederland te belemmeren. Voor asielzoekers
werd het steeds moeilijker om een status te verkrijgen. De voorzieningen in asielzoekerscentra
werden “versoberd”.
Volgens het huidige integratiebeleid in Nederland moeten migranten 'inburgeren': zich aanpassen aan
de dominante Nederlandse normen. Hardop wordt het niet gezegd, maar dit is een 'assimilatie' beleid,
omdat de essentie van integratie is dat het een tweezijdig proces van aanpassing is (Ingleby, 2006).
De heilige koeien van eerdere overheidsdiensten werden opgeofferd, inclusief de verplichting aan het
multiculturalisme en het taboe op het victimiseren en stigmatiseren van etnische minderheden
(Ingleby, 2005). De last van integratie werd onevenredig op de schouders van immigranten gelegd. Er
zijn ook tegenkrachten tegen dit beleid. Zo merkt Penninx (2006) op dat: 'Een dergelijk beleid
polariseert, ondersteunt en verhoogt de verdeling tussen de inheemse bevolking en immigranten'.
10
Hoofdstuk 2
MODELLEN OVER INTEGRATIE VAN MIGRANTEN IN DE
SAMENLEVING
Inleiding
In dit hoofdstuk wordt op verschillende niveaus beschreven welke theoretische modellen er zijn om te
kijken naar integratie. Er wordt eerste gekeken naar het niveau van landen met de ideaaltypische
modellen van Castles (1995) en het MIPEX model. Dit laatste model van Britse origine biedt een
handvat om te kijken naar beleid binnen landen. Daarna kijken we naar integratie op groepsniveau
met het model over acculturalisatiestrategieën van Berry (1997). Deze modellen bieden een breder
kader om niet alleen te zien hoe de ontwikkeling ten opzichte van diversiteit in de samenleving binnen
Nederland in de praktijk is verlopen (zie hoofdstuk 1), maar ook te zien hoe deze ontwikkeling in
theorie vorm zou kunnen krijgen in modellen.
Integratiebeleid
Door Castles (1995) worden drie ideaaltypische modellen onderscheiden die landen kunnen
gebruiken voor de integratie van immigranten.
Als eerste het multiculturele model, dat gebaseerd is op respect en bescherming van culturele
diversiteit en bedoeld is om de identiteit van de migrantengemeenschappen te garanderen. In de jaren
1970 en 1980 werd dit model in Zweden respectievelijk Nederland ingevoerd.
Ten tweede het assimilatie model, waarin gelijkheid slechts is weggelegd voor de mensen die de
bevoorrechte positie van 'burgers' hebben. Dit model is gebaseerd op de complete assimilatie van
immigranten in de dominante cultuur. Frankrijk is een voorbeeld van dit model.
Ten slotte is er het separatie model, dat gekenmerkt wordt door restrictieve wetgeving en beleid. Er is
de wettelijke voorwaarde waaraan moet worden voldaan om toegang te krijgen tot en te kunnen
verblijven op het grondgebied. In beleid wordt gedoeld op het tijdelijke karakter van de vestiging van
de immigrant. Duitsland, Oostenrijk en Belgie konden voorheen in dit model geplaatst worden.
Volgens Carrera (2006) bestaan deze traditionele modellen echter niet meer, omdat er veel
veranderingen hebben plaatsgevonden. Het beleid ten opzichte van de integratie van immigranten is
voortdurend onderhevig aan verandering, net als de samenlevingen zelf en de sociale modellen en
migratiestromen. Nationale modellen zijn vaak onbeslist ingetrokken vanwege eigentijdse
werkelijkheden, politieke en economische prioriteiten ten aanzien van de integratie van immigranten
en dramatische gebeurtenissen. Ook variëren de inhoud en structuur van de modellen in termen van
doelen, doelgroepen en betrokken instituties (Carrera, 2006).
11
De Migrant Integration Policy Index (MIPEX) wordt tweejaarlijks gepubliceerd door de British Council.
De MIPEX meet het beleid van 25 Europese lidstaten en 3 niet EU landen. Het gebruikt meer dan
honderd beleidsindicatoren om een multidimensionaal beeld te geven van de kansen van migranten
om te participeren in Europese samenlevingen. MIPEX beslaat zes beleidsgebieden: toegankelijkheid
van de arbeidsmarkt, gezinshereniging, lange termijn verblijf, politieke participatie, toegankelijkheid tot
naturalisatie en anti-discriminatie. Figuur 4 geeft een overzicht van het Nederlandse beleid.
Figuur 4:
Overzicht Nederlandse integratiebeleid (bron: MIPEX)
Uit de meest recente (2006) MIPEX blijkt dat het Nederlandse beleid voor migranten ‘niet slecht’ is.
Nederland scoort 'goed' op de drie punten: (1) Er is een sterk handhavingsmechanisme voor antidiscriminatie wetgeving; (2) Migranten hebben mogelijkheden voor politieke participatie; (3) Er zijn
maatregelen voor toegang tot de arbeidsmarkt en regulatie van werkgelegenheid.
Als 'goed' wordt ook benoemd dat er wetgeving in verband met gezinshereniging is.
Nederland wordt als 'gunstig' beoordeeld op geschiktheid voor lange termijn vestiging.
Als ongunstig bestempeld worden de omstandigheden die worden opgelegd aan migranten uit
ontwikkelingslanden om gezinshereniging te bewerkstelligen.
In vergelijking met het Nederlandse beleid van 2004 worden in 2006 twee ongunstige veranderingen
geconstateerd:
-
minder gunstige integratie voorwaarden voor gezinshereniging en
-
minder gunstige condities voor het verkrijgen van een vergunning voor verblijf voor de lange
12
termijn.
Acculturatie
Er zijn verschillende manieren om naar het samenleven van migranten en autochtone bevolking te
kijken. MIPEX beschrijft op het niveau van landen. De volgende theorieën gaan in op een smaller
gebied: van groepen naar het individu.
Migratie naar een ander land met een of meer verschillende culturen kan resulteren in een proces van
het zich vastklampen aan de eigen traditionele cultuur of, het andere uiterste, in een proces waarin
men zich volledig aanpast aan de dominante cultuur van het ontvangende land.
Berry (1997) onderscheidt vier acculturatie strategieën van migrantengroepen: integratie, assimilatie,
separatie en marginalisatie (zie figuur 5).
Erfenis van eigen
cultuur niet behouden
Erfenis van eigen
cultuur behouden
Geen contact zoeken
met en participeren in
de
meerderheidscultuur
Marginalisatie
Separatie
Contact zoeken met en
participeren in de
meerderheidscultuur
Assimilatie
Integratie
Figuur 5:
Vier acculturalisatiestrategieën van migrantengroepen (Bron: Berry, 1997)
* De integratie strategie behelst een verlangen van vasthouden aan aspecten van de migranten
cultuur evenals het overnemen van kenmerken van de meerderheidsgroep.
* Assimilatie gebeurt als het vasthouden aan de eigen oorspronkelijke cultuur als onwenselijk wordt
13
beschouwd, terwijl het aannemen van de cultuur van de meerderheidsgroep erg belangrijk is.
* De strategie van separatie verwijst naar de voorkeur om de eigen oorspronkelijke cultuur te
behouden en de cultuur van de meerderheidsgroep af te wijzen.
* Marginalisatie houdt in een weigering van de cultuur van zowel de migranten als van de
meerderheidsgroep.
Tóth en Van de Vijver werken het model van Berry uit en spitsen het toe op de Nederlandse situatie.
Onderzoek (Tóth en Van de Vijver, 2003) laat zien dat er verschillen zijn in de visie op
multiculturalisme en acculturatie tussen leden van meerderheids- en minderheidsgroepen in
Nederland. Migranten van Turkse origine hebben een veel positievere attitude ten opzichte van
multiculturalisme in Nederland dan autochtone Nederlanders (Tóth en Van de Vijver, 2003, p. 259). Uit
dit onderzoek blijkt dat leden van de meerderheidsgroep in Nederland de voorkeur geven aan
assimilatie boven integratie van migranten. Migranten prefereren integratie (Tóth en Van de Vijver,
2003). Voor de meederheidsgroep zijn cultuurbehoud en aanpassing conflicterende opties: behoud
van de minderheidscultuur impliceert een gebrek aan aanpassing aan de meerderheidscultuur en
andersom. Migranten maken in hun acculturatiestrategieën onderscheid tussen tussen publieke en
privé domeinen: integratie wordt geprefereerd in het publieke domein en separatie in privé domeinen
(Tóth en Van de Vijver, 2003). Het privé domein, dat de familie, het opvoeden van kinderen, culturele
gewoonten en voornaamste gemeenschap omvat, is een geïntegreerd en structureel onderdeel van
het leven. Het speelt een belangrijke rol in de socialisatie van individuen voor deelname in het
publieke domein (Rex, 1997). Waar het om de gezondheid van mensen en het contact met de
gezondheidszorg gaat, komen de publieke en het privé domeinen samen.
14
Hoofdstuk 3
GEZONDHEID VAN MIGRANTEN
Inleiding
Gezondheid wordt in beleid, onderzoek en praktijk vooral opgevat als de aan- of afwezigheid van
ziekte en beschermende factoren en risicofactoren voor ziekte.
In een belangrijk grootschalig onderzoek (RIVM) naar de gezondheid van Nederlanders wordt ziekte
in het VTV-model (de Hollander, 2006, p. 28) - dat dient als conceptueel raamwerk voor de
Volksgezondheid Toekomst Verkenning 2006 - opgevat als een multicausaal proces met diverse
determinanten (fysiek, sociaal en leefstijl, maar ook persoonsgebonden erfelijke of verworven
kenmerken), die resulteren in de individuele gezondheidstoestand. Dit betekent dat niet alleen de
gezondheidszorg, maar ook veel andere factoren zoals de behuizing, omgeving en werk een rol
kunnen spelen in de gezondheid van migranten.
Wat moet er aan de orde komen als je aandacht besteedt aan etnische en culturele diversiteit?
Registratie van etniciteit in de gezondheidszorg zet vergaarde gegevens in het juiste kader.
De gezondheidstoestand van migranten.
Wat de factoren zijn die een rol spelen (het contextuele model) in de gezondheid van
migranten.
Welke knelpunten dit oplevert voor de zorg.
3.1 Registratie etniciteit
In Europa is tegenwoordig een lacune in de beschikbaarheid van gegevens over de
gezondheidstoestand, de determinanten van gezondheid en het zorggebruik van migranten en
minderheden. Relatief weinig is bekend over de gezondheid van migranten als ze zich in een land van
aankomst vestigen en in aanraking komen met de gezondheidszorgsysteem. De meeste Europese
landen verzamelen niet systematisch gezondheidsgegevens van etnische groepen of migrantstatus,
met uitzondering van het Verenigd Koninkrijk, Zweden en Nederland) (Mladovsky, 2007).
Vanuit de Raad van Europa wordt het belang van de registratie van etniciteit tevens onderstreept:
“Het Committee van Ministers van de Raad van Europa acht een passende beoordeling en analyse
van de gezondheidsproblemen van etnische minderheden noodzakelijk (Rec 2006, 18, 4.1).
Aanbevolen wordt om relevante gegevens te analyseren en rapporteren aan beleidsmakers” (Rec.
2006, 18, 7.2).
15
In Nederland wordt er in verschillende onderdelen van de gezondheidszorg anders met registratie van
etniciteit omgegaan. In de Geestelijke gezondheidszorg (GGz) werd tot 2006 etniciteit geregistreerd,
maar het is niet duidelijk of dat wordt voortgezet. In het nieuwe registratiesysteem (DBC Informatie
Systeem) maakt het geboorteland van de cliënt en diens ouders geen deel uit van de wettelijke
verplichte Minimale Data Set GGz (Mikadonet, 13 juni 2008).
In ziekenhuizen in Nederland is het registreren van de etnische afkomst van patiënten niet
gebruikelijk. De richtlijn van de Koninklijke Nederlandsche Maatschappij tot bevordering der
Geneeskunst (KNMG) roept op tot terughoudendheid bij het registreren van etniciteit, zich beroepend
op de Wet bescherming persoonsgegevens. Volgens de Vereniging Klinische Genetica Nederland
(VKNG) gaat het echter om informatie die nuttig kan zijn bij het stellen van een diagnose (Mikadonet,
16 mei 2008).
Niet alleen in Europa, maar ook in meerdere Nederlandse onderzoeken wordt er voor gepleit dat
ziekenhuizen in Nederland de etniciteit van patiënten moeten registreren volgens een standaard
methode (Bruinzeels en Manna, 2004; Harmsen, Stronks, 2004; de Hollander, 2006). Het uniform
vastleggen van kennis over etnische verschillen in epidemiologie, respons op medicatie en
behandeling van aandoeningen moet dus worden bevorderd en deze kennis moet toegankelijk worden
voor artsen. De gezondheidsgevaren voor specifieke etnische groepen kunnen dan sneller worden
opgespoord en aangepakt. Ook kunnen belangrijke verschillen tussen eerste en tweede generatie
allochtonen dan onderzocht worden.
De vakgroep Sociale Geneeskunde van de Universiteit van Amsterdam bracht in opdracht van ZonMw
in 2004 een rapport uit dat pleit voor registratie van etniciteit in de gezondheidszorg. Het rapport geeft
praktische aanknopingspunten voor het invoeren van etnische registratie. Het maakt onderzoek naar
gezondheidsverschillen mogelijk en biedt voordelen voor preventie (Mikadonet, 16 mei 2008).
Naast permanente registratie tijdens de werkzaamheden in de gezondheidszorg worden er ook
grootschalige onderzoeken gedaan, waarin aandacht wordt besteed aan etniciteit.
Hieronder wordt een viertal grootschalige Nederlandse onderzoeken naar de gezondheidstoestand en
-determinanten genoemd. In deze onderzoeken (door overheidsgerelateerde instituties) wordt de
etniciteit van mensen geregistreerd door het geboorteland en het geboorteland van de vader en
moeder.
*
Het RIVM publiceert eens in de vier jaar de Volkgezondheid Toekomst Verkenning. De meest
16
recente dateert uit 2006 (de Hollander). [[UITWERKEN]]]]
*
In 1997 is het Permanent Onderzoek LevensSituatie (POLS) gestart, als vervolg op de CBS-
Gezondheidsenquête. Jaarlijks worden bij een steekproef van ongeveer 10.000 mensen gegevens
verzameld in modules. De module gezondheid bestaat uit Gezondheidstoestand: ervaren gezondheid,
sterfte en doodsoorzaken, tijdelijke beperkingen, langdurige aandoeningen, beperkingen en klachten
Leefstijl: lichaamslengte en overgewicht, roken, drinken, borstvoeding, arbeidsomstandigheden
Gebruik van medische en maatschappelijke voorzieningen: contacten met aanbieders,
geneesmiddelen, ziekenhuisopnames. De migrantenstatus wordt geregistreerd aan de hand van het
geboorteland en dat van de ouders.
*
In de Lokale en Nationale Monitor Gezondheid worden de lokale gegevensverzamelingen
minstens een keer in de vier jaar gedaan door lokale GGD'en en thuiszorg instellingen. De Lokale en
Nationale Monitor Gezondheid heeft drie pijlers: kinder- en jeugdgezondheid, gezondheid van
volwassenen en van ouderen. De lokale gegevensverzamelingen worden zoveel mogelijk op elkaar
afgestemd met uniforme vraagstellingen, zodat de gegevens vergelijkbaar zijn tussen gemeenten en
regio’s en samengevoegd kunnen worden om landelijke cijfers te berekenen. De onderwerpen gaan
over de fysieke, mentale en sociale gezondheid van de bevolking en gerelateerde onderwerpen als
leefstijl, omgeving en zorg. Etniciteit wordt geregistreerd in dit periodieke onderzoek door het
geboorteland en dat van de ouders.
*
Het Nederlands instituut voor onderzoek van de gezondheidszorg (NIVEL) differentieert ook
naar migrantenstatus in haar Tweede Nationale Studie naar ziekten en verrichtingen in de
huisartspraktijk (NS2). De NS2 is op basis van gegevensverzameling van 104 huisartsen van 2000 tot
2002.
3.2 Gezondheidstoestand van migranten
In vragenlijsten geven Nederlanders aan dat hun gezondheid de belangrijkste zorg is in hun levens
(Ingleby, 2005). Allochtonen ervaren hun eigen gezondheid vaker als slecht dan autochtonen
(Reijneveld,1998; Van Bergen et al., 2003; Struben & Middelkoop, 2002, De Hollander, 2006). Hierin
zijn verschillen te zien naar etnische achtergrond.
Allochtonen in Nederland hebben over het algemeen ook een slechtere gezondheid dan autochtonen.
Dit blijkt uit een vergelijking van de gezondheid van de vier grootste groepen allochtonen (Turken,
Marokkanen, Surinamers en Antillianen2) in Nederland met de gezondheid van autochtone
Nederlanders en geldt voor verschillende gezondheidsmaten, waaronder sterfte rondom de geboorte
en sterfte van zuigelingen (De Hollander, 2006). Maar dit kan te maken hebben met de doorgaans
2
Van Antillianen is in veel onderzoeken echter geen informatie beschikbaar.
17
lage sociaal-economische positie van allochtonen.
3.2.1 Epidemiologische verschillen
Veel onderzoek laat zien dat er verschillen bestaan in de prevalentie van aandoeningen onder
verschillende etnische groepen. Hieronder wordt een aantal voorbeelden van deze verschillen
genoteerd die met name afkomstig zijn uit Nederlands onderzoek. Deze verschillen spelen uiteraard
een rol in de diagnosestelling in een diverse samenleving.
HIV/AIDS komt meer voor bij migranten uit HIV-endemische gebieden zoals Sub-Sahara Afrika en het
Caraïbisch gebied (Seeleman e.a., 2005 p. ).
De prevalentie van diabetes is het hoogst bij mensen van Hindoestaans-Surinaamse afkomst en in
mindere mate (maar wel 3 tot 6 keer meer dan onder de autochtone Nederlandse bevolking) bij
mensen van Creools-Surinaamse, Marokkaanse en Turkse afkomst (Van Leest e.a., 2002; De
Hollander, 2006).
Een recente Nederlandse studie (Agyemang, Bindraban e.a., 2005) toont aan dat hoge bloeddruk
(hypertensie) meer voorkomt bij Creoolse en Hindoestaanse Surinamers. Uit een studie (Capuccio,
1997; in Seeleman e.a., 2005) in het Verenigd Koninkrijk blijkt een hoge prevalentie bij WestAfrikanen.
Schizofrenie komt minder voor bij Turken, maar meer bij Marokkanen, Surinamers en Antillianen (De
Hollander, 2006, Ingleby, 2008). MEEER ZEGGEN
Depressie komt vaker voor bij Turken en Marokkanen (De Hollander, 2006).
Sikkecelanamie komt onder autochtone Nederlanders nauwelijks voor, maar wel bij mensen van o.a.
Surinaamse en Antilliaanse afkomst. Een ziekte als taaislijmziekte komt juist vaker voor bij West- en
Noord-Europeanen.
De perinatale sterfte is hoger onder baby’s uit de vier grote groepen allochtonen dan onder
autochtone baby’s; de sterfte is eveneens hoger onder allochtone zuigelingen en kinderen dan onder
autochtone kinderen (De Hollander, 2006).
Hart- en vaatziekten komen bij Turken en Surinamers vaker voor dan bij autochtone Nederlanders,
maar juist minder bij Marokkanen (Suurmond e.a., 2007b).
Lamberts (2003) benoemt nog een aantal voorbeelden van aandoeningen waarvan de prevalentie
verschilt tussen etnische groepen, zoals de ziekte van Behcet, vitamine-D-deficientie en tuberculose.
18
3.3 Verklaring voor verschillen in gezondheid: model van risicofactoren en contextuele
factoren.
Stronks e.a. (1999) hebben een conceptueel model van gezondheid ontwikkeld waarin etniciteit is
geïntegreerd. In dit model komt naar voren dat er risicofactoren zijn die bij iedereen aanwezig kunnen
zijn en contextuele mechanismen. Deze contextuele mechanismen, die beïnvloed worden door het
proces van cultuur en acculturatie, geven in combinatie met de risicofactoren het verschil weer tussen
de gezondheid van allochtonen en autochtonen.
Het model (zie figuur 6) brengt overzichtelijk in kaart welke factoren van invloed zijn op
gezondheidsbeleving. Specifieke risicofactoren zijn: leefstijl, fysieke omgeving, sociale omgeving,
psychosociale stress en gebruik van zorg. Contextuele mechanismen (kenmerken van etnische
groepen) zijn: genetische factoren, korte-termijn migratiegeschiedenis, culturele kenmerken, etnische
identiteit en positie in de maatschappij (Stronks, 1999).
Figuur 6:
Conceptueel model samenhang etniciteit en gezondheid ( Stronks et al, 1999) (Bron: Suurmond e.a., 2007).
Het model van Stronks wordt van rechts naar links toegelicht. De risicoprofieldeterminanten (I) worden
beïnvloed door de contextuele mechanismen (II).
I Risicoprofieldeterminanten (specifieke determinanten)
Genetische factoren
Allochtonen verschillen van autochtone Nederlanders in hun erfelijke aanleg voor bepaalde ziekten.
19
Een voorbeeld is sikkelcelanemie, een ernstige ziekte waarbij de patiënt het afwijkende gen van beide
ouders heeft geërfd. Deze ziekte komt onder autochtone Nederlanders nauwelijks voor, maar wel bij
mensen van Antilliaanse en Creools Surinaamse afkomst. Een ander voorbeeld is taaislijmziekte die
juist vaker voorkomt bij Noord- en West-Europeanen (Suurmond e.a., 2007b).
Leefstijl
Leefstijlfactoren zoals voeding, roken, alcohol, en beweging spelen een belangrijke rol in de
gezondheid. Sommige factoren zijn gunstiger voor bepaalde etnische groepen, zo is het feit dat
sommige groepen allochtonen minder aan kanker lijden voor een deel te verklaren door leefstijl - niet
roken en drinken en meer groenten en fruit consumptie (De Hollander, 2006). Andere leefstijlfactoren
zijn ongunstiger: gemiddeld bewegen allochtonen minder dan autochtonen (Suurmond e.a., 2007b).
Fysieke omgeving
De fysieke omgeving waar iemand woont (luchtkwaliteit, kwaliteit van behuizing en woonomgeving) is
over het algemeen ongunstiger voor allochtonen. Dat blijkt ook uit recent Belgisch onderzoek (Lorant,
2007): slechte leefomstandigheden spelen een rol in de gezondheid van mensen. Ook zijn
werkomstandigheden over het algemeen ongunstiger voor allochtonen. Allochtonen werken vaker in
bedrijfssectoren met een hoog 'arbeidsongeschiktheidsrisico' (fysiek zwaar en afstompend werk met
een hoog werktempo en weinig binding tussen werknemer en werkgever) (Suurmond e.a., 2007b).
Sociale omgeving
Een sociaal netwerk en steun uit de sociale omgeving beïnvloeden over het algemeen de gezondheid
positief. De sociale omgeving kan behulpzaam zijn bij de opvolging van de behandeling, bijvoorbeeld
door een patiënt te helpen herinneren aan het innemen van medicatie. Gebrek aan sociale steun kan
juist een knelpunt vormen voor de gezondheid. Dit is bijvoorbeeld het geval als iemand een
aandoening heeft die in de sociale omgeving gepaard gaat met schaamte of stigma, zoals bij
HIV/AIDS (Seeleman, 2005).
Psycho-sociale stress
Allochtonen kunnen andere vormen van stress ervaren dan autochtonen, bijvoorbeeld als gevolg van
discriminatie. Dit kan zijn weerslag hebben op gezondheid. Paradies toonde met een review (2006)
van 138 onderzoeken aan dat discriminatie een negatief effect heeft op de gezondheid van migranten.
Er zijn drie verschillende soorten discriminatie die van invloed kunnen zijn op gezondheid (Seeleman
e.a., 2005):
20
1) Institutionele discriminatie. Bijvoorbeeld selectieve informatieverspreiding of taalproblemen. Deze
vorm van discriminatie heeft gevolgen voor de risicoprofieldeterminant (zorggebruik) die hierna
beschreven zal worden.
2) Dagelijkse (directe) discriminatie kunnen een bron van lichamelijke en psychische stress vormen.
3) Geïnternaliseerde discriminatie gebeurt als de mensen die gediscrimineerd worden de negatieve
houding en stereotypen die de maatschappij over hen heeft accepteren. Deze vorm van discriminatie
kan leiden tot psychische schade. Dit verschijnsel heeft verband met 'stereotype threat': de angst van
mensen om het stereotype dat bestaat over een bepaald kenmerk te bevestigen kan tot stress leiden.
Gebruik gezondheidszorg
De toegankelijkheid en kwaliteit van zorg kunnen voor verschillende etnische groepen ongelijk zijn.
Taalproblemen kunnen hieraan ten grondslag liggen en/of onbekendheid met het
gezondheidszorgsysteem. Dit kan deels voortkomen uit institutionele discriminatie door het
gezondheidszorgsysteem, zoals door selectieve informatieverspreiding: folders over bijvoorbeeld een
(behandeling in een) ziekenhuis die wel in de ene Afghaanse taal (Pasjtoe) maar niet in de andere
(Dari) worden aangeboden. Het kan ook dat er andere verwachtingen zijn ten aanzien van de
zorgverlener. Sommige allochtone ouderen vinden dat hun dochter de plicht heeft om voor hen te
zorgen, waardoor er minder snel een beroep op bestaande voorzieningen wordt gedaan. Uit ander
onderzoek blijkt ook dat allochtonen minder gebruik maken van kraamzorg (El Fakiri e.a., 1999) en
van de thuiszorg (De Graaff e.a., 2005).
Verschillende onderzoeken over het zorggebruik van groepen allochtonen in Nederland laten
verschillende resultaten zien. Zo blijkt uit onderzoek dat allochtonen afkomstig uit Turkije, Marokko en
de (vroegere) Nederlandse koloniën (met uitzondering van Aruba) meer gebruik maken van de
gezondheidszorg dan autochtonen (Reijneveld en Van Herten, 2000). Maar de Tweede Nationale
Studie (NIVEL) laat zien dat er verschil is in het zorggebruik; een hoger zorggebruik geldt niet voor
alle groepen allochtonen, noch geldt het hoger zorggebruik voor alle sectoren van de zorg.
In tabel 1 is een overzicht van het zorggebruik gedifferentieerd naar etnische achtergrond. Alle
groepen allochtonen maken in de resultaten in tabel 1 meer gebruik van huisartsen zorg dan de
autochtone bevolking. Ander onderzoek laat ook zien dat het huisartsen bezoek hoger is voor
Surinamers, Turken en Marokkanen, ook na controle op de gezondheidstoestand als indicator voor
hulp (Stronks, Ravelli, Reijneveld, 2001).
21
Tabel 1
Verschillen in zorggebruik tussen allochtone groepen (%) van 18 jaar en ouder, 2001-2002
(Bron: Tweede
Nationale Studie, NIVEL).
Nederlanders Turken Marokkanen Surinamers Antillianen
Huisarts (afgelopen 2 maanden)
41,8
52,2*
46,9
53,3*
48,4*
Medisch specialist (afgelopen jaar)
41,3
57,4*
44,3
54,1*
58,3*
Fysiotherapeut (afgelopen jaar)
16,4
13,9
12,6*
20,2
11,4
Ziekenhuisopname (afgelopen jaar)
7,3
7,6
6,8
6,4
9,2
Thuiszorg (afgelopen jaar)
6,3
3,9
2,3*
4,8
6,7
* Significant afwijkend van de autochtone groep.
Ook in de Geestelijke Gezondheidszorg zijn er verschillen tussen etnische groepen.
Inwoners in Nederland die afkomstig zijn uit Iran, Afghanistan en Irak komen relatief meer in aanraking
met de GGz en verslavingszorg dan autochtone Nederlanders of inwoners afkomstig uit andere
landen (Bron GGZ Nederland: Culturele herkomst van cliënten in de GGz en de verslavingszorg
2006). In Nederland werd voor schizofreniepatiënten een patroon gerapporteerd van onevenredig
meer intramurale psychiatrische behandeling bij migranten en minder ambulante zorg zoals
psychotherapie of preventieve zorg (Ingleby, 2008).
II Contextuele mechanismen (verklarende mechanismen)
Migratiegeschiedenis (korte termijn)
Migratie is een bepalende factor in de literatuur over gezondheid en gezondheidsbeleving
(bijvoorbeeld Seddik, 2000; Knipscheer, 2000). Migratie kan veel stress en onrust met zich mee
brengen. Het migrant-zijn zou opgevat kunnen worden als een sociaal maatschappelijke positie die
22
specifieke stressoren met zich meebrengt. De condition migrante is een passende omschrijving van
de maatschappelijke positie die migranten innemen en een veel voorkomende term in de literatuur
over allochtonen en gezondheid. De condition migrante is een van de stressoren gebleken in het
leven van de meeste migranten (Seddik, 2000. p.2). De term condition migrante betekent
'migrantenbestaan'. Dit wordt gekenmerkt door onzekerheid en een gebrek aan een gevoel van
basiszekerheid, die de gezondheidsbeleving negatief beïnvloedt.
Culturele achtergrond
Iemands culturele achtergrond is van invloed op onder andere leefstijl, bijvoorbeeld het soort voeding
dat iemand tot zich neemt (Suurmond e.a., 2007b). Andere voorbeelden van leefstijl zijn het gebruik
van alcohol en roken. Ook speelt iemands culturele achtergrond een rol in de perceptie van
gezondheid en in verwachtingen, bijvoorbeeld over de rol van de arts, over onderzoek en/of
behandeling en over de arts-patiëntrelatie. Dit wordt uitgebreider besproken in hoofdstuk 4.
Sociaal-economische positie
Een lage sociaaleconomische positie is over het algemeen gerelateerd aan een slechtere gezondheid
en is van invloed op de beschreven Risicoprofieldeterminanten als leefstijl, fysieke en sociale
omgeving en gebruik van gezondheidszorg. Gemiddeld hebben allochtonen een lagere
sociaaleconomische positie dan autochtonen.
Maatschappelijke context
De maatschappelijke context kan ook het Risicoprofiel beïnvloeden: mensen kunnen bijvoorbeeld te
maken krijgen met discriminatie of werkloosheid, wat weer tot psychosociale stress kan leiden.
Tot slot
In dit hoofdstuk werd met behulp van het model van Stronks (1999) aangetoond dat er veel
verschillende factoren zijn die een relatie hebben met etniciteit en daarmee de gezondheid
beïnvloeden. Onderzoek ondersteunt dat er voor migranten meer is dan de Sociaal Economische
Status (SES), die hun gezondheidstoestand verklaart. De slechtere gezondheid is slechts voor een
deel te verklaren door een lagere sociaal-economische status, terwijl het hogere zorggebruik deels te
verklaren is door een slechtere gezondheid. Ook na correctie op SES hebben etnisch-culturele
factoren invloed op een hoger zorggebruik door allochtonen (RIVM, 2006).
In het model van Stronks (1999) wordt communicatie tussen arts (of hulpverlener) en patiënt niet
expliciet genoemd. We zullen in het hoofdstuk Interculturalisatie zien dat communicatie ook een
23
belangrijke rol kan spelen in gezondheidsverschillen tussen allochtonen en autochtonen.
Hoofdstuk 4
INTERCULTURALISATIE IN DE GEZONDHEIDSZORG
Inleiding
Glastra heeft in een overzichtsartikel (2001) geschreven dat pogingen tot het managen van culturele
en etnische diversiteit in organisaties gedreven worden door twee factoren:
Externe factoren gaan over dominante politieke en sociale opvattingen over eerlijkheid en nondiscriminatie; gelijke rechten voor iedereen.
Interne factoren beschrijven de wens van professionals om diensten toegankelijk en effectief te
maken. Aan interne factoren ligt een vaktechnische reden ten grondslag: de effectiviteit van de zorg.
Ingleby (2006) heeft deze factoren verwerkt in de metafoor van een vliegtuig met twee motoren om
het proces van de ontwikkeling van multiculturele gezondheidszorg te beschrijven.
“To get off the ground, both engines have to work; internal as well as external factors have to be
supportive of change. Once in the air, it is possible to continue flying on one engine if the other one
malfunctions – for example, if public acceptance of diversity turns into hostility, as has happened in
The Netherlands in the last five years. However, if this happens there is a risk of going round in
circles, and one’s journey may take much longer” (Ingleby, 2006).
In dit hoofdstuk worden eerst de externe, dan de interne factoren beschreven en vervolgens de
knelpunten en good practices in de interculturalisatie van de gezondheidszorg. In het eerste hoofdstuk
is het politieke klimaat ten opzichte van migranten reeds geschetst, dat ook een deel is van de externe
factoren. We gaan in dit hoofdstuk in op het gebied van gezondheid.
Externe factoren
Gezondheidsbeleid voor migranten in Nederland vanaf 2000 tot 2004.
Tot 2000 had beleid over de cultureel en etnisch diverse bevolking van Nederland nauwelijks
betrekking op het gebied van gezondheid (Ingleby et al., 2005). In 2000 kwam daar verandering in met
twee belangrijke rapporten van de Raad voor de Volksgezondheid en Zorg: 'Interculturalisatie van de
gezondheidszorg' (2000a) en 'Allochtone cliënten en geestelijke gezondheidszorg' (2000b). Zoals
24
verderop in deze paragraaf zal blijken stagneerde vanaf 2003 het Nederlandse beleid op het gebied
van gezondheid van migranten.
De RVZ pleitte in 2000 voor structurele overheidsmaatregelen om de toegankelijkheid van de zorg
voor allochtonen te verbeteren. Het veld van de gezondheidszorg nam wel initiatieven, maar die
waren vaak tijdelijk en vrijblijvend. ‘Het permanente karakter en de urgentie van de problemen zijn bij
de overheid en het veld onvoldoende doorgedrongen en hebben tot nu toe te weinig geleid tot
doeltreffende en structurele beleidsmaatregelen.’ (RVZ, 2000a)
In het advies van de Raad voor de Volksgezondheid en Zorg (2000a) wordt integratie opgevat als het
streven naar volwaardige participatie van migranten in de samenleving en daarmee ook in de
gezondheidszorg. Voor de gezondheidszorg is het doel van integratie dat allochtone en autochtone
burgers gelijke toegang tot de gezondheidszorg hebben en adequate hulp ontvangen. Om dit doel te
bereiken worden inspanningen en aanpassingen van zowel migranten als van de samenleving
verwacht. Integratie kan beschouwd worden als een overkoepelende term, waarbij interculturalisatie
het proces naar dit doel betreft. Interculturalisatie is een term die in Nederland gebruikt wordt voor een
proces waarbij de inhoud en organisatie van de zorg wordt aangepast aan het multiculturele karakter
van de bevolking (WRR, 1989).
In het RVZ rapport (2000a) wordt als vierde aanbeveling genoemd: 'Het vak interculturele
zorgverlening dient een vaste plaats te hebben in het curriculum en de eindtermen van de
opleidingen. Nog beter is: in alle vakken integraal aandacht besteden aan de etnisch-culturele
diversiteit van zorgvragers.' Hier ga ik in hoofdstuk 5 verder op in.
In haar reactie op het advies van de RVZ eind 2000 schrijft Minister Els Borst van VWS dat zij in die
jaren een nieuwe en krachtige impuls wil geven aan de interculturalisatie van de zorg. Zo was Minister
Borst het met de RVZ eens is dat het nodig is meer allochtone zorgconsulenten aan te stellen. Onder
regie van het ministerie van Volksgezondheid, Welzijn en Sport zou onder andere een
Projectorganisatie Interculturalisatie worden ingericht die de aanbevelingen van de RVZ zou gaan
uitvoeren.
Er werd een aantal acties ondernomen. Een vierjarig Actieplan Interculturalisatie werd opgezet dat
werd gecoördineerd door GGZ Nederland, de brancheorganisatie voor de Ggz. Tegelijkertijd werd
MIKADO, intercultureel expertisecentrum geestelijke gezondheid, opgericht, dat gefinancierd werd tot
2007. Een omvangrijk onderzoeksprogramma 'Cultuur en Gezondheid' dat al was opgezet door
ZonMw (1996-2004) bracht het rapport 'Bewijs voor verschil' (Van der Veen, 2003) voort. Dit rapport
vat de 163 projecten samen die binnen het onderzoeksprogramma werden gepubliceerd. In de
congrespublicatie (Brijnzeels, 2004) van 'Migrants and health in Europe: international conference on
25
differences in health and in health care provision' in Rotterdam werd een overzicht gegeven van 121
onderzoeken op het gebied van verschillen in gezondheid en effectiviteit van behandeling.
KEERPUNT
Dit niveau van systematische aandacht voor de problemen in de gezondheid van migranten bleef
echter niet gehandhaafd. Het onderzoeksprogramma 'Cultuur en Gezondheid' en het Actieplan
Interculturalisatie eindigden in 2004. In datzelfde jaar liet de nieuwe Minister (Hans Hoogervorst) van
VWS de Projectorganisatie Interculturalisatie van de Gezondheidszorg weten dat hij geen heil zag in
plannen die de zorg aan allochtonen structureel moesten verbeteren. De leden van de
Projectorganisatie Interculturalisatie waren daarna onmiddellijk opgestapt.
Daarmee kwam nog geen drie jaar nadat de vorige minister van VWS ‘een nieuwe en krachtige impuls
wilde geven aan de 'interculturalisatie van de zorg’ al weer een eind aan het project. Minister
Hoogervorst (2004) zag namelijk geen sturende rol meer voor de overheid.
Een reden achter deze beslissing was dat interculturalisatie niet past in het nieuwe overheidsbeleid,
waarin de nadruk ligt op de aanpassing van migranten aan de maatschappij en niet andersom.
De minister zag de verantwoordelijkheid voor interculturalisatie van de zorg niet als een taak van de
overheid, maar van 'marktpartijen in de zorgsector, lokale overheden en individuele consumenten. De
overheid wil zich er niet meer mee bemoeien. ’Zorgverleners, zorginstellingen, zorgverzekeraars en
zorgvragers moeten er zelf maar zien uit te komen. (...) Het is nu zaak de aansluiting tussen
zorgvraag en aanbod te verbeteren.' (RVZ.net).
Volgens Hoogervorst spelen de opleidingen in de gezondheidszorg een belangrijke rol om
toekomstige zorgverleners goed voor te bereiden op hun beroepsuitoefening. “Zij zijn op alle niveaus
zelf verantwoordelijk voor het inrichten van hun curriculum. Van hen wordt verwacht dat zij aansluiten
bij maatschappelijke ontwikkelingen en voldoende aandacht besteden aan de kennis en kunde die
nodig is om zorg in een pluriforme samenleving te kunnen bieden” (Hoogervorst, 2004).
Conclusie
Sindsdien is het stil gebleven bij VWS. Gesteld kan worden dat de externe factoren tegenwoordig een
zwakke motor zijn voor multiculturele zorg in Nederland.
Artikel 1 van de Nederlandse Grondwet beschouwend, kunnen beleidsmakers er niet om heen dat we
er alles aan moeten doen om iedereen gelijkwaardige kans te geven op gezondheid(szorg).
Nederland loopt op dat gebied achter op Europa. En, zoals verderop in dit onderzoek zal blijken, zijn
de Verenigde Staten (en Canada) al veel verder dan Europa op dit gebied.
26
Waar in Nederland structurele actie vanuit de overheid ontbreekt, spreken instituties in Europa (de
Raad van Europa, en de Europese Commissie) en wereldwijd, zoals de World Health Organisation
(WHO) onderdeel van de Verenigde Naties, zich uit over de noodzaak van interculturalisatie van de
gezondheidszorg. In de volgende paragraaf wordt een overzicht gegeven van de inhoud van de
uitspraken.
Europese beleidsinitiatieven interculturalisatie van de gezondheidszorg
Overal in Europa groeit hedentendage het besef dat Europa onherroepelijk etnisch en cultureel divers
is geworden en dat de gezondheidszorg op een actieve manier met dit feit rekening moet houden
(Ingleby, 2008).
De rol van de Europese Unie (EU) in gezondheidsbeleid ontwikkelt zich snel. Er is een uitbreiding te
zien van het gedachtegoed naar andere beleidsgebieden. Tot voor kort was gezondheid vooral een
onderwerp waar de lidstaten zich afzonderlijk mee bezig moesten houden. De betrokkenheid van de
Europese Unie in gezondheid was op kleine schaal en specifiek gebied, bijvoorbeeld in
werkgerelateerde gezondheidsfactoren ('Health and Strategy at work issues').
De EU verbreedt in de huidige tijd in rap tempo het beleidsterrein waarop gezondheid betrekking
heeft. Een invloedrijk document hierin is Health in all policies (Ståhl e.a., 2006), geïnitieerd door
Finland, voor het verbreden van de beleidsterreinen waarin gezondheid van mensen een rol speelt.
Het Committee van Ministers van de Raad van Europa bracht in 2006 een aanbeveling (Rec 2006, 18)
uit voor de lidstaten over de gezondheidszorg in een multiculturele samenleving.
Hierbij beroepen zij zich op de vastgelegde rechten op bescherming van de gezondheid (ETS nr. 35)
en op gelijkwaardige toegang tot de gezondheidszorg van passende kwaliteit (ETS nr. 164).
In deze context merkt zij op dat ongelijkheden in de gezondheidszorg voor etnische minderheden
verband hebben met problemen van toegankelijkheid ('access'), het gebrek aan culturele competentie
bij hulpverleners en gebrek aan essentiële voorzieningen (zoals tolken of vertaald
voorlichtingsmateriaal). Al deze factoren kunnen structurele barrières zijn voor kwaliteitszorg (Rec
2006, 18).
Hieronder volgt een aantal opmerkingen, overtuigingen en aanbevelingen (aangegeven met *) ten
aanzien van de gezondheidszorg in een multiculturele samenleving (Rec 2006, 18):
Het Commitee erkent dat in een toenemend divers en multicultureel Europa het begrijpen van en
ingaan op de behoeften van een multiculturele bevolking een groeiende uitdaging is.
Zij herkent dat sociaal-economische factoren, zoals armoede, werkeloosheid, ongezonde
27
woonomgevingen en werkgerelateerd gevaar onevenredig verdeeld zijn onder de bevolking en dat het
zeer wel mogelijk is dat deze factoren een rol spelen in de meeste ongelijkheden in gezondheid.
Het Committee is bezorgd dat een nauwe focus op de culturele achtergrond van patiënten het belang
van SES (....) ondermijnt.
Communicatie:
Het Committee is bezorgd dat de rechten van patiënten niet gerespecteerd noch beschermd kunnen
worden als hulpverleners in de gezondheidszorg en patiënten niet op een effectieve manier kunnen
communiceren.
* Het opheffen van barrières in communicatie is een van de meest dringende en evidente gebieden
waar interventies nodig zijn (Rec 2006, 18, 3.1)
Culturele competentie:
Het Committee is er van overtuigd dat de ontwikkeling van culturele competentie zou bijdragen aan de
effectiviteit van voorzieningen in de gezondheidszorg, niet alleen voor etnische minderheden, maar
ook voor de hele bevolking.
* Een perspectief van diversiteit onder de bevolking zou moeten worden opgenomen in de
basisopleiding van alle professionals in de gezondheidszorg, evenals in de vervolgopleidingen van
deze beroepsgroep. Het is van belang dat zulke cursussen niet alleen gericht zijn op kennis maar ook
op attitudes (culturele sensitiviteit, invloed van vooroordelen, (onbewuste) verwerping van patiënten uit
etnische minderheidsgroepen) en cross-culturele vaardigheden, om er voor te zorgen dat stereotypen
vermeden van etnische minderheden vermeden worden. Nadat ervaringen in het veld zijn opgedaan
zouden de programma's over dit onderwerp in latere jaren van de opleidingen en in
vervolgopleidingen moeten worden verdiept (Rec 2006,18, 6.4).
De ervaring van racisme en discriminatie kan een direct en negatief effect hebben op gezondheid.
* Bereoepsbeoefenaren in de gezondheidszorg zouden bewust moeten worden gemaakt van de
mogelijke structurele discriminatie in het gezondheidszorgsysteem en de effecten daarvan. Hen zou
moeten worden geleerd hoe deze kwesties te ontdekken en te behandelen binnen het
gezondheidszorgsysteem. Daarnaast zouden zij zich bewust moeten gemaakt van de effecten van
discriminatie en racisme die ervaren worden door etnische minderheden in de maatschappij op de
interactie van deze groepen met het gezondheidszorgsysteem (Rec 2006, 18, 6.5).
*Het Committee van Ministers van de Raad van Europa acht een passende beoordeling en analyse
van de gezondheidsproblemen van etnische minderheden noodzakelijk (Rec 2006, 18, 4.1).
* Aanbevolen wordt om relevante gegevens te analyseren en rapporteren aan beleidsmakers (Rec.
28
2006, 18, 7.2).
Voorts wijst het Committee er op dat:
* Meer onderzoek nodig is (Rec 2006, 18, 7.7) om de mogelijke rol van de maatschappij te
onderzoeken en om methoden te ontwikkelen voor voorbereidende training voor geïnteresseerden.
Universitaire studenten moeten worden aangemoedigd om deze onderwerpen te bestuderen in de
afronding van hun studie.
Portugal heeft tijdens het voorzitterschap van de EU in 2007 verdere acties ondernomen voor het
vormgeven van de uitbreiding van het beleidsterrein waarop gezondheid betrekking heeft.
De Raad van Europa en DG SANCO houden zich actief bezig met de gezondheid van migranten.
DG SANCO is het Directoraat-Generaal voor Gezondheids- en Consumentenbescherming binnen de
Europese Commissie (vroeger bekend als DG XXIV). De belangrijkste werkgebieden zijn
voedselveiligheid, volksgezondheid en bescherming van de consument.
De doelen van DG SANCO zijn (1) gezondheidsveiligheid; (2) gezondheidsbevordering, inclusief het
verminderen van ongelijkheid in gezondheid; en (3) verzameling en verspreiding van kennis: e-health.
Het werkplan van DG SANCO voor 2008 is nauw verbonden met het Public Health Programma 20082013.
DG SANCO is medefinancierder van MIGHEALTHNET, een omvangrijk informatienetwerk met good
practices in de gezondheidszorg voor migranten en minderheden in Europa. MIGHEALTHNET werkt
met wiki's (interactieve websites). Het is de bedoeling dat professionals, beleidsmedewerkers,
onderzoekers en vertegenwoordigers van migranten- en minderhedengroepen profiteren van de
bijeengebrachte kennis. Ook is de verwachting dat het initiatief de vorming van netwerken (van
individuen én organisaties) bevordert.
Bij de Europese wiki van MIGHEALTHNET is een overzicht van veel andere projecten over de
gezondheidszorg voor migranten in Europa.
Op wereldniveau zijn ook beleidsprojecten om gelijkwaardige gezondheidszorg te bevorderen.
De WHO heeft een task force on migrant-friendly and culturally competent healthcare (MFCCH).
WHO agenda punt 11.9 van de achtste plenaire vergadering d.d. 24 mei 2008 = WHA61.17.
29
In mei 2008 heeft de WHO een resolutie aangenomen waarin lidstaten opgeroepen worden om
professionals in de gezondheidszorg te trainen in het omgaan met gezondheidsvraagstukken die
verband hebben met migratie. ['population movements']. [[zoek na en vul aan]]]
Interne factoren
Toegankelijkheid en kwaliteit van de zorg zijn belangrijke uitkomsten van interculturalisatie. Verderop
in dit deel worden knelpunten besproken, evenals 'good practices'.
Toegankelijkheid
In de Volksgezondheid Toekomst Verkenning 2006 zijn aanwijzingen dat het aanbod van de zorg niet
goed aansluit bij behoeften en vragen van migranten (De Hollander, 2006).
Toegankelijkheid is een brede term en er is een verband tussen de toegankelijkheid en kwaliteit van
zorg (Ingleby e.a., 2005). Problemen van toegankelijkheid van de zorg kunnen verhinderen dat
migranten zorg naar behoefte krijgen. Slechts enkele onderzoekers (bijv. De Freitas, 2006) heeft
migranten zelf gevraagd naar hun ervaringen van problemen in de toegankelijkheid van de
gezondheidszorg.
(1) De eerste component van toegankelijkheid gaat om 'entitlement': de vraag of een individu recht
heeft op hulp (wettelijk recht en financiële mogelijkheid). Voor de gezondheidszorg zijn er twee
probleemgroepen: onverzekerden en illegalen (die geen sociaal-fiscaal nummer hebben).
(2) Als tweede component van toegankelijkheid is de vraag of een individu in staat is om in contact te
komen met de zorgverlener.
-
Een eerste factor is het bewustzijn van het individu van diens gezondheidstoestand.
Bijvoorbeeld het opleidingsniveau kan van invloed zijn op de soort kennis die mensen hebben van hun
lichaam (Suurmond e.a., 2007b). Onbekendheid met en wantrouwen jegens de westerse
geneeskunde kan migranten ertoe brengen om hun gezondheidsproblemen te onderdrukken en
verhullen (Ingleby e.a., 2005). Migranten kunnen heil zoeken in traditionele genezers of
gezondheidszorg zoeken in hun landen van herkomst.
Het helpen van migranten in het vergroten van bewustzijn van en vertrouwen in het
gezondheidszorgsysteem is een belangrijke taak voor de landen die migranten ontvangen.
-
Een tweede factor van het in contact kunnen komen met de zorgverlener is dat de beschikbare
hulp mogelijkerwijs verschilt van de zorg waaraan mensen gewend zijn. Het kan zijn dat mensen
gemotiveerd zijn om hulp te zoeken maar ze moeten wel weten hoe ze hulp kunnen krijgen. Soms
hebben migranten in Nederland moeite om voorbij de huisarts als poortwachter te komen; dit kan
leiden tot frequent contact met eerste-hulp diensten.
30
(3) De derde component van toegankelijkheid gaat om de vraag of, als een individu de zorgverlener
heeft bereikt, de hulp effectief is voor die persoon. Bij consulten bij huisartsen bijvoorbeeld moeten
patiënten hun klachten duidelijk kunnen presenteren, op een manier die zorgverleners passend
vinden. Sommige groepen kunnen hun problemen op andere manieren construeren als westerse
zorgverleners (Kleinman, 1978).
Belangrijk voor een effectief consult is dat behandelaar en patiënt niet alleen elkaars woorden maar
ook ook elkaars perspectieven en verwachtingen begrijpen. Hulpverleners melden dat patiënten met
een migrantenachtergrond inadequate, onsamenhangende verzoeken doen, terwijl vanuit het
standpunt van de migrant-patiënt de hulpverlener slecht luistert, gebrekkig inzicht heeft in het
probleem en inadequate of irrelevante oplossingen voorstelt (Ingleby, 2007).
Aanpassing door migranten belangrijk voor aansluiting met de gezondheidszorg
Astrid Kamperman (2005) heeft onderzocht welke factoren van culturele aanpassing
samenhangen met de psychische gezondheid van immigranten in Nederland. Er bleek geen
eenduidig verband tussen de mate van culturele aanpassing en de psychische gezondheid
van immigranten. Uit grootschalig onderzoek onder Marokkaanse, Turkse en Surinaamse
migranten in NL bleek dat de psychische gezondheid van migranten samenhangt met
taalbeheersing en kennis van de NL samenleving (praktische aanpassing), sociale contacten
met Nederlanders (sociale aanpassing), de mate waarin migranten zich thuis voelen in NL
(emotionele aanpassing), in hoeverre men de normen en waarden van Nederlanders
onderschrijft (morele aanpassing) en het overnemen van culturele en religieuze tradities
(traditionele aanpassing).
Migranten die weinig emotioneel maar wel traditioneel zijn aangepast, hebben eerder last van
een psychiatrische stoornis. Het afstand nemen van culturele tradities heeft een negatief
effect op de psychische gezondheidstoestand van migranten. De mate van morele
aanpassing blijkt helemaal niet samen te hangen met psychische gezondheid van migranten.
31
Kwaliteit
In de laatste twintig jaar is kwalitatief hoogwaardig onderzoek gepubliceerd over de gezondheidszorg
voor migranten en zijn maatregelen genomen om iedereen gelijkwaardige zorg te kunnen bieden,
maar uit studies van de gezondheidszorg blijkt dat de mate waarin deze maatregelen systematisch in
Nederland in de praktijk worden gebracht zeer beperkt is (Paalvast, Logghe e.a., 2004; Ingleby, 2005;
Van Osenbruggen e.a., 2006). Vooral in de grotere steden worden maatregelen genomen, maar de
nodige structurele veranderingen gaan langzaam. Met name de betrokkenheid van migrantengroepen
en de bereidheid om migrantengroepen te betrekken bij (tot standkomen van) maatregelen is zeer
beperkt in Nederland (Bruijnzeels, 2004: 27).
Het Trimbos instituut geeft in een Quickscan Interculturalisatie (Van Osenbruggen e.a., 2006) inzicht
in verschuivingen in het proces van interculturalisatie in de GGz in Nederland tussen 2000 en 2004.
Geconcludeerd wordt dat er sprake is van enige vooruitgang, maar nog niet voldoende. Ook “lijkt het
er op dat de verslavingszorg sinds 2000 'stil' is blijven staan, waar de GGz en jeugdzorg vooruit zijn
gegaan” (Van Osenbruggen e.a., 2006).
ZonMw (Van der Veen, 2003, p.4) stelt dat de interculturalisatie in de kinderschoenen staat.
Dit rode deel hieronder elders plaatsen:
In zijn review (2006) over de zorg voor migranten in Europese ziekenhuizen concludeert Bischoff dat
de zorg voor migranten en minderheden gezien moeten worden als kwaliteitsonderwerpen en dat de
zorg voor migranten en minderheden in alle kwaliteitsmonitoren moeten worden meegenomen.
32
Knelpunten in gezondheidszorg voor migranten
Hieronder worden knelpunten in de gezondheidszorg voor migranten beschreven. Ten eerste het feit
dat er in de gezondheidszorg steeds meer met protocollen en standaarden wordt gewerkt. Ten tweede
communicatiegerelateerde knelpunten. Als derde wordt aandacht besteed aan culturele verschillen in
verklaring en beleving van ziekte, vervolgens aan verwachtingen van patiënten over de rol van en de
relatie met de arts. Aan het eind wordt nog iets gezegd over bias.
Standaardisering
Standaardisering is een huidige trend in de geneeskunde, medische standaarden zijn de laatste
decennia op grote schaal ingevoerd (bijvoorbeeld de Diagnose Behandel Combinaties, DBC's).
Zorgverzekeringen vergoeden in kaders van DBC's.
In deze standaarden (voor Nederland) word echter nauwelijks tot geen rekening gehouden met
etnische verschillen. Manna en Bruijnzeels (2004) screenden 523 publicaties - wetenschappelijke
onderbouwingen van de NHG-standaarden3 - waarvan 38 (7 procent) een relevante melding van
etnische verschillen maakten. Van deze relevante verschillen was niets terug te vinden in de NHGstandaard.
Voorts vergeleek Manna (2006) de aandacht voor etnische verschillen in Nederlandse en Britse
standaarden rond de aandoeningen diabetes mellitus 2 en hypertensie. Nederlandse standaarden van
het Nederlands Huisartsen Genootschap (NHG-standaarden) schonken hieraan de minste aandacht.
Alleen de diabetesstandaard besprak etnische verschillen in prevalentie; de Nederlandse
hypertentiestandaard schonk geen enkele aandacht aan etnische verschillen (Manna, 2006).
Zoals hierboven aangegeven zijn er grote verschillen in de prevalentie van hypertensie bij
verschillende etnische groepen.
Wanneer de gezondheidszorg effectief wil inspelen op de veranderde Nederlandse samenleving, dan
zouden artsen geholpen zijn bij standaarden waarbij rekening wordt gehouden met aan etniciteit
gerelateerde verschillen.
Communicatie
Communicatie tussen arts en patiënt is belangrijk voor effectieve zorgverlening. Communicatie beslaat
een breed gebied en veel factoren kunnen een rol spelen in de knelpunten op dat gebied.
3 NHG is het Nederlands Huisartsen Genootschap
33
Communicatieproblemen vormen een belangrijke bedreiging voor de kwaliteit van de zorg.
In dit stuk komt eerst één van de belangrijkste redenen voor miscommunicatie tussen arts en
allochtone patiënt aan de orde: de taalbarrière (linguïstisch en/of vaktechnisch). Daarna bespreek ik
andere belangrijke barrières in communicatie tussen arts en patiënt, gevolgd door visies op het
bestaan van cultuurverschillen, bijvoorbeeld in verklaringsmodellen.
Verschillen in de perceptie van aandoeningen en verwachtingen van de rol van de arts en van de
relatie arts-patiënt passeren daarna de revue.
Taal
In de Wet op Geneeskundige Behandelingsovereenkomst (WGBO) is vastgesteld dat de zorgverlener
moet communiceren in een voor de cliënt begrijpelijke taal. Taalbarrières tussen hulpverlener / arts en
patiënt kunnen het proces van gezondheidszorg beïnvloeden (Jacobs e.a., 2006; Flores, 2005,
Ferguson e.a., 2002).
Indien taalbarrières effectieve communicatie in de weg staan, moet de arts de hulp van een tolk
inroepen. In de Wet Geneeskundige Behandelingsovereenkomst (WGBO) staat immers dat een
patiënt recht heeft op goede en volledige informatie.
[[[MEER OVER TAAL]]]]
[[nog meer over zegggen]]][[ zie stuk over tolken nog_in_scriptie.doc]]]
Communicatieproblemen kunnen ontstaan door zowel taal- als cultuurverschillen en kunnen leiden tot
minder adequate zorg en een nadelige invloed hebben op de therapietrouw (zie o.a. Van Wieringen et
al., 2002, Harmsen e.a., 2006).
Andere knelpunten in communicatie
Hedentendage wordt erkend dat de culturele achtergrond van mensen een vergaand effect heeft op
de arts-patiënt communicatie. Hieronder wordt een aantal aspecten geschetst.
Wederzijds begrip
In het algemeen blijkt wederzijds begrip tussen arts en patiënt een sterke voorspeller te zijn voor de
therapietrouw van patiënten. Wederzijds begrip verwijst naar de kennis van patiënt en arts over
elkaars meningen (Kleinman, 1980). Dit geldt specifiek als patiënten een biculturele achtergrond
hebben, dat is een mix van traditionele en westerse culturen (Van Wieringen e.a., 2002)
Hans Harmsen e.a. (2005) hebben de Mutual Understanding Scale (MUS) ontwikkeld om het
wederzijds begrip meetbaar te maken.
34
Gedeelde besluitvorming
Gedeelde besluitvorming in de medische setting is uitvoering beschreven door Charles et al (1997).
Arts en patiënt delen informatie; vervolgens bereiken zij consensus over de te prefereren behandeling.
Het model van gedeelde besluitvorming verschilt van het traditionele paternalistische model, waar de
arts beslist wat het beste is voor de patiënt (Suurmond, 2005).
Het delen van informatie kan de communicatie tussen artsen en patiënten met een
migrantenachtergrond helpen verbeteren, omdat het wederzijds begrip bevordert en licht werpt op
specifieke behoeften en zorgen van patiënten. Hier is nauwelijks specifiek onderzoek naar gedaan,
maar meer algemene literatuur over interculturele contacten doen vermoeden dat er taalkundige en
culturele barrieres bestaan (zie o.a.Kagawa-Singer et al. 2003; Van Wieringen et al., 2002).
In een literatuurstudie (Suurmond en Seeleman, 2005) werden vier mogelijke barrières gevonden in
gedeelde besluitvorming in een interculturele context. (1) Arts en patiënt hebben mogelijk niet
dezelfde taalkundige achtergrond; (2) arts en patiënt delen mogelijk niet dezelfde waarden over
gezondheid en ziekte; (3) arts en patiënt hebben mogelijk niet dezelfde verwachtingen over hun
rollen; (4) arts en patiënt hebben mogelijk vooroordelen van waaruit ze met elkaar spreken.
Informatie-uitwisseling
Promotie onderzoek (Urbanus-van Laar, 2007) naar de etnische verschillen in kwaliteit van zorg voor
kinderen in Nederland wijst uit dat de kwaliteit van zorg voor niet-westerse allochtone kinderen in
Nederland soms te wensen over laat. De gevonden verschillen lijken vooral te wijten aan gebrekkige
informatie-uitwisseling tussen arts en ouders. Om artsen toe te rusten met de benodigde kennis,
attitudes en vaardigheden om goede zorg te kunnen leveren aan elke patiënt, is het volgens Urbanusvan Laar zinvol om in de huidige medische opleidingen meer aandacht te besteden aan het
ontwikkelen van culturele competenties Cultureel sensitief4 reageren wordt als belangrijke vaardigheid
genoemd voor artsen.
Therapietrouw
Er zijn aanwijzingen dat medicijnen op voorschrift vaak niet op de goede manier worden gebruikt.
Beune en anderen (2008) schrijven dat de verklaringen van hypertensiepatiënten van Nederlandse,
Ghanese en Creools-Surinaamse afkomst voor hun beslissing om antihypertensie-medicatie te
gebruiken of niet worden beïnvloed door socio-culturele factoren. patiënten bepalen actief hoe zij
omgaan met de regels over voorgeschreven medicatie. Vertrouwen in de arts en gunstige effecten van
4 Hierover is in hoofdstuk 5 van deze scriptie meer informatie te vinden.
35
de medicatie zijn redenen om de regels te volgen. Patiënten uit de etnische minderheidsgroepen
waren in dit onderzoek minder therapietrouw dan patiënten uit de Nederlandse groep (Beune e.a.,
2008).
Empathie
In de huisartsgeneeskunde wordt relatief veel Nederlands onderzoek gedaan op het gebied van
interculturele communicatie. Zo deden Meeuwesen e.a. van het Nivel een onderzoek (2007) door
middel van interviews met patiënten en video-observaties van consulten van deze patiënten bij
huisartsen. Uit dit onderzoek blijkt dat huisartsen blijken minder empathisch te zijn bij allochtone
patiënten dan bij autochtone patiënten. Huisartsen reserveren geen extra tijd bij
communicatieproblemen bij patiënten met een andere culturele achtergrond, de gesprekken duren
gemiddeld twee minuten korter en zij schakelen nauwelijks een professionele tolk in. Bij
meningsverschillen zijn allochtone patiënten juist coöperatief of ze vallen zelfs stil. De onderzoekers
concluderen dat de medische interactie gebaat zou zijn bij een cultureel sensitieve benadering4 om
valkuilen te kunnen vermijden. Hiertoe stellen zij een driesporenbeleid voor. De eerst gestelde
basisvoorwaarde is de beschikbaarheid van professionele tolken, als de patiënt (of arts) daar behoefte
aan heeft. Verder dienen huisartsen (ook volgens deze onderzoekers) cultureel sensitiever te worden.
Ten slotte dienen patiënten te worden geïnformeerd over de werking van de Nederlandse
gezondheidszorg. Gerichte training aan huisartsen in interculturele competenties en beter
geïnformeerde patiënten dragen bij aan het verbeteren van diagnostiek en behandeling van een
cultureel diverse patiëntenpopulatie (Meeuwesen e.a., 2007).
Onderzoek (2005) van Hans Harmsen en anderen testte de effectiviteit van een dubbele interventie in
interculturele communicatie – voor arts én patiënt, bedoeld om de ongelijkheid in de gezondheidszorg
voor westerse en niet-westerse patiënten te verminderen. Bijna duizend patiënten deden aan dit
onderzoek mee. 19 artsen in Rotterdam werden onderwezen over culturele verschillen en getraind in
interculturele communicatie. Bijna 500 (niet-westerse) allochtone en autochtone patiënten zagen in de
wachtkamer een instructie op video over hoe op een directe manier met de huisarts te communiceren.
Er was een controlegroep van artsen en patiënten op wie de interventies niet werden gedaan. De
maatstaf voor resultaten was primair wederzijds begrip (gemeten met de MUS) en de tevredenheid
van de patiënt en de kwaliteit van de zorg. De resultaten laten zien dat in de interventiegroep het
wederzijds begrip en de gepercipieerde kwaliteit van zorg verbeterd was in de consulten met 'nietwesterse' patiënten.
4
36
Recent onderzoek toont aan dat artsen in een perifeer en een academisch ziekenhuis in Amsterdam
behoefte hebben aan training in interculturele vaardigheden (Wolffers et al. 2007). Het zorgpersoneel
legt veel nadruk op taalbarrière en communicatieproblemen, maar besteedt geen aandacht aan het
eigen functioneren of de eigen rol in de communicatie. De verantwoordelijkheid wordt bij de patiënt
gelegd. Een training met de nadruk op de attitude van de zorgverlener zou hierin verandering kunnen
brengen. Toch suggereren de respondenten in dit onderzoek (Wolffers et al., 2007) nooit dat er meer
aandacht zou moeten komen voor zelfkennis en zelfreflectie.
Wolffers signaleert segregatie in de zorg doordat er 'witte' en 'zwarte' ziekenhuizen ontstaan
(Mikadonet.nl).
Huisartsenzorg
Allochtone patiënten zijn overwegend positief gestemd over de huisarts, hoewel meer dan 25 procent
van de allochtonen aangeeft dat de huisarts onvoldoende tijd voor hen neemt en meer dan 40 procent
meer uitleg wenst over medicijngebruik.
Uit een rapport (Langeveld, 2007) 'Kwaliteit in Diversiteit, onderzoek naar interculturalisatie van de
huisartsenzorg' geschreven in opdracht van de Landelijke Huisartsen Vereniging (LHV), blijkt dat
vrijwel elke huisarts in Nederland met diversiteit te maken heeft. Interculturalisatie mag daarom niet
langer een vrijblijvend karakter hebben, meent Langeveld. Zij hoopt dat de LHV het onderwerp hoog
op de agenda zet bij de beroepsgroep én een visie op interculturalisatie gaat ontwikkelen. Zo kan de
LHV duidelijke interculturele competenties beschrijven en ervoor zorgen dat het onderwerp stevig aan
bod komt in de artsopleidingen.
Culturele competenties zijn in het bijzonder voor huisartsen van belang, omdat vanaf 1 januari 2009
de huisarts verantwoordelijk wordt voor de eerstelijnszorg aan asielzoekers. Als de uitvoering van de
medische zorg voor asielzoekers bij een marktpartij wordt ondergebracht en dus meer op afstand
komt van de overheid, is het cruciaal dat de kwaliteit van zorg goed wordt bewaakt. Hopelijk zal het
nieuwe systeem tevens ruimte bieden om asielzoekers zelf meer bij hun eigen gezondheid en zorg te
betrekken. Dit kan gezondheidsbevorderend werken en specifieke gezondheidsproblemen die de
situatie met zich kan brengen, beperken (Bloemen, 2008).
Culturele verschillen in verklaringen over ziekte
Onderzoek wijst uit dat Turkse en Marokkaanse patiënten hun ziekte soms anders beschrijven dan de
37
arts is gewend [[referentie]]]]. Beide partijen moeten daarom stappen nemen om elkaar te informeren,
maar ze spreken eigenlijk niet over hetzelfde.
Kleinman (1978) maakt onderscheid tussen disease en illness. Disease (ziekte) verwijst naar het
disfunctioneren van organen of orgaansystemen en behoort tot het biologische en/of psychologische
domein van de (medische) beroepsbeoefenaar. lIlness (ziektebeleving, ziek zijn) verwijst naar de
individuele ervaring gerelateerd aan de negatieve verandering van iemands welzijn in organische,
psychosociale of culturele zin. Het is de subjectieve, door de cultuur gemodelleerde en gedefinieerde
ervaring van en betekenis geven aan een aandoening door een zieke en zijn omgeving (Kleinman et
al, 1978). Thung (2002) stelt dat het negeren van de sociale context van de patiënten het ergste is wat
men kan doen.
Onderzoekers en artsen in de biomedische traditie praten veel liever over ‘disease’ dan ‘illness’, want
dat begrip past veel beter binnen hun model. De gezondheidszorg kan echter niet om ‘illness’ heen,
want dat is waar het gewone mensen om gaat. De behandelaar kijkt dus vanuit zijn medische
professie veelal naar de ziekte (disease) van een patiënt, terwijl de patiënt zich concentreert op zijn
illness of ziektebeleving (De Jong, 2006). De arts belicht een perspectief van een patiënt, maar kan
geconfronteerd worden met een perspectief dat totaal niet overeenkomt met diens eigen modellen van
ziekte en behandeling.
Arthur Kleinman noemt in dit verband het begrip 'Verklarende Modellen' (VM'en). VM'en zijn de
opvattingen over een episode van ziek zijn en de behandeling. Deze opvattingen worden er op na
gehouden door ieder die betrokken is bij het ziekteproces. De interactie tussen VM'en van patiënten
en van artsen en andere gezondheidsmedewerkers is een centrale component binnen de
gezondheidszorg. Artsen kijken over het algemeen op een rationele symptomatische manier naar een
aandoeningen van patiënten. In sommige culturen is dat anders. Zo worden in de Winti cultuur
aandoeningen toegeschreven aan bovenaardse krachten.
Meestal zijn mensen zich hun eigen cultuur niet bewust, en zien ze slechts de cultuur van allochtone
of andere groepen, voor zover die daarvan afwijkt. Dit ‘afwijken’ wordt soms ten onrechte als excuus
gebruikt voor het falen van de hulpverlening aan allochtonen. Van Dijk waarschuwt voor het
cultuurargument als alibi voor een falende hulpverlening (Van Dijk, 1989). Van Dijk pleit voor een
dynamisch cultuurbegrip in de analyse van de interactie tussen migranten en hulpverlener. Het is
belangrijk om inzicht te krijgen in de wijze van denken van een patiënt over ziekte en gezondheid en
welke factoren hierin een rol spelen. Voor zorgverleners is het van belang, ook al weet men dat de
eigen verklaring 'beter' is, om een verklaring van een patiënt niet zomaar af te wijzen, maar juist
nieuwsgierig te zijn naar de verklaring door de inhoud te exploreren en de betekenis er van voor de
patiënt.
38
Verwachtingen van patiënten over de rol van de arts en de relatie arts-patiënt
De laatste decennia is het ideaalmodel van de arts-patiënt relatie veranderd. Ging men eerder uit van
het paternalistisch model, nu staan participatie van de patiënt en patiëntgerichtheid hoog in het
vaandel. Het belang van overleg en gezamenlijke besluitvoering wordt wetenschappelijk ('evidencebased') ondersteund. De exploratie van het referentiekader van de patiënt hoort onlosmakelijk bij de
consultvoering. Veel aandacht wordt geschonken aan de therapietrouw van de patiënt.
In Engelstalige literatuur maakt de term compliance (therapietrouw) tegenwoordig plaats voor de term
'concordance' (overeenstemming) (Seeleman, 2005).
Hofstede (2005) noemt vier dimensies waarop culturen kunnen verschillen: (1) machtsafstand, (2)
individualisme, (3) mannelijkheid en (4) onzekerheidsvermijding. Deze dimensies kunnen voor arts en
patiënt bepaald worden. Aan de hand van deze dimensies kan men een beeld vormen van de
verwachtingspatronen van anderen. Als men bijvoorbeeld kijkt naar de dimensie machtsafstand van
Hofstede ligt het initiatief voor communicatie bij de arts en verwacht de arts participatie van de patiënt.
Consulten van artsen in Nederland met patiënten uit etnische minderheidsgroepen verlopen meer
volgens een traditioneel patroon dan met patiënten die niet uit etnische minderheidsgroepen afkomstig
zijn (Meeuwesen e.a., 2007b). In het traditionele patroon geven artsen aan wanneer een volgend (of
soms vorig) onderwerp aan de orde komt in een gesprek en de patiënt doet dit niet (of maximaal één
keer).
Omgaan met onzekerheid
In Canadees onderzoek (Rosenberg e.a., 2007) kozen huisartsen (General Practioners, GP's5) niet
bewust voor een strategie bij een patiënt met een andere etnische achtergrond. De artsen gaven aan
dat zij hetzelfde handelen bij elke patiënt en noemden hun handelen daarom patiëntgericht. Als het
over onderwerpen ging die voor de arts gevoelig lagen, dan waren de artsen in een lager stadium van
interculturele gevoeligheid, namelijk in de Defense stage (IIe stadium van Bennett6), waarbij een
5 In Nederland is de huisarts de poortwachter voor zorg door specialisten: zij beoordelen in eerste instantie of een patiënt
6
doorverwezen zal worden naar een specialist. Buiten Nederland bestaat de poortwachtersfunctie van de huisarts minder
vaak. In sommige landen kunnen patiënten rechtstreeks naar een specialist.
Bennett's (1986) Stages of Development of Intercultural Sensitivity:
I
Denial
Ethnocentric denial of difference
II
Defense
Defense against difference, e.g. negative stereotyping,
assumption of cultural superiority
III
Minimization
Minimization of importance of difference. Emphasis on
importance of
similarities
39
positie van culturele superioriteit werd ingenomen.
Cohen-Emérique (in Rosenberg e.a., 2007, p. 150) heeft bevonden dat artsen sterk reageren als een
patiënt waarden aanhangt die relatief recentelijk zijn verworpen door leden van de cultuur van de
professional.
De onderzoekers hebben de strategieën die de artsen gebruiken in interculturele consulten
geclassificeerd rond drie thema's:
Patiënt adaptation – insistence of patiënt adaptation to local beliefs and behaviours.
Assimilatie; de patiënt moet zich aanpassen aan de nieuwe situatie in Canada.
Physician adaptation to what he or she assumed patiënts wanted. Deze tweede strategie werd
het meest gebruikt. 20 artsen gebruikten stereotyperingen over de etnoculturele oorsprong van
patiënten om hypotheses te genereren over diagnose en verwachtingen over behandeling.
Negotiation of a mutually accepted plan.]]]]
Hier is een inhoudelijke parallel te zien met het omgaan met (professionele) onzekerheid. De Vries
(2000, in Seeleman e.a., 2005) laat zien dat artsen op drie manieren met (professionele) onzekerheid
kunnen omgaan en dat die manieren verschillende consequenties kunnen hebben.
Perspectief patiënt overnemen en eigen perspectief opzij zetten. De arts conformeert zich aan de
patiënt en relativeert de eigen professionaliteit. De arts laat zich leiden door de problemen,
inzichten of behoeften zonder dat daar een eigen perspectief tegenover wordt gezet.
Afstand en superioriteit. De arts negeert diens eigen onzekerheid, wordt afstandelijk ten opzichte
van de patiënt en ontkent een cultureel verschil. Er kan sprake zijn van een etnocentrische reflex:
de arts onderschat de culturele bepaaldheid van zichzelf en de medische professie en beschouwt
de eigen normen en waarden als superieur aan die van de ander.
Acceptatie en exploratie. De arts accepteert cultuurverschillen en probeert zicht te krijgen op de
eigen en andere cultuur. De arts probeert zich open op te stellen en vragen te stellen wanneer die
iets niet begrijpt of kan accepteren.
De laatste manier vormt volgens De Vries doorgaans de beste basis voor interculturele hulpverlening
omdat noch de eigen professionaliteit, noch cultuurverschillen worden genegeerd of gebagatelliseerd.
Biases: cultuur als blinde vlek in onderzoek (concept bias) en diagnostiek (method bias)
In GGz, met name in de psychiatrie, wordt gebruik gemaakt van het Culturele Interview (Rohlof, 2003;
IV
V
VI
Acceptance
Adaptation
Integration
Acceptance of differences in behaviour and values
Empathic shift during interaction, biculturality
Integration of difference: application of ethnorelativism to one's own identity
40
Groen, 2008), omdat de DSM IV vooral biomedisch is gericht en weinig ruimte laat voor de factor
cultuur. Kirmayer zei recent (2008) dat de nog te verschijnen DSM-V nog biomedischer gaat worden
dan de DSM-IV.
Interculturalisatie:
'Good practice'
In deze sectie wordt een aantal interculturele 'good practices' beschreven. Het gaat om een deel van
innovatieve interventies waarvan het effect niet op voorhand precies te voorspellen is, maar die
nadien als 'good practice' kunnen worden gezien. 'Good practices' kunnen een oplossing bieden voor
knelpunten in de zorg voor migranten.
“Good practices must been seen as ‘inspiring muses’. They point the right way through the fog, but it
must not be expected that they steer the ship. Good practices have the ability to formulate new routes
and assess difficulties and benefits but they are not improvements in themselves. The need for
structural change and new policies together with systematic research and training of staff is crucial”
(Portugal e.a., 2007, p. 16).
Good practices brengen relevante en diverse kennis en competenties voort, maar veel daarvan is
vergankelijk en speelt zich af op beperkt gebied en in korte tijd. Door het ontbreken van institutionele
steun (beleid, subsidies) kunnen good practices relatief makkelijk van de grond komen, maar zijn
mede daardoor veelal maar korte tijd in werking.
In de gezondheidszorg worden veel onderzoeken en andere inspanningen gedaan om de zorg aan
migranten te verbeteren. De reguliere gezondheidszorg heeft op het punt van interculturalisatie een
blinde vlek. In de geestelijke gezondheidszorg (GGz) in Nederland is interculturalisatie al 25 jaar een
proces in onderzoek en behandeling. Sinds de jaren '90 wordt er veel gepubliceerd over de
interculturalisatie van de GGz. Daarmee vervult deze zorgverlener een voortrekkersrol in het
interculturalisatie proces.
Het succesvolle 'Actieplan Interculturalisatie' (2001-2004) werd met subsidie van VWS ontwikkeld om
interculturalisatie binnen de GGz te stimuleren en te verankeren in het beleid. Een belangrijke reeks
van 'good practices' werd voortgebracht. Het Actieplan Interculturalisatie omvatte 30 'good practices'
projecten, waaronder innovatieve projecten in de zorg aan asielzoekers en pilots intercultureel
personeelsbeleid in vijf GGz-instellingen.
Paalvast e.a. (2004) noemen in een stuk dat zij schreven aan het eind van het Actieplan
Interculturalisatie vijf essentiële elementen die bijdragen aan het vermogen van een systeem om meer
cultureel competent te worden. Het systeem dient (a) diversiteit te waarderen, (b) de capaciteit voor
culturele zelfevaluatie te hebben, (c) zich bewust te zijn van de dynamiek die optreedt wanneer
41
culturen op elkaar inwerken, (d) culturele kennis te institutionaliseren en (e) aanpassingen te
ontwikkelen in de dienstverlening die het begrip voor de diversiteit tussen en binnen culturen
weerspiegelen. Deze vijf elementen dienen terug te komen in de attitudes, structuren, beleid en
diensten (Paalvast, 2004).
Stimulering van onderzoek naar interculturalisatie en gezondheid is effectief gebleken: het
onderzoeksprogramma Interculturalisatie (of Cultuur en Gezondheid??) [[[OPZOEKEN]] van ZonMw
(1997 tot 2006) heeft een groot aantal (163) publicaties voortgebracht. Een overzicht is gepubliceerd
in Bewijs voor verschil (Van der Veen e.a., 2003). De onderzoeken zijn onder te brengen in vijf
categorieën: 1. Gezondheidstoestand, 2. gezondheidsgedrag, 3. toegang tot en gebruik van de
gezondheidszorg, 4. inrichting van de gezondheidszorg, 5. Ondersteuning
gezondheids(zorg)onderzoek. De meeste onderzoeken zijn gedaan om kennis te verschaffen die er
toe moet leiden dat de organisatie van de gezondheidszorg beter aansluit bij de toenemende etnische
diversiteit van de Nederlandse samenleving (Van der Veen, 2003, p. 11).
Mikado is in 2002 opgericht als expertisecentrum interculturele GGz. Sinds 2007 heeft Mikado, als
kennis- en adviescentrum voor interculturele zorg, het werkterrein uitgebreid van de GGz naar alle
aspecten van de zorg. Mikado heeft een reeks 'good practices' uitgegeven (zie mikado.net). Tevens
werd een handreiking (Dorgelo, 2007) voor succesvolle implementatie van interculturele 'good
practices' gepubliceerd.
Een voorbeeld van een 'good practice' is het stuk van Kramer, hij heeft interculturele
competentieprofielen (2004) beschreven voor drie beroepen in de GGz (waaronder gz-psychologen,
psychiaters). Kramer heeft in 'Nieuwsgierig blijven' (2007) beschreven hoe de interculturele
competenties voor deze drie beroepen in de GGz geïmplementeerd zijn. Mikado heeft in
samenwerking met GGz instelling de Gelderse Roos Rivierenland en de Stichting Postdoctorale
Beroepsopleidingen GGz Amsterdam twee trajecten opgezet. Hierin zijn interculturele competenties in
de praktijk toegepast. Hulpverleners uit zes teams hebben op basis van casuïstiek systematisch
gereflecteerd op hun dagelijkse praktijk. Docenten van de opleiding tot GZ-psycholoog hebben
interculturele competenties in drie modules geïntegreerd.
Zoals uit het bovenstaande blijkt zijn er in Nederland expertisecentra (zie bijlage voor een uitgebreider
overzicht).
In het veld van de gezondheidszorg worden inspanningen gedaan met nascholing en
deskundigheidsbevordering om de culturele competentie van professionals in de zorg te vergroten.
42
Bij Altrecht bijvoorbeeld, een grote GGz instelling in Utrecht, worden een basiscursus intercultureel
hulpverlenen ontwikkeld (voor alle medewerkers!) en een cursus voor gevorderden. Streven is dat in
2010 alle medewerkers de basiscursus hebben gevolgd (May, 2007).
Het Verenigd Koninkrijk is een ander Europees land waar veel expertise is op dit gebied. Veel
Europese landen zijn nog lang niet zo ver als landen als de VS Canada en Australië die al eeuwen
eerder dan in Europese landen een traditie van multiculturele samenleving hadden.
Een voorbeeld van een internationale 'good practice' is het Europees project Migrant Friendly
Hospitals (Bischoff, 2006) dat werd uitgevoerd in 12 landen en bestond uit drie deelprojecten: (a)
verbeteren van klinische communicatie, (b) migrant-vriendelijke informatie en training in moeder- en
kindzorg, (c) training van personeel op culturele competentie opdat personeel beter om kan gaan met
interculturele contacten.
Bredere blik
Zoals eerder is gezegd benadrukken voorstanders van interculturalisatie dat er naast politieke en
sociale argumenten van gelijke rechten voor iedereen, er beroepstechnische redenen zijn om te
interculturaliseren (vergelijk Glastra: externe en interne factoren). Hieronder worden voorbeelden
genoemd van onderzoekers met een 'bredere blik' op de samenleving en op interculturalisatie.
Bischoff concludeert in zijn review (2006) dat de zorg voor migranten en minderheden gezien moeten
worden als kwaliteitsonderwerpen en dat de zorg voor migranten en minderheden in alle
kwaliteitsmonitoren moeten worden meegenomen.
Betancourt e.a. (2005) signaleren dat kwaliteitszorg voor migranten (behalve een kwestie van
kwaliteit) ook een kwestie is van kostenefficiëntie van de zorg. Culturele competente gezondheidszorg
is een strategie om etnische verschillen in gezondheid te verminderen en een middel om de kwaliteit
van de zorg te verbeteren (Betancourt e.a., 2005). Het argument van het in toom houden van de
kosten van de zorg kwam naar voren in interviews met managers in de zorg, academici en
ambtenaren: culturele competentie is niet alleen een kwestie van kwaliteit van uitkomsten, maar ook
van efficiëntie ('business'). Het inbedden van culturele competentie in de zorg wordt door deze experts
als belangrijk gezien voor beleidszaken, want het maakt de zorg efficiënter en effectiever; het kan
helpen om de kosten van de zorg onder controle te houden. In de V.S. lijkt culturele competentie zich
zichtbaar te ontwikkelen van een marginale naar een hoofdstroom in gezondheidszorgbeleid.
43
Ethnic matching van belang?
Op deze vraag is geen eenduidig antwoord te geven. Onderzoeken uit de somatische en geestelijke
gezondheidszorg laten verscheidene resultaten zien. In de beroepsgroepen is de categorale versus
integrale zorg een permanent twistpunt.
Uit een studie van Kipscheer en Kleber bijvoorbeeld bleek dat de meerderheid van Turkse en
Marokkaanse patiënten etnische matching niet belangrijk vonden. Klinische competentie en
compassie werd beschouwd als belangrijker dan de etnische achtergrond (Knipscheer 2004a).
In een andere studie (Knipscheer 2004b) bleken Surinaamse patiënten etnische matching juist wel
relevant te vinden. Een aanzienlijke minderheid vond compassie en expertise belangrijker dan
etnische achtergrond. Knipscheer en Kleber concluderen in dit onderzoek dat etnische matching een
belangrijke voorspeller is van de tevredenheid van cliënten in de geestelijke gezondheidszorg, maar
geen must – empathie, expertise en een gedeelde bik op de wereld zijn volgens deze auteurs ook van
aanzienlijk belang.
In de GGz zijn er er instellingen met expliciet diversiteitsbeleid en speciale interculturele
afdelingen of teams. Etnische matching is in de geestelijke gezondheidszorg populair, blijkens
groeiende organisaties die van etnische matching gebruik maken, met vestigingen in de Randstad.
Soms worden ze doorverwezen door grote GGz instellingen, maar patiënten kunnen deze instellingen
ook zelf benaderen. Zo leiden Altrecht en de Parnassia Bavo Groep een deel van de (niet-westerse)
allochtone cliënten naar i-psy (Mikadonet.nl, 15 juli 2008).
* I-psy (interculturele psychiatrie) matcht patiënten, indien gewenst, zoveel mogelijk met behandelaren
met dezelfde culturele achtergrond. I-psy heeft vestigingen in de vier grote steden van Nederland
(Amsterdam, Rotterdam, Den Haag en Utrecht). I-psy richt zich op mensen waarbij aannemelijk is dat
de problemen, (in)direct samenhangen met migratie en de veranderingen in cultuur, sociale
verbanden en leefomgeving waarmee dit gepaard gaat, en het migrantenbestaan in Nederland.
Conflicteert dit gegeven met de filosofie achter het Culturele Interview (Rohlof, 2003) dat door
transculturele psychiaters in Nederland kan worden gebruikt in aanvulling op de (biomedische)
diagnostische bijbel DSM?
Tolken
Veelal wordt voor het tolken teruggevallen op de familie. Bij ingewikkelde medische gesprekken of bij
44
het brengen van slecht nieuws kan met name de persoonlijke betrokkenheid van deze tolken een
probleem zijn. Ook is het risico op incorrecte vertaling groter dan als een professionele tolk vertaalt.
Mensen die in de gezondheidszorg werken kunnen gratis een beroep doen op een professionele tolk.
Er zijn twee mogelijkheden: een telefonische tolk (direct) of een tolk ter plaatse (reserveren).
In de Wet op Geneeskundige Behandelingsovereenkomst (WGBO) is vastgesteld dat de zorgverlener
moet communiceren in een voor de cliënt begrijpelijke taal. In de Wet Klachtrecht Cliënten Zorgsector
(WKCZ), de Kwaliteitswet en Wet op Beroepen in de Individuele Gezondheidszorg (wet BIG) wordt de
inzet van een professionele tolk bij een taalprobleem als norm gesteld [[[(Bron: TVCN.nl, bezocht op
15 juli 2008)]]]]. Hulpverleners kunnen het tolkencentrum bellen voor een tolk die direct vertaalt aan de
telefoon of een tolk die aanwezig is bij het consult (deze moet worden gereserveerd). Uit onderzoek
door de IGZ (Inspectie voor de Gezondheidszorg, 2003) blijkt dat een telefonische tolk in iets meer
dan een minuut aan de telefoon beschikbaar is (Wolffers e.a., 2004, p. 70).
In de praktijk blijken artsen echter weinig beroep te doen op de tolkentelefoon. Volgens de Quickscan
Interculturalisatie van het Trimbos instituut (van Osenbruggen e.a., 2006) werd in 2004 de
tolkentelefoon in de GGz wel vaker gebruikt dan in 2000 (van Osenbruggen e.a., 2006).
Zorgconsulent
De functie zorgconsulent bestaat sinds 1991, maar is sindsdien aanzienlijk uitgebreid.
De zorgconsulent (ook wel Voorlichter in Eigen Taal en Cultuur – VETC- genoemd) spreekt de taal en
kent de cultuur van de allochtone doelgroep van een zorginstelling. Enerzijds geeft een zorgconsulent
voorlichting aan allochtonen over gezondheid, opvoeding en het zorgstelsel. Anderzijds verschaft de
consulent informatie of advies aan de instelling over de allochtone doelgroep. Door hun taal-, cultuuren medische kennis kunnen zij een brug slaan in de communicatiekloof tussen arts en de allochtone
zorgvrager. Klachten worden zo beter herkend en verkeerde doorverwijzingen voorkomen.
Zorgconsulenten houden aparte spreekuren of zijn bij een huisartsconsult aanwezig. FORUM en NIGZ
hebben een handboek (2004) ontwikkeld voor de allochtone zorgconsulent. Recent werd
geconstateerd dat VETC'ers in het ziekenhuis nauwelijks worden ingezet.
45
Box: Tools voor artsen
-
Zakboekje communicatie hulpverlening allochtonen (NIGZ, 2008)
-
'Elkaar begrijpen helpt'. Onder deze titel zijn boekjes verschenen over communiceren met
oudere allochtone ouderen in vijf talen (NIGZ en Meavita, 2007).
Via internet is een handleiding voor de gebruikers te downloaden (op:
http://nigz.nl/index.cfmact=winkel.detail&pid=965&ShopID=).
-
Tolkencentra:
www.tvcn.nl Tolk-vertaalcentrum Nederland
telefoon reserveren tolk – 088 -2555222
telefoon direct vertalen – 088- 2555223
-
(Huis)artsen die ondersteuning willen van een allochtone zorgconsulent, kunnen terecht bij de
GGD of www.vetc.nl.
Concluderend
De gezondheidszorg kan cultureel competent genoemd worden als een set van congruente
gedragingen, attitudes en beleidsuitgangspunten samenkomen in een systeem, organisatie of bij
professionals, en die dat systeem, organisatie of die professionals in staat stellen effectief te werken in
interculturele situaties (situaties waarin verschillende culturen elkaar kruisen) (Logghe e.a., 2004).
Zoals we al gezien hebben liggen kansen en problemen op alle drie hierboven genoemde niveaus
(systeem, organisatie, professionals). In meer maar meest nog in mindere mate wordt er adequaat
op ingesprongen, vooral op het niveau van de professionals. Die lopen immers in de praktijk
tegen lastige situaties aan. Interculturalisatie is een taai en veelomvattend proces. Als het gaat
om gelijkwaardige zorg voor ieder mens zijn we er nog niet, maar inspanningen worden
gedaan om ieder mens (helaas nog beperkt tot de Noord-West Europese landen en de
Verenigde Staten, Canada en Australië – de 'rijke' wereld) gelijke kans te geven op
gezondheid(szorg).
46
Het volgende hoofdstuk gaat in op de bijzondere rol die het medisch onderwijs speelt in de
interculturalisatie van de gezondheidszorg.
Hoofdstuk 5
MEDISCH ONDERWIJS
Inleiding
Hoewel interculturalisatie relevant is voor alle beroepsgroepen in de gezondheidszorg, beperkt het
onderwerp van dit hoofdstuk zich tot het medisch onderwijs. In het onderzoek dat hier wordt
beschreven gaat het met name over het basiscurriculum van de Nederlandse artsopleiding, gegeven
aan de acht geneeskundefacultulteiten in Nederland. Regelmatig wordt verwezen naar de drie
algemene pijlers van het onderwijs: kennis, vaardigheden en attitude. De eindtermen van de
artsopleiding in Nederland (Raamplan Geneeskunde 2001) leunen hierop.
In dit hoofdstuk wordt aandacht besteed aan internationaal literatuur over onderzoek, filosofie en (de
implementatie van) beleid over intercultureel onderwijs en onderwijsmethoden.
'Culturele competenties' komen vaak aan de orde, omdat deze in de literatuur een centrale rol spelen
in intercultureel medisch onderwijs.
Menselijke arts
Bas Haring geeft colleges wetenschap en filosofie voor geneeskundestudenten in Leiden. Hij stelt dat
een geneeskundestudent de keus heeft: “een 'technische' arts die het mechaniek van het lichaam
goed laat werken of een 'menselijke' arts die mensen beter in hun vel laat zitten. Als je iemand
aandacht en tijd geeft, los je al een deel van het probleem op” (Croonen, 2008).
Zoals de Romeinse filosoof Seneca zei: wanneer je last krijgt van een ziekte, heb je twee problemen:
de ziekte zelf en het probleem dat je hebt. Het is de kunst om dat laatste niet te groot te laten
worden”(Croonen, 2008). Arthur Kleinman (1978) heeft tevens een dergelijk belangrijk onderscheid
gemaakt tussen disease en illness – zie hoofdstuk 4.
47
Medische filosofie
In de onderstaande tabel geven Wakeford e.a. (1986) aan dat de meeste medisch specialisten kiezen
voor een voornamelijk humanistische medische filosofie versus een technische medische filosofie.
(Bron: Wakeford e.a., 1986).
Noodzaak van interculturalisatie in medisch onderwijs
In hoofdstuk 4 werden de twee argumenten/drijfveren voor de interculturalisatie van organisaties van
Glastra (2001) genoemd (externe en interne factoren). Voor het medisch onderwijs zouden deze
argumenten als volgt kunnen worden toegelicht:
Externe factoren: (politieke en) sociale opvattingen over rechtvaardigheid.
Artikel 1 van de Nederlandse Grondwet beschouwend, kunnen beleidsmakers er niet om heen dat we
er alles aan moeten doen om iedereen gelijkwaardige kans te geven op gezondheid(szorg).
Interne factoren: een beroepstechnische reden: de effectiviteit van de zorg.
Intercultureel onderwijs kan een essentiële bijdrage leveren aan het bevorderen van competente
beroepsbeoefenaars in de gezondheidszorg. Immers elk jaar studeert een nieuw cohort basisartsen af
waarvan een groot deel de kliniek in gaat en daar te maken krijgt met de etnisch en cultureel diverse
patiëntenpopulatie.
48
Zoals in hoofdstuk 4 naar voren kwam, is het van belang dat de gezondheidszorg interculturaliseert:
de organisatie en diensten aanpast aan de door diversiteit gekenmerkte patiëntenpopulatie.
Voor onderzoekers en professionals (artsen, verpleegkundigen, psychologen en dergelijke) in de
gezondheidszorg is het van toenemend belang om te worden toegerust voor de hulpverlening aan
patiënten met verschillende culturele en etnische achtergronden.
In (inter)nationale literatuur komt dan ook naar voren dat culturele competentie een noodzaak is voor
de opleiding van artsen binnen de huidige maatschappelijke context van toenemende diversiteit.
In Nederland wordt nauwelijks wetenschappelijke literatuur gepubliceerd over hoe de interculturalisatie
van het medisch onderwijs vorm zou moeten krijgen. De meeste organisaties in het werkveld neigen
er meestal toe alleen 'stukjes van de puzzel' aan te pakken (Logghe, Elteren, 2004).
De noodzaak tot het interculturaliseren van de inhoud van het medisch curriculum werd in 2000 door
de Raad voor de Volksgezondheid en Zorg (RVZ, 2000a, 2000b) onderkend, als onderdeel van het
interculturalisatieproces van de gezondheidszorg.
Eén van de bevindingen in het rapport van de RVZ (2000a, p. 47) is dat “op een enkele uitzondering
na in vrijwel de meeste opleidingen in de gezondheidszorg geen structurele aandacht besteed wordt
aan interculturele hulpverlening of in het curriculum integrale aandacht aan etnisch-culturele diversiteit
gegeven”. In het RVZ rapport (2000a) wordt als vierde aanbeveling genoemd: “Het vak interculturele
zorgverlening dient een vaste plaats te hebben in het curriculum en de eindtermen van de
opleidingen. Nog beter is: in alle vakken integraal aandacht besteden aan de etnisch-culturele
diversiteit van zorgvragers”.
Uit een inventarisatiestudie naar de Interulturalisatie van het medisch onderwijs in Nederland bleek
dat het onderwijs in de basisopleiding geneeskunde onvoldoende is afgestemd op de etnisch en
cultureel diverse patiëntenpopulatie in Nederland (Van Wieringen et al, 2001, Suurmond et al., 2006).
Alleen in Nijmegen en bij de Vrije Universiteit in Amsterdam was intercultureel onderwijs expliciet en
exclusief terug te vinden in het verplichte curriculum. Bij de andere zes faculteiten was het onderwijs
facultatief of was het minder expliciet terug te vinden in het curriculum (Van Wieringen et al., 2001).
Voor zover bekend is er geen inventarisatie van de stand van zaken bij de geneeskundeopleidingen
gedaan die bovenstaande bevindingen kan weerleggen.
De inventarisatie van de interculturalisatie van het medisch onderwijs in Nederland van Van Wieringen
49
(2001) kreeg destijds veel aandacht (Van der Veen, 2003).
In een studie (Betancourt, 2006) onder studenten van medische opleidingen gaf 20% van de
respondenten aan zich onvoorbereid te voelen om patiënten te behandelen met culturele verschillen
aangaande een andere visie op gezondheid dan de westerse, wantrouwen of religieuze opvattingen.
In de praktijk blijken co-assistenten vaak ingezet te worden bij allochtone patiënten. Zij zijn hier echter
onvoldoende op voorbereid. Weisman, Betancourt e.a. (2005) namen bij meer dan 2000 coassistenten een vragenlijst af. Hieruit bleek dat in het onderwijs benadrukt werd dat culturele
competenties belangrijk zijn in de zorg, maar dat deze alleen in theoretisch onderwijs aan bod
kwamen en nauwelijks in de praktijk. Bovendien werd het medisch handelen van de studenten
nauwelijks geëvalueerd op intercultureel vlak.
Een afvaardiging van geneeskundestudenten (Jaarvertegenwoordiging 2006) uitte in een schriftelijke
evaluatie van de tweedejaars cursus Communicatie en Attitude 2006-2007 van het UMC Utrecht de
wens om meer aandacht te besteden aan / kennis te verkrijgen over culturele diversiteit.
Last but not least is het ook belangrijk om in te spelen op de behoeften en percepties van de patiënt.
De laatste decennia wordt een aanzienlijke hoeveelheid onderzoek gedaan naar de therapietrouw en
tevredenheid van de patiënt. Wanneer de arts ingaat op de behoeften en percepties van de patiënt is
er blijkens onderzoek een positief effect op de gezondheid. Communicatie tussen arts en patiënt is
hierbij een belangrijke factor. Onderzoek (Betancourt, 2003b) laat zien dat communicatie tussen arts
en patiënt direct verband heeft met de tevredenheid van de patiënt, therapietrouw en
gezondheidsuitkomsten.
Soms kan er een verschillende verklaring voor de ziekte bij de betreffende patiënt en de ‘westerse’
arts leven, waardoor (onvoldoende door de arts wordt geëxploreerd waarom) aanwijzingen van de arts
wellicht niet goed worden opgevolgd. Marokkaanse patiënten maken bijvoorbeeld ook veel gebruik
van typisch Marokkaanse religieuze genezers in Nederland, omringende landen en het land van
herkomst (Hoffer, 2000, Denktas, 2000). Artsen zouden dit minstens bespreekbaar moeten maken.
Daarnaast zien we in de gezondheidszorg dat de verhouding is veranderd van een doctor-centered
benadering naar een patiënt-centered benadering (zie ook box). De WGBO stelt o.a. ook dat een
patiënt goed geïnformeerd moet zijn door de arts.
50
In het buitenland
Nederland is niet in de voorhoede van Europa in interculturalisatie van de medische opleidingen, maar
ook in andere westerse (diverse) samenlevingen richten geneeskundeopleidingen zich tot nu toe
slechts fragmentarisch op etnische en culturele diversiteit.
In het Verenigd Koninkrijk en Ierland is de situatie beter, maar lang nog niet ideaal.
Dogra e.a. beschrijven in hun onderzoek (2005) het onderwijs over culturele diversiteit bij 30 medische
opleidingen in het Verenigd Koninkrijk en Ierland (ten tijde van het onderzoek waren er totaal 31
medische opleidingen in het Verenigd Koninkrijk en Ierland). In 13 opleidingen was culturele diversiteit
geïntegreerd in het hele curriculum. In 24 opleidingen was culturele diversiteit deel van het curriculum.
Bij 23 opleidingen werd het onderwijs aangeboden als onderdeel van een andere cursus. In 5
opleidingen was er een aparte cursus. Voorts werden op 11 opleidingen vier of vijf verschillende
onderwijsmethoden gebruikt. De meest genoemde methoden waren kleinschalig werkgroeponderwijs,
discussies, lezingen, probleem gestuurd onderwijs, praktijkstages en workshops.
Dogra e.a. signaleren dat in de UK en Ierland tussen 1995 en 2003 meer onderwijs is in culturele
diversiteit, maar dat de UK achter loopt op de VS. En dat er onduidelijkheid is over wat
diversiteitstraining inhoudt (Dogra e.a., 2005). [[HIER MEER MEE DOEN?]]
Europa loopt met de interculturalisatie van het medisch onderwijs achter op de ontwikkelingen in
andere, van origine etnisch en cultureel diverse landen als de VS, Canada en Australië.
Steeds meer overheden en bestuurders van medische centra in de Verenigde Staten, Canada en
Australië zien het belang in van het onderwijzen van culturele competentie op integrale wijze in het
curriculum (White e.a., 2006, Brotherton e.a., 2004), maar van structurele inbedding is (nog) weinig
sprake. In de Verenigde Staten (Flores e.a., 2000, Tervalon, 2003) werd geconstateerd dat
geneeskundeopleidingen zich daar ook (nog) niet langdurig integraal richten op de etnische en
culturele diversiteit van de samenleving.
Onderzoek (Brotherton, 2004) naar afgestudeerde basisartsen in 2003-2004 in de Verenigde Staten
laat zien weliswaar een groei zien in het aantal onderwijsprogramma's dat aandacht besteed aan
bewustzijn in culturele competentie van 35.7% in 2000-2001 naar 50.7% in 2003-2004.
Betancourt e.a (2005) interviewden experts (managers in de zorg, academici en ambtenaren) in
culturele competentie. De geïnterviewden vinden standaardisatie van trainingsprogramma's binnen de
medische opleidingen en opleiding van faculteitsmedewerkers nodig.
51
In de huidige tijd wordt sommige staten van de Verenigde Staten wetgeving vastgelegd waarin
zorgverleners moeten worden getraind in culturele competentie. In New Mexico is recentelijk een wet
aangenomen waarin instituten voor hogere opleidingen verplicht worden om trainingen in culturele
competenties te verweven in de medische opleidingen: "The critical thing here is developing sensitivity
and the understanding that not every culture responds to medical providers in the same way, sees
medicine in the same way" (Fonseca, 2008). Heden wordt de training vormgegeven en de planning is
dat de training in 2010 een plek heeft in de curricula in New Mexico.
In New Jersey moeten medische opleidingen net als in New Mexico hun studenten trainen in culturele
competentie, maar daar moeten practiserende artsen tevens een training culturele competentie doen,
als ze die nog niet tijdens hun opleiding hebben gedaan.
Ook in California geldt de verplichting dat elke medische vervolgopleiding een element van 'cultural
and linguistic competency' heeft.
HMS hier ook noemen???? [[zoek na]]]
52
2. Wat is nodig?
Competentiegebieden medisch specialist
Eind jaren 90 zijn in Canada op basis van breed onderzoek zeven rollen geformuleerd. Dit zijn de
eisen waaraan de medisch beroepsbeoefenaar moet voldoen en daarmee vormen deze de leidende
indeling voor de eindtermen van de medische opleidingen. Deze rollen (CanMEDS 2005) zijn in
Nederland ook de standaard in de medische opleidingen.
De CanMEDS 2005 rollen beschrijven de volgende zeven competentiegebieden7 (rollen):(1) Medical
Expert / Clinical Decision Maker, (2) Communicator, (3) Collaborator, (4) Scholar, (5) Health Advocate,
(6) Manager en (7) Professional.
Bron: The Royal College of Physicians and Surgeons of Canada, 2008
Vertaald naar het Nederlands zijn rondom de centrale rol van (1) Medisch Handelen de volgende
rollen van invloed: (2) Communicatie, (3) Samenwerking, (4) Kennis en wetenschap, (5)
7 Centraal concept vormt de term 'competentie', dit verwijst naar observeerbaar gedrag waaruit blijkt dat men toegerust is
voor de praktijk of een onderdeel daarvan: de student ‘doet’, ‘laat zien’.
Voor elk van de gedefinieerde competenties kan desgewenst worden aangegeven hoe deze is samengesteld in termen
van:
• kennis (theoretische onderbouwing): de student kent, weet
• vaardigheid: de student kan
• attitude (motivatie/opvattingen): de student vindt, is bereid.
53
Maatschappelijk handelen, (6) Organisatie en (7) Professionaliteit.
In de toelichting op de zeven rollen komen de factoren cultuur en etniciteit voor in rol (2)
Communicator, in rol (5) Maatschappelijk handelen [[[ZOEK NA!!]] en in rol (7) Professionaliteit.
Multiculturaliteit in de geneeskundeopleiding
De eindtermen van de artsopleiding in Nederland worden beschreven in het Raamplan Geneeskunde
2001 (Metz e.a., 2001). De eindtermen leunen op de drie algemene pijlers van het onderwijs: kennis,
vaardigheden en attitude.
Culturele competenties zijn goed in te passen in deze algemene eindtermen, zoals hierna zal worden
beschreven.
Volgens Suurmond e.a. (2006) zijn twee voorwaarden van belang bij de invoering van culturele
competentie in het medisch onderwijs:
(A)
een zo specifiek mogelijke invulling van culturele competentie en
(B)
een integrale inbedding van de ontwikkeling van culturele competenties bij medisch studenten
gedurende de hele basisopleiding tot arts.
(A) Een zo specifiek mogelijke invulling van culturele competentie
Culturele competenties zouden volgens Suurmond e.a. (2006) zoveel mogelijk moeten aansluiten bij
de eindtermen van de geneeskundeopleiding, geformuleerd in het Raamplan geneeskunde (Metz e.a.)
uit 2001. Dit zijn algemene eindtermen waarin onderscheid wordt gemaakt tussen medisch-technische
aspecten, persoonlijke aspecten en aspecten in relatie tot de maatschappij en het
gezondheidssysteem.
In figuur 2 wordt een overzicht gegeven van de aspecten van het Raamplan waarop culturele
competenties zouden kunnen aansluiten.
Figuur 2 : Culturele competenties, aansluitend bij het Raamplan Geneeskunde 2001
(Bron: Suurmond e.a., 2006)
_________________________________________________________________________________
Medisch-technische aspecten
- kennis van de epidemiologie en klinische manifestatie van ziekte in verschillende etnische groepen
- kennis van de verschillende effecten van behandeling in verschillende etnische groepen
Persoonlijke aspecten
- kennis van de context waarin mensen leven (cultureel, sociaal, historisch)
54
- zich bewust zijn van de wijze waarop de culturele herkomst van de patiënt diens ideeën over
gezondheid en gezondheidszorg, referentiekader, vanzelfsprekendheid van normen en waarden kan
beïnvloeden
- zich bewust zijn van de eigen ideeën over gezondheid en gezondheidszorg, eigen referentiekader en
vanzelfsprekendheid van eigen normen en waarden
- zich bewust zijn van eigen vooroordelen en de neiging tot stereotyperen
- zich bewust zijn van persoonlijke en professionele onzekerheid
- flexibel en creatief kunnen inspelen op nieuwe situaties
- in staat zijn informatie over te brengen op een voor de patiënt begrijpelijke wijze en inzien wanneer
externe hulp nodig is bij communicatie (bijvoorbeeld tolken, zorgconsulenten)8
Aspecten in relatie tot de maatschappij en het gezondheidszorgsysteem
- kennis van wettelijke regels en juridische procedures met betrekking tot de zorg aan een diverse
patiëntengroep9
De richtlijnen voor een Profiel Kwaliteitszorg voor allochtonen van Bedaux e.a. (1997) zouden als
specifieke aanvulling kunnen dienen op de punten die Suurmond (2006) noemt voor de inbedding van
culturele competentie in de eindtermen van het basiscurriculum Geneeskunde. Het onderwijs aan
toekomstige artsen zou idealiter uit moeten gaan van onderstaande richtlijnen om hen met voldoende
competentie toe te rusten om hulp te verlenen aan de door diversiteit gekenmerkte patiëntenpopulatie
(geciteerd uit Van Wieringen e.a., 2001). In figuur 3 worden deze richtlijnen beschreven.
___________________________________________________________________________________
Figuur 3 : Richtlijnen voor voldoende competentie van artsen om hulp te kunnen verlenen aan
de door diversiteit gekenmerkte patiëntenpopulatie (Bron: Bedaux e.a., 1997)
a. Kennis van en inzicht in de achtergronden en de situatie van de allochtone patiënt en de
ziekmakende en ziekte in stand houdende factoren die uit deze omstandigheden kunnen voortvloeien.
b. Kennis van voorkomen, verloop en behandeling van specifieke ziekten en voor (groepen van)
allochtonen specifieke morbiditeitspatronen en inzicht in specifieke geneeswijzen in relatie tot de
allochtone patiënten.
c. Inzicht in de ervaringen/kennis/wensen/(on)mogelijkheden bij de allochtone patiënt ten aanzien van
8 Dit punt zou kunnen volgen op een nieuw toe te voegen voorafgaand punt: 'in staat zijn om een goed intercultureel
gesprek te voeren door te luisteren, mensen op hun gemak te stellen, misverstanden (cultureel of niet cultureel van aard)
te erkennen' etc.
9 Onder deze kop zou 'Kennis van de maatschappelijke positie van migranten' ook goed passen (KL).
55
gezondheid, gezondheidsbevordering en ziektebeleving.
d. In staat om – op basis van boven beschreven kennis en inzichten – een goede vertrouwensrelatie
met de allochtone patiënt op te bouwen en op adequate wijze met hem/haar te communiceren in
begrijpelijke taal.10
e. In staat om gebruik te maken van voor de zorg aan allochtone patiënten aangepaste instrumenten
zoals standaarden, zorg- en behandelprotocollen, richtlijnen en checklisten.
f. Bereid en in staat om de allochtone patiënt goed te informeren over:
-
de diagnose en de mogelijkheden tot behandeling;
-
(het verloop van) de behandeling;
-
de rechten en plichten als patiënt;
-
de gang van zaken in de eigen praktijk;
en toestemming te vragen voor:
-
het aangaan van de behandelingsovereenkomst en
-
verrichtingen als onderzoek en behandeling.
en hem/haar in staat te stellen:
-
tot verantwoorde beslissingen te komen;
-
optimaal gebruik te maken van zijn/haar recht informatie te vragen, inzicht te krijgen in het
eigen patiëntendossier en anderszins te handelen volgens de vastgestelde rechten en plichten van
patiënten;
Indien de patiënt onvoldoende Nederlands spreekt en/of verstaat wordt de hulp ingeroepen van een
professionele tolkenvoorziening.
g. In staat stellen om de grenzen van de eigen deskundigheid ten aanzien van de allochtone patiënt in
te schatten.
Bereid om tijdig specifieke deskundigheid (migrantendeskundige, tolkendiensten, zorgconsulent et
cetera) in te schakelen, indien men niet in staat is een goede relatie en/of communicatie met de
allochtone patiënt op te bouwen.
h. In staat waar wenselijk, nuttig en nodig familieleden van de allochtone patiënt in de zorg te
betrekken.
i. In staat om de kwaliteit van de zorgrelatie te bewaken in alle fasen van het zorgcontract:
- anamnesefase;
- hypothesefase;
- diagnoseonderzoek;
10 Dit punt zou nog kunnen worden geëxpliciteerd met: 'in staat zijn om een goed intercultureel gesprek te voeren door te
luisteren, mensen op hun gemak te stellen, misverstanden (cultureel of niet cultureel van aard) te erkennen' etc.
56
- diagnosestelling;
- informatie/compliance;
- therapiefase;
- eventueel nazorg.
j. Bereid en in staat om de ontwikkelingen in de eigen professie met betrekking tot de zorg aan
allochtonen actief te volgen.
k. Bereid en in staat om de eigen deskundigheid te bewaken en waar nodig te verbeteren door middel
van deelname aan op de zorg aan allochtone patiënten gerichte patiëntbesprekingen, intervisie,
intercollegiale toetsing en andere vormen van bijscholing binnen de eigen beroepsgroep.
(B) Integrale inbedding in het curriculum
Betancourt (2003) heeft een conceptuele benadering en een raamwerk voor evaluatie geschreven
voor cross-culturele medische opleidingen. Betancourt beschrijft hoe culturele competenties in het
onderwijs kunnen worden geïmplementeerd. Hij onderscheidt drie verschillende benaderingen die alle
even waardevol zijn, maar als aparte benadering te beperkt zijn. Net als een kruk met drie poten
hebben ze elkaar nodig, ze ondersteunen elkaar en vullen elkaar aan (Betancourt, 2003).
In de multiculturele benadering staat kennis centraal over gedrag, ideeën of epidemiologische
kenmerken van bepaalde etnische groepen. Het doel van deze vorm van culturele competentie is
specifieke kennis te over verschillende groepen te ontwikkelen en het idee te ontstijgen dat alle
culturen op een hoop gegooid kunnen worden. Deze benadering wordt onderwezen tijdens de hele
opleiding.
In de cultureel sensitieve benadering staan attitudes als menselijkheid, empathie, nieuwsgierigheid
en gevoeligheid centraal. Naast inzicht in waarden ven ideeën van patiënten met een andere culturele
achtergrond is bewustwording van de eigen culturele normen en waarden belangrijk, bijvoorbeeld
bewustwording van de neiging om in stereotypen te denken. Deze benadering wordt vroeg in het
eerste jaar en in het tweede jaar onderwezen.
In de crossculturele benadering staan vaardigheden centraal, om de leefwereld, ideeën en
behoeften van een patiënt met een andere culturele achtergrond te kunnen achterhalen en bespreken.
Het gaat bijvoorbeeld om het aanleren van vaardigheden zoals leren luisteren, vragen stellen,
doorvragen, respect tonen en onderhandelen. Ook het kunnen inzetten van tolken of werken met
allochtone zorgconsulenten. Dit is een praktische benadering die onderwezen wordt in de klinische
jaren.
Betancourt (2003) waarschuwt expliciet om niet te veel nadruk te leggen op kennis over culturele
57
verschillen, vanwege het gevaar van stereotypering en categorisatie bij studenten.[[[[ noodzakelijke
kennis... p. 564 ]]]]] Alleen kennisgericht onderwijs is niet voldoende, gegeven het dynamische
karakter van cultuur en de diversiteit binnen verschillende etnische en culturele groepen.
Zoals onderzoek van Macrae (1994) aantoont, kan het activeren van sociale stereotypen het gebruik
van deze stereotypen doen toenemen. Er kan een averechts effect optreden van een
'kookboekbenadering': teveel generalisatie van kennis over groepen. Daarom moet in het begin van
en voortdurend in de opleiding een attitude van menselijkheid, empathie en nieuwsgierigheid een
onmiskenbaar deel zijn van de professionele vorming.
Kripliani (2006) neemt de driepoot van Betancourt over en schrijft uit wat elke benadering zou moeten
bevatten:
- de multiculturele benadering bevat kennis over: informatie verstrekking, definities, concepten,
(sociale) determinanten van gezondheid, variaties in ziekten en ziektegedrag en prevalentie van
ziekten;
- de cross-culturele benadering gaat om de volgende vaardigheden:
klinische en communicatieve vaardigheden, verklaringsmodellen, het werken met tolken en
intercultureel bemiddelaars; en
- de cultural awareness / cultural sensitivity benadering beschrijft een houding:
van rekening houden met impact van socio-economische factoren op waarden en normen en gedrag
van individuele patiënten en hoe deze factoren impact kunnen hebben op klinische uitkomsten en van
zelfreflectie over eigen bias in verband met racisme en gender.
Bewustzijnsbevordering is nodig. De eerste stap is bewustzijn van de eigen culturele bias (Rosen e.a.,
2004). Dat blijkt ook uit onderzoek van Lempp e.a. (2006). Lempp e.a. geven aan dat, ook al zeiden
de geïnterviewde studenten zelf dat zij geen ervaringen hadden met genderverschillen, studenten wel
degelijk gender stereotypes tentoon stellen; bijvoorbeeld dat vrouwen voornamelijk zorgzame en
empathische attitudes met zich meebrengen en dat chirurgen gebaat zijn bij mannelijke
eigenschappen als fysieke kracht. Deze studie brengt de nood naar voren van het aan de orde stellen
van aspecten van deze relatief verborgen elementen van de studentencultuur; het bediscussiëren van
wat soms het verborgen curriculum van de artsopleiding en de medische praktijk wordt genoemd.
Gregg en Saha (2006) zijn van mening dat cultuur te statisch wordt gedefinieerd in het medisch
onderwijs over culturele competenties. Dit leidt makkelijk tot oversimplificering, sterotypen en culturele
58
misverstanden. Gregg en Saha vinden het belangrijk om in een curriculum een holisitsche en
complexe visie op cultuur, gezondheid en gezondheidsverschillen te ontwikkelen (Suurmond e.a.,
2006).
Box: patiëntgerichtheid
Patiëntgerichtheid is onverminderd belangrijk. Mead and Bower (2000) noemen vijf conceptuele
kenmerken van patiëntgerichtheid ; 1) biopsychosociaal perspectief, 2) patiënt als persoon, 3) delen
van macht en verantwoordelijkheid, 4) therapeutische verbondenheid (therapeutic alliance), 5) dokter
als persoon.
Culturele competentie
Hoe je culturele competenties in het onderwijs vormgeeft heeft te maken met hoe je tegen de inhoud
van dit begrip aankijkt. Culturele competentie wordt in de literatuur op verschillende manieren
uitgewerkt. Soms aan de hand van specifieke etnische of culturele groepen, soms in de vorm van
richtlijnen voor hulpverlening aan etnische of cultureel diverse patiëntgroepen en soms in de vorm van
kritiek op de modellen die in de westerse opleidingen centraal staan (Logghe e.a, 2004).
Wat zijn culturele competenties? Culturele competenties voor de beroepsbeoefenaar worden meest
gedefinieerd als de attitudes, kennis en vaardigheden die een arts nodig heeft om op een passende
manier zorg te kunnen verlenen aan een cultureel of etnisch diverse patiëntenpopulatie (Betancourt,
1999, 2003; Kramer, 2004; Seeleman e.a., 2006). Culturele competentie van een arts zal bevorderlijk
zijn voor de efficiëntie van het contact tussen arts en patiënt, de onderlinge communicatie en
samenwerking, voor de therapietrouw en uiteindelijk voor de gezondheid van de patiënt.[[[REFS]]]]
Drie uitgangpunten (Kramer, 2004) die meest worden gebruikt in theoretische modellen van culturele
competenties zijn:
1. Bekendheid met de eigen culturele achtergrond en de beperking daarvan
2. De wereldvisie van de ander leren kennen en gebruiken
3. Het strategisch kunnen hanteren van cultureel specifieke interventies
Hieronder worden een aantal visies van grondleggers over het denken over culturele competentie
beschreven (Kramer, 2004).
59
Sue (1998) heeft onderzocht of culturele matching tussen cliënten en therapeuten tot betere resultaten
leidt. De uitkomst van dit onderzoek was dat de match tussen cliënt en therapeut van invloed is op de
uitkomst van de behandeling. De match dient volgens Sue niet zozeer een etnisch gerelateerde match
te zijn maar een cognitieve match. Dit houdt in: vergelijkbare opvattingen over doelen van
behandeling, voorkeuren voor manieren om problemen op te lossen en een vergelijkbare mate van
acculturalisatie van zowel therapeuten als cliënten.
Ander onderzoek laat tevens zien dat etnische matching niet van essentieel belang is (zie Knipscheer
en Kleber, 2004a; in een paragraaf hierboven beschreven). Internationaal onderzoek naar de effecten
van 'race concordance' of 'race discordance' laten verschillende resultaten zien.
Sue stelt drie aspecten voor die van belang zijn in de culturele competentie van hulpverleners.
(1) Scientific mindedness, het formuleren en op creatieve wijze toetsen van hypothesen in plaats van
het trekken van voorbarige conclusies over de status van cultureel andere patiënten.
(2) Dynamic sizing, de vaardigheden om te weten wanneer te generaliseren en wanneer te
individualiseren.
(3) Culture specific elements, over kennis en inzicht beschikken van het eigen wereldbeeld en dat van
specifieke groepen, inzicht in socio-politieke invloeden en vaardigheden die nodig zijn om met
cultureel verschillende groepen te werken.
Sue stelt dat de de drie kenmerken van culturele competentie onafhankelijk van elkaar zijn.
Hulpverleners kunnen dus over een, twee of drie kenmerken beschikken. En op alle drie de
kenmerken zullen hulpverleners in verschillende mate competent zijn.
Facilov (1995) benadrukt het tegelijkertijd lid kunnen zijn van allerlei groepen. Zij gebruikt twee
concepten om het multidimensionale karakter van cultuur te beschrijven; die concepten zijn 'cultural
borderlands' en 'ecological niche'. De culturele grensgebieden verwijzen naar situaties waarin
verschillen en overeenkomsten tussen en in groepen elkaar overlappen. Het idee van ecological niche
kan de hulpverlener helpen te begrijpen welke verschillende posities cliënten tegelijkertijd innemen. Zo
kan een niche de vorm aannemen van een narratief waarin verschillende contexten worden
opgenomen.
Wat kan je in het onderwijs doen?
De verschillende (in de voorgaande paragraaf beschreven) modellen hebben overeenkomsten. In alle
gaat het om een drieluik van kennis, vaardigheden en attitudes. Hoe culturele competenties in het
60
onderwijs (structureel) ingevuld kunnen komen en de uitwerking die culturele competenties krijgen in
het medisch onderwijs, wordt in het hieronder staande stuk besproken.
Onderwijsmethoden
Internationale literatuur laat tevens zien dat een groot aantal onderzoeken is gedaan en cursussen is
ontworpen. Hierbij worden soms richtlijnen en professionele standaarden ontwikkeld waarvan de arts
verantwoording dient af te leggen. In deze aanpak wordt cultuur veelal in samenhang gezien in een
contextueel netwerk van relaties in taal, tradities geschiedenis en economie etc.
De medische antropologie is hiervoor een inspirerend vakgebied.
Beach e.a. (2005) laten in een review van interventies on de culturele competenties te verbeteren zien
dat er bewijs is dat training in culturele competentie helpt: de kennis van professionals is in 17 van de
19 onderzochte studies verbeterd, de attitudes in verbeterden in 21 van 25 en de vaardigheden in 14
van 14 onderzochte studies.
Eerder werd het onderzoek (2005) van Dogra e.a. genoemd naar het onderwijs over culturele
diversiteit bij 30 medische opleidingen in de UK en Ierland. Daar zijn aparte cursussen (evenals
cursussen waarin culturele en etnische diversiteit voorkomt) en worden verschillende
onderwijsmethoden ingezet. De meest genoemde methoden waren kleinschalig werkgroeponderwijs,
discussies, lezingen, probleem gestuurd onderwijs, praktijkstages (??communicty placements) en
workshops. In de VS, Canada en Australië zijn tal van instituten gespecialiseerd in etnische en
culturele diversiteit in het medisch onderwijs. [[[REFS]]]
Met betrekking tot de inhoud van het medisch onderwijs zou de aandacht voor culturele en etnische
diversiteit zich volgens Van Wieringen e.a. (2001) moeten richten op drie verschillende aspecten:
-
epidemiologische gezondheidsverschillen tussen bevolkingsgroepen
-
communicatie met patiënten met verschillende achtergronden
-
verschillen in religieuze, sociaal-economische en culturele achtergrond van patiënten in het
algemeen en de invloed hiervan op ziekte en gezondheid(sbeleving).
In andere literatuur (zie bijv. Hendrickx, 2008) wordt ook gewezen op intercultureel onderwijs dat zich
richt op het bevorderen van bewustzijn van de eigen cultuur: impliciete aannames en bevoorrechte
positie van mensen die deel uitmaken van de cultuur van medische beroepsbeoefenaars. Dit is de
cultural sensitivity benadering waar eerder over werd gesproken. Doel van deze benadering is het
61
bevorderen van cultureel bewustzijn of culturele gevoeligheid bij studenten. Culturele gevoeligheid wil
zeggen: de bereidheid te luisteren naar de manier waarop een klacht gepresenteerd wordt, te
onderzoeken wat de betekenis ervan is voor de patiënt en samen met hem of haar te kijken wat de
beste benadering en/of behandeling is (Wolffers, 2004).
Nota bene
Volgens Milem e.a. (2005) wordt diversiteit vaak gelijkgesteld aan ideeën over multiculturaliteit. Als er
teveel aandacht is voor de ‘celebration of different cultures’ dan raken andere thema’s ten aanzien
van diversiteit, zoals verschil in machtsverhoudingen, kansen etc. onderbelicht.
Voorbeelden van de inrichting van cursussen en curricula
In dit deel wordt een (niet volledig) overzicht gegeven van de inrichting van cursussen die aandacht
besteden aan culturele en etnische diversiteit en onderwijsmethoden.
Hendrickx (2008) schrijft dat de implementatie en toetsing van culturele competentie in het medisch
onderwijs meestal begint met kennisoverdracht, om daarna vaardigheden en professioneel gedrag
aan te brengen. Sommige curricula starten met attitude vorming (cultuur exploratie, sensitiviteit voor
en betrokkenheid tot cultuur) en gaan dan over tot kennisaspecten en pas daarna vaardigheden.
Een voorbeeld van medisch onderwijs waarin de driepoot kennis, attitudes en vaardigheden is
gecombineerd is de training (1999) die Carrillo, Green en Betancourt hebben ontwikkeld voor
professionals in de eerstelijns zorg. De training bestaat uit vijf modules van twee uur. De eerste
module komt basiskennis aan de orde. De tweede module behandelt culturele kernconcepten. De
derde module gaat om het vergroten van het begrip van ziekzijn, met behulp van een vragenlijst die
Arthur Kleinman heeft ontwikkeld om de Verklarende Modellen van de patiënt te achterhalen. De
vierde module komt de bepaling van de sociale context van de patiënt aan de orde. Cross-culturele
vaardigheden zijn het onderwerp van de vijfde en laatste module.
Als sleutelfactoren van de ontwikkeling van een cross-cultureel curriculum noemen Carrillo, Green en
Betancourt als eerste de focus op de individuele patiënt: “teaches physicians to analyze the individual
patiënt's cultural and social dimensions rather than simply learning presumed cultural characteristics
of certain ethnic groups”. Ten tweede vinden Carrillo, Green en Betancourt het belangrijk om
casuïstiek te analyseren in groepsverband. Andere onderwijstechnieken die Carrillo, Green en
Betancourt noemen: video-opnames van consulten met patiënten en van simulatiegesprekken van
62
medisch studenten met simulatiepatiënten.
In 2003 beschreef Betancourt dat Objective Structured Clinical Exam (OSCE) en een reflectieve
portfolio onderdeel zouden kunnen vormen van een multifacetaire toetsing van culturele competentie.
Zoals we verderop zullen zien hebben Betancourt c.s. na deze publicatie (1999) veel meer
geschreven over culturele competentie.
Bij het instituut (Harvard Medical School, HMS) waaraan Betancourt c.s. verbonden zijn, is een
speciale commissie ingebed in het curriculum: de Culturally Competent Care Education Committee
(CCCEC). De CCCEC heeft vier deelcommissies 1) Faculteitsontwikkeling, 2) Curriculumontwikkeling,
3) Senergieën en communicatie en 4) Evaluatie en onderzoek. Elke deelcommissie doet eigen
bijdragen aan cultureel competent medisch onderwijs.
Een document over de achtergrond, geschiedenis en verwezenlijkingen van cultureel competent
onderwijs (White e.a., 2006) laat zien dat op de Harvard Medical School (HMS) verregaande plannen
zijn voor integrale inbedding van culturele competentie in het medisch onderwijs. Dit document kan
worden beschouwd als koploper in de implementatie van culturele competentie in het medisch
onderwijs. Het document kan andere medische faculteiten inspiratie geven voor de invulling van
culturele competentie in het medisch onderwijs. Daarbij kunnen de zes determinanten die Van
Wieringen (2001) noemt (die komen in het deel over het medisch onderwijs in Nederland op p. .. aan
de orde) ook als leidraad dienen ten behoeve van een daadwerkelijk structurele invulling.
Er zijn bij de HMS concrete plannen voor de integratie van culturele competentie in de volgende
cursussen: Medische Ethiek en Professionaliteit, (2) Klinische Epidemiologie en 'Population Health',
(3) Introductie op Sociale Geneeskunde en (4) Gezondheidsbeleid en Management.
Bij de HMS zijn plannen om medewerkers van de medische faculteit te trainen in culturele
competentie (White e.a., 2006). Hiervoor gebruikt men een instrument Tool for the Assessment of
Cultural Competence Training (TACCT) dat door de Association of American Medical College is
ontwikkeld.
Griswold e.a. (2007) beschrijven een voorbeeld van een onderwijsmethode die gunstig effect heeft bij
medisch studenten. Er is een aantal (13) bijeenkomsten waarin studenten in de kliniek mensen
(patiënten) met een vluchtelingen achtergrond ontmoeten. Na deze bijeenkomsten hadden de
63
studenten een groter bewustzijn van het gebruik van tolken en van cross-culturele communicatie.
Voorts hadden de studenten meer inzicht in de culturele achtergrond van vluchtelingen en tot slot
hadden de studenten geleerd van de ervaringen van culturele nederigheid. De benarde toestand van
de vluchtelingen zette studenten ertoe aan om te reflecteren over de eigen cultuur en maakte de
reden voor empathische zorg en de empowerment van de patiënten gegrond voor de studenten.
De conclusie van dit onderzoek is dat 'hands-on' leerervaring met een patiëntgerichte benadering
studenten kansen biedt om hun culturele gevoeligheid te vergroten.
Een ander voorbeeld is de methode van Cultural Immersion (onderdompeling) uit Nieuw-Zeeland.
Studenten worden 'ondergedompeld', Ze gaan een aaneengesloten week participeren in een andere
cultuur. Het effect bij studenten is dat zij reflecteren op de eigen attitudes en die van anderen jegens
verschil. Belangrijk hierbij is de notie van 'cultural safety', die focust op de mogelijke verschillen tussen
zorgverleners en patiënten die impact kunnen hebben op de zorg en die bedoeld is om aanvallen op
de culturele identiteit van de patient te minimaliseren (Crampton e.a., 2003).
Cohen-Emerique heeft in Le Choc culturel (1995) een methode voor onderwijs in culturele
competenties uitgewerkt. Cursisten (sociaal werkers en psychologen) gaven een beschrijving van een
ervaring van shock in een interculturele interactie. Cohen-Emerique verzamelde op deze manier 101
'critical incidents' in een boek en karakteriseerde hierin de factoren die de cultuur shock
veroorzaakten.
Van Wieringen e.a. (2001) bevelen aan dat theoretisch onderwijs over patiënten met een andere
etnische of culturele achtergrond zoveel mogelijk gecombineerd zou moeten worden met de
confrontatie in de praktijk.
Betancourt (2006) beschrijft dat er op de Harvard Medical School al een station culturele competentie
geëvalueerd wordt in een Objective Structured Clinical Exam (OSCE) .
Kripliani pleit er eveneens voor om tevens meer praktische vaardigheden aan te leren tijdens de
'clinical rotations'. Studenten hebben dan de mogelijkheid om vaardigheden in 'multiculturele
communicatie' te ervaren, oefenen en internaliseren (Kriplani, 2006, p. 1116). De drie raamwerken
voor interculturele interactie die Kriplani noemt zijn: LEARN (listen to patiënt; explain own opinion;
acknowledge and discuss differences and similarities; recommend treatment; & negotiate treatment)
RISK (Resources, Identity, Skills & Knowledge) en Kleinman's vragen om de Verklarende Modellen
van een patiënt te belichten.
Hofman en Arts (1994) ontwikkelden het TOPOI model voor interculturele communicatie (Tijd
64
Ordening Perspectieven Organisatie Inzet/invloed) dat ook in praktijkgericht onderwijs zou kunnen
worden ingezet.
In Nederland is inmiddels onderwijsmateriaal ontwikkeld. Recent zijn twee boeken verschenen die
goed bruikbaar zijn in het medisch onderwijs. Seeleman, Suurmond en Stronks hebben in opdracht
van ZonMw een intercultureel casusboek (2005) geschreven. De sectie Gezondheidszorg en Cultuur
van de Vrije Universiteit heeft een leerboek (Wolffers e.a., 2004) geschreven voor medisch studenten,
als leidraad voor cursussen en naslagwerk voor professionals.
Interculturalisatie van het medisch onderwijs in Nederland: beleid
Zoals uit het voorgaande blijkt is de aandacht voor diversiteit in het medisch onderwijs (ook in
Nederland) schaars en fragmentarisch in plaats van structureel. In deze paragraaf kijken we naar
waarom het niet lukt om diversiteit een integrale inbedding in het medisch onderwijs te geven.
In Nederland wordt nauwelijks wetenschappelijke literatuur gepubliceerd over hoe de interculturalisatie
van het medisch onderwijs vorm zou moeten krijgen. De meeste organisaties in het werkveld neigen
er meestal toe alleen 'stukjes van de puzzel' aan te pakken (Logghe, Elteren, 2004).
Interne factoren die Logghe (1998) noemt zijn: intercultureel inhoudelijk beleid, instroom allochtone
patiënten, intercultureel personeelsbeleid.
In de inventarisatiestudie van Van Wieringen (2001) worden de volgende determinanten van
interculturalisatie voor het medisch onderwijs genoemd:
a) Stimulatie en/of ondersteuning vanuit faculteitsbestuur en onderwijsinstituut
b) Traditie/signatuur van de faculteit
(In Utrecht is de geneeskunde opleiding sterk biomedisch gericht, evenals bij het AMC-UvA, alhoewel
hier wel een vakgroep Sociale Geneeskunde aanwezig is) (de faculteit geneeskunde van de VU is
meer gericht op filosofische en ethische kanten van geneeskunde en profileert zich hiermee, samen
met aandacht voor etnische en culturele diversiteit.)[[[meer zeggen?]]]]
c) Aanwezigheid van een trekker/pleitbezorger
d) Percentage allochtone patiënten, studenten en werknemers in de faculteit
e) Deskundigheid van huidige docenten en beleidsmedewerkers
f) Behoefte van studenten aan meer intercultureel onderwijs.
ad e) en f): De kennis van allochtone medewerkers en studenten zou kunnen worden ingezet in
65
intercultureel onderwijs. Zie hierover ook de box Diversiteit onder studenten.
Op alle door Van Wieringen e.a. genoemde determinanten wordt niet voldoende voldaan.
Van Wieringen e.a. concluderen in hun inventarisatie dat het bijgestelde Raamplan 2001 laat zien dat
er meer aandacht komt voor culturele en etnische diversiteit ten opzichte van het Raamplan 1994.
Toch staat er volgens hen nog te beknopt en in te algemene bewoordingen omschreven waaraan
toekomstige artsen moeten voldoen als het gaat om kennis, attitude en vaardigheden op het gebied
van omgang met patiënten uit verschillende culturen (Van Wieringen, 2001).
Bij de VUmc en in Nijmegen waren in 2001 verplichte cursussen11. Bij de andere faculteiten is deze
aandacht, zo die er is, meer verdeeld over de verschillende onderdelen. In hoeverre aandacht wordt
besteed aan etnische en culturele diversiteit is sterk afhankelijk van de interesse van de docent.
Nood dus voor structurele inbedding, schrijven Van Wieringen e.a. (2001). Zij doen (onder andere) de
volgende aanbevelingen:
- Theoretisch onderwijs over patiënten met een andere etnische of culturele achtergrond kan
gecombineerd worden met de confrontatie in de praktijk.
- Tijdens communicatie en attitude onderwijs kunnen studenten daadwerkelijk leren communiceren
met patiënten met een andere culturele achtergrond. De culturele competentie moet dan ook worden
beoordeeld.
- Incidentele veranderingen kunnen worden verankerd in beleid om te komen tot een samenhangend
veranderingsproces.
- De visitatiecommissie dient vanzelfsprekend aandacht te besteden aan interculturele aspecten bij de
beoordeling van het curriculum geneeskunde.
11 Zie een onderzoek (Lanting, 2008) onder tweedejaars geneeskundestudenten die een verplichte cursus Cultuur en
Gezondheid hebben gevolgd bij het VUmc.
66
Box: Diversiteit onder medisch studenten
In een landelijke steekproef in 2001 werd onder studenten geneeskunde en
gezondheidswetenschappen 5% allochtonen aangetroffen[[[REF]]].
Volgens de Studentenmonitor 2006 was 14% van alle studenten in het wetenschappelijk onderwijs in
Nederland allochtoon, gedefinieerd naar het geboorteland van de ouders, op basis van de Wet
Bevordering Evenredige Arbeidsdeelname (WBEAA). Subjectief allochtoon was 4%.
In 2006 was 14.9% van alle studenten van wetenschappelijke gezondheidszorg studies allochtoon
(eerstejaars 14.8% en ouderejaars 14.9%). 2% was subjectief allochtoon (Studentenmonitor 2006). Wat
opvalt is dat het relatieve aantal allochtone studenten die een opleiding doen in de gezondheidszorg is
toegenomen en dat onder die groep minder mensen zichzelf als 'allochtoon' beschouwen.
Uit een studie van eerstejaars geneeskundestudenten aan het Erasmus medisch centrum in Rotterdam
bleek dat 26% een migrantenachtergrond had (Selleger e.a., 2006). Het percentage allochtone
studenten bij medische faculteiten wordt het hoogst geschat bij de Universiteit van Amsterdam en de
Erasmus Universiteit in Rotterdam. Een docent schatte het aandeel allochtone geneeskundestudenten
bij de Vrije Universiteit in Amsterdam op 15%.
Ook is het opvallend dat er relatief steeds meer vrouwen geneeskunde studeren. Er waren in 20062007 bijna twee keer zo veel vrouwen (11690) als mannen (6130) die geneeskunde studeren (CBS,
2008). Ook in de Verenigde Staten zijn steeds meer vrouwen die geneeskunde studeren. In 2003
waren er voor het eerst meer vrouwen dan mannen die zich aanmeldden voor de medische opleiding
(Brotherton e.a., 2004).
Verschillende auteurs buiten Nederland pleiten ervoor om deze diversiteit onder studenten te benutten
in intercultureel onderwijs. Uit onderzoek (White 2003) is gebleken dat er gunstige effecten optreden bij
de studenten. Milem e.a. (2005) schrijven: “Diversity can create a rich social environment that
subsequently can be used as an educational tool to promote all students’ learning and development
(p.8).”
Whitla (2003) schrijft dat een diverse studentenpopulatie studenten in de gelegenheid stelt om
informatie uit te wisselen en een fundament te leggen voor culturele competentie middels het delen van
waardensystemen van verschillende culturen. De eerste stap is bewustzijn van de eigen culturele bias
(Rosen e.a., 2004).
Als er (te) weinig diversiteit onder studenten is, dan kan dat leiden tot ‘tokenism’. Dat wil zeggen dat
allochtone studenten heel ‘zichtbaar’ zijn, en dat groepsverschillen overdreven kunnen worden. Hierin
67
ligt de valkuil dat allochtone studenten worden beschouwd als representanten van hun
etnische/religieuze groep (en bijvoorbeeld worden geacht hun etnische groep te ‘verdedigen’). Hier
komt weer het belang naar voren om studenten vooral mee te geven dat het denken in stereotypes
voorkomen moet worden en dat deze kennis kan worden benut, maar vooral ook gerelativeerd door
nieuwsgierig te zijn naar de perspectieven van het individu.
Hoe etnische en culturele diversiteit in te zetten in het medisch onderwijs? Actieve ondersteuning van
de onderwijsinstelling is belangrijk, omdat het studenten een gevoel geeft van 'commitment' vanuit de
instelling. Zoals Milem e.a. (2005) zeggen, “it appears that students’ assessments and perceptions of
their institution’s overall commitment to diversity are influential in determining whether or not they are
able to benefit from diversity. Evidence suggests that students are more likely to perceive greater
levels of institutional commitment when campuses enact a more comprehensive diversity approach,
as opposed to a piecemeal one. The effects of strong institutional commitment to diversity may
positively affect not only individual outcomes but also the campus climate, which further reinforces the
benefits associated with diversity.” (p.11)
In 2001 werd bij alle 8 medische faculteiten in Nederland geen of te weinig gebruik gemaakt van
allochtone simulatiepatiënten (Van Wieringen e.a., 2001).
Selleger (2000) vond in een kleinschalig onderzoek naar simulatiepatiënten op de VU dat
'minderheidspatiënten' ondervertegenwoordigd waren en dat studenten dus te weinig voorbereid
werden op de praktijk. In simulatierollen voor allochtone simulatiepatiënten lag vaak de nadruk op
psychosociale problemen. Selleger deed de aanbevelingen om meer diversiteit in rollen voor
simulatiepatiënten en om betrokkenheid van deskundigen uit migrantengroepen.
Medische studenten
Studies laten zien dat medisch studenten tijdens hun geneeskundestudie een interesse ontwikkelen in
een toekomstige specialisatie, maar dat het merendeel van de studenten de uiteindelijke beslissing
maakt in de praktijk tijdens de co-schappen (Horn e.a., 2008, Tai-Pong, 1997).
Parallel aan de keuze voor een medisch specialisme gaat de interesse in culturele diversiteit: na
ervaringen met patiënten in de praktijk hebben studenten meer motivatie om te leren.
Veelal geven studenten zelf aan behoefte te hebben aan onderwijs over omgaan met diversiteit bij
patiënten als zij in de praktijk in de co-schappen aanlopen tegen lastige situaties in de kliniek.
68
In de praktijk blijken co-assistenten vaak ingezet te worden bij allochtone patiënten. Zij zijn hier echter
onvoldoende op voorbereid. Weisman, Betancourt e.a. (2005) namen in de Verenigde Staten bij meer
dan 2000 co-assistenten een vragenlijst af. Hieruit bleek dat in het onderwijs benadrukt werd dat
culturele competenties belangrijk zijn in de zorg, maar dat deze alleen in theoretisch onderwijs aan
bod kwamen en nauwelijks in de praktijk. Bovendien werd het medisch handelen van de studenten
nauwelijks geëvalueerd op intercultureel vlak.
Een afvaardiging van studenten (Jaarvertegenwoordiging 2, 2007) uitte in een schriftelijke evaluatie
van de cursus Communicatie en Attitude 2006-2007 voor tweedejaars geneeskundestudenten van het
UMC Utrecht de wens om meer aandacht te besteden aan / kennis te verkrijgen over culturele
diversiteit. “Het lijkt ons uitermate zinvol om ook een stuk van het multiculturele aspect in jaar 2 naar
voren te brengen. Het is in de kliniek van belang dat studenten iets van de achtergronden van andere
culturen weten en hiermee om weten te gaan” (JVT 2, 2007). Tijdens dezelfde cursus gegeven in
begin 2008 aan het volgende cohort tweedejaars geneeskundestudenten kwam weer de (mondelinge)
vraag naar voren om meer onderwijs over culturele diversiteit.
Conclusie / discussie
De centrale vraag van deze scriptie was: wat zijn de gevolgen van toenemende etnische en culturele
diversiteit voor de gezondheidszorg, in het bijzonder het medisch onderwijs.
In deze scriptie wordt geïllustreerd hoe de divers de Nederlandse samenleving is geworden. Deze
diversiteit brengt naast rijkdom ook knelpunten met zich mee. Met name niet-westerse allochtonen
vinden moeilijker aansluiting binnen de gezondheidszorg. Dit heeft invloed op de toegankelijkheid en
de kwaliteit van de zorg voor deze doelgroep. In het kader van de kwaliteit zien we belangrijke
vraagstukken, waar het gaat om de trend van standaardisatie van diagnostische hulpmiddelen en de
communicatie met de patiënt. (Een deel van) de medisch professionals wacht op een antwoord.
Om in te spelen op de toenemende diversiteit van de Nederlandse bevolking is het van belang dat er
een proces van interculturalisatie, zowel extern als intern, plaatsvindt. Tot 2002 kon interculturalisatie
in de gezondheidszorg zich verheugen in de aandacht van de landelijke politiek, waarbij ook
69
beleidsmaatregelen werden voorgesteld en geld beschikbaar werd gesteld. Daarna heeft er echter
een ommezwaai plaatsgevonden. In het kabinet Balkenende kwam de nadruk te liggen op inburgeren
in plaats van op integratie. De dienstdoende minister gaf aan dat interculturalisatie met name een
interne kwestie binnen de gezondheidszorg is. Eerdere initiatieven werden gestopt.
Waar het gaat om interculturalisatie binnen de gezondheidszorg zien we enkele koplopers. Op
verschillende plaatsen worden initiatieven ontplooid om tegemoet te komen aan de behoefte van de
diverse populatie aan patiënten en medisch professionals. Initiatieven worden ondernomen (vooral in
de GGz), maar van structurele veranderingen is nog weinig sprake. Er wordt onderzoek gedaan,
gegevens worden bijgehouden, opleidingen op culturele competentie georganiseerd, gematched op
etniciteit etc.
In het peloton is er echter weinig aandacht voor culturele diversiteit. De initiatieven zijn slechts zelden
structureel ingebed in de organisatie. Ondanks dat aandacht voor dit onderwerp, minder
artsbezoeken, een betere diagnose en een tevredener patiënt op zouden kunnen leveren blijft het
vaak een sluitpost op de agenda.
Op het niveau van het systeem gebeurt er in Nederland nog weinig. Een visie op diversiteit ontbreekt
en van structurele inbedding van culturele en etnische diversiteit is nog geen sprake. Op het niveau
van de beroepsbeoefenaar is er veelbelovende actie. In meer maar meest nog in mindere mate
wordt er adequaat op ingesprongen, vooral op het niveau van de professionals.
Interculturalisatie is een taai en veelomvattend proces. We zijn er nog niet, maar inspanningen
worden gedaan om ieder mens (helaas nog beperkt tot de Noord-West Europese landen en de
Verenigde Staten, Canada en Australië – de 'rijke' wereld) gelijke kans te geven op
gezondheid(szorg).
De bereidheid om te luisteren en de exploratie van het perspectief van de patiënt met een respectvolle
en empathische bejegening zijn beginselen van effectieve interactie in een medisch consult. Dat is
soms lastig, mede door de korte tijd van 7 tot 12 minuten die in Nederland per consult gereserveerd
wordt voor iedere patiënt. 'Allochtone' patiënten zijn vaak minder mondig dan autochtone. De arts
moet meer vragen en dat kost tijd. Dat doet hij/zij vaak juist niet, maar gaat meer uitleggen over beleid
en behandeling – waarbij niet is afgestemd of dat/die voor deze patiënt acceptabel en haalbaar is. Als
beleid en behandeling niet goed worden afgestemd en belemmeringen worden besproken, heeft dat
vanzelfsprekend gevolgen voor de therapietrouw van de patiënt. We hebben het 'zakelijke aspect'
gezien in Amerikaans onderzoek waarin ondersteund wordt dat bevordering van culturele competentie
(bij medische studenten en medewerkers in de zorg) gunstig is voor het in toom houden van de kosten
van de zorg.
70
In het medisch onderwijs aan de geneeskundefaculteiten in Nederland zien we hetzelfde. Van
integrale inbedding van aandacht voor culturele en etnische diversiteit in het medisch onderwijs is
geen sprake. Er zijn weinig gegevens bekend omtrent aandacht voor culturele diversiteit in het
onderwijs. Waar er aandacht aan het onderwerp wordt gegeven is dat echter zelden structureel
onderdeel van de opleiding.
De 'losse stukjes van de puzzel' die al werden genoemd, slaan op de veel bepleite integratie van
diversiteit in het curriculum. In 2001 werd geconstateerd dat de aandacht voor diversiteit bij de
medische faculteiten fragmentarisch was (Van Wieringen e.a., 2001). Volgens de bestaande kennis is
die integratie er nog niet. De enkele cursussen die verdieping bieden zijn meestal facultatief. De
schaars voorkomende verplichte cursussen zijn vooral gericht op kennis.
Als alleen de noodzakelijke kennis wordt aangeboden, is de kans reëel om de plank mis te slaan. Een
'kookboekbenadering' leidt tot oversimplificering en stereotypering. Het medisch onderwijs is te weinig
gericht op attitude en vaardigheden.
In het Raamplan 2001 (de eindtermen van de geneeskundeopleiding) is nog te beknopt en in te
algemene bewoordingen omschreven waaraan toekomstige artsen moeten voldoen als het gaat om
kennis, attitude en vaardigheden op het gebied van omgang met patiënten uit verschillende culturen.
De inventarisatie van de interculturalisatie van het medisch onderwijs in Nederland van Van Wieringen
(2001) kreeg destijds veel aandacht (Van der Veen, 2003). Het voert tever om in dit
literatuuronderzoek te inventariseren hoe de huidige situatie is wat betreft de interculturalisatie van de
medische opleidingen. Dat is echter wel nodig voor inzicht in de huidige stand van zaken en een
breder draagvlak om de interculturalisatie van het medisch onderwijs voort te zetten / structureel van
de grond te krijgen.
Net zoals in het buitenland afgestudeerde artsen beoordeeld worden op culturele competentie (deze
artsen worden via de Commissie Instroom Buitenlandse Artsen (CIBA) geleid naar de
beroepsbeoefening in Nederland) zouden ook Nederlandse medische studenten op dezelfde manier
beoordeeld moeten worden - op meerdere dimensies, niet met een enkel beoordelingscriterium
'culturele competentie'. De beoordeling van culturele competentie is uitstekend in te passen in de
beoordeling van het professioneel gedrag. De Amsterdam attitude and communication scale (AACS),
die bij de UvA en het UMC Utrecht gehanteerd wordt, beslaat al negen pagina's, dus het kort houden
is toch al geen haalbare kaart meer. Als leidraad voor de evaluatie van culturele competentie van
71
medisch studenten zouden de eerder genoemde indicatoren van Suurmond e.a. en van Bedaux e.a.
kunnen dienen.
Aanbevelingen
Indien men structureel aandacht wil besteden aan culturele en etnische diversiteit in de
geneeskundeopleiding is er vanuit dit onderzoek een aantal aanbevelingen te formuleren.
Culturele competentie draait niet alleen om kennis en vaardigheden. Attitude is een belangrijk
onderdeel. Bas Haring spreekt over ‘de menselijke arts’. Deze heeft niet alleen aandacht voor
de ziekte, maar vooral ook voor de patiënt. Uit onderzoek blijken steeds meer aanwijzingen dat
het welbevinden van de patiënt van invloed is op het genezingsproces. Het arts-patiënt contact
speelt hierin een belangrijke rol. Niet het (uit eigen ervaring) kennen van de culturele
achtergrond van een patiënt is belangrijk voor dit contact, maar het bespreekbaar maken van
(verschillen in) verwachtingen en ervaringen. Aandacht voor (mede)menselijkheid en echt
contact door de gehele geneeskunde opleiding, maakt artsen cultureel competenter.
Wanneer aandacht wordt besteed aan culturele competentie is het belangrijk dat dit structureel
in de opleiding wordt verweven. De visitatiecommissie zou medische opleidingen
meerdimensionaal moeten beoordelen op de aandacht voor culturele en etnische diversiteit
door te expliciteren waar, hoe en hoeveel aandacht er aan besteed wordt bij de acht medische
faculteiten in Nederland.
Het opnemen van diversiteit in het onderwijs en de daarbij behorende beleidsplannen dient
voor een goede uitvoering gesteund te worden door kopstukken binnen de faculteit.
Het onderwijs dient niet enkel gericht te zijn op kennis (er bestaan zelfs aanwijzingen dat
kennis stereotypen zou kunnen vergroten), maar vooral ook op houding en vaardigheden.
Bij structurele integratie in het onderwijs zou men kun denken om in plaats van losstaande
vakken, het onderwerp in de reguliere vakken te integreren. Hoewel dit zeer gewenst is, heeft
het ook valkuilen. Wanneer er binnen een cursus aan teveel verschillende onderwerpen extra
aandacht moet worden gegeven, is er kans dat culturele diversiteit van de kaart wordt
verdrongen of erg kort aan de orde komt. Daarnaast kan het zijn dat een kerndocent veel
kwaliteit heeft op het gebied van het vak, maar minder kwaliteiten bezit met betrekking tot het
aanleren van culturele competentie bij studenten. Dit hiaat zou met een verplichte nascholing
72
kunnen worden opgeheven. Een andere optie zou het gebruik van CIBA artsen kunnen zijn.
Culturele competentie van het gezondheidszorgsysteem op de verschillende niveaus zou een
indicator moeten zijn voor de kwaliteit van de zorg en kan etnische verschillen in gezondheid
verminderen. Artikel 1 van de Nederlandse Grondwet beschouwend, kunnen beleidsmakers er
niet om heen dat we er alles aan moeten doen om iedereen gelijkwaardige kans te geven op
gezondheid(szorg).
Kennis over culturele en etnische diversiteit zou geïnstitutionaliseerd moeten worden.
Naslagwerken als die van Wolffers e.a. (2004) en van Seeleman e.a. (2005) zijn goede
bronnen. Mikadonet.nl is een internetbron voor interculturele zorg. Het zou voor artsen nuttig
zijn voor besluitvorming om een soort encyclopedie open te kunnen slaan. Opname van
dergelijke kennis in het Handboek voor Interculturele Zorg (en brede aankondiging hiervan,
bijvoorbeeld via de KNMG) maakt het voor artsen duidelijk waar bestaande en nieuwe kennis
te vinden is.
Het opnieuw screenen van de aandacht die er in de acht Nederlandse (wellicht ook Belgische)
medische opleidingen is voor culturele en etnische diversiteit zou waardevol inzicht kunnen
geven en hopelijk meer impuls voor de nodige verdere verandering. In de zeven jaar na de
inventarisatie van de interculturalisatie van het medisch onderwijs is er mogelijk veel
veranderd. Zo zijn alle medische faculteiten in Nederland overgegaan op het Bachelor-Master
systeem. Nu is een goed moment om dit opnieuw na te gaan. Wellicht dat de werkgroep
Diversiteit van de NVMO, met afgevaardigden van alle acht medische faculteiten in Nederland
en een van de Universiteit Antwerpen, hierin een rol kan spelen.
73
REFERENTIES
Allport G (1954) The nature of prejudice.
Arends-Tóth J, Van de Vijver FJR (2003) Multiculturalism and acculturation: Views of Dutch and
Turkish–Dutch. European Journal of Social Psychology, 33, p. 249–266.
Asperen E van (2003). Interculturele communicatie & Ideologie. Utrecht: Pharos.
Barth F.(1969) Ethnic Groups and Boundaries: The Social Organization of Difference. Oslo/London:
Scandinavian University Books/ George Allen & Unwin.
Berry, J.W. (1997). Immigration, acculturation, and adaptation. Applied Psychology: An International
Review, 46, 5–68.
Betancourt JR (2003) Cross-cultural medical education: conceptual approaches and frameworks for
evaluation. Academic Medicine, 78 (6), p 560-569.
Betancourt JR, Green AR, Carrillo JE (2003b) Defining cutural competence: a practical framework for
adressing racial/ethnic disparities in health and health care. Public Health Reports, 118.
Betancourt JR, Green AR, Carillo JE (2005) Cultural competence and health care disparities: key
perspectives and trends. Health affairs, 24 (2), p. 499-505.
Betancourt (2006) acad med.
Bischoff A (2006) Caring for migrant and minority patiënts in European hospitals. A review of effective
interventions. Neuchatel / Basel: Swiss Forum for Migration and Population Studies (SFM).
Bloemen E (2008) Interview met Evert Bloemen, arts, trainer en adviseur bij Pharos. COA en
gezondheidszorg nieuwsbrief nummer 2, april 2008. Beschikbaar op:
http://www.coa.nl/NED/cms/data/images/9/Uitgave%202%20COAGezondheidszorg.pdf
(bezocht op 26 mei 2008).
Boomstra R, Hoogsteder M (2003) Overheidsinterventies...............................................................
Utrecht: Trimbos instituut.
Brotherton SE, Rockey PH, Etzel SI (2004). US Graduate Medical Education, 2003-2004. Journal of the
American Medical Association, 292, vol. 9, p. 1032-1037.
Carillo JE, Green AR, Betancourt JR (1999) Cross-cultural primary care: a patiënt-based approach.
Annals of Internal Medecine, 130, p. 829-834.
74
Castles, S. (1995) How nation-states respond to immigration and ethnic diversity. New Community 21,
p. 293-308.
Centraal Bureau voor de Statistiek. Standaarddefinitie van allochtonen. Voorburg/Heerlen: CBS, 2000
www.cbs.nl, april 2008
Cohen-Emerique M (1995) Le choc culturel: méthode de formation et outil de recherche. Antipodes,
130: p. 5-23.
Counsil of Europe (2006) Recommendation Rec (2006) 18 of the Commitee of Ministers to member
states on health services in a multicultural society. Beschikbaar op:
https://wcd.coe.int/ViewDoc.jspid=1062769&Site=CM&BackColorInternet=9999CC&Ba
ckColor
Intranet=FFBB55&BackColorLogged=FFAC75 (bezocht op 7 juni 2008).
Crampton P, Dowell A, Parkin C, Thompson C (2003) Combatting effects of racism through a cultural
immersion medical education programme. Academic Medicine, 78, 6, p. 595-598.
Croonen H (2008) Bas Haring: “een succesvolle dokter denkt buiten de geijkte kaders”. Arts in spe,
februari 2008, p. 18-19.
Dayib, F. (2005), ‘The experiences and perceptions of Somalis in Finnish primary health care
services’, in K. Clarke (ed.), The Problematics of Well-Being: Experiences and Expectations of
Migrants and New Finns in the Finnish Welfare State, University of Tampere, Tampere.
De Freitas, C. (2005) ‘Health has no borders’: Cape Verdean immigrants in the Netherlands and
the transnational quest for health care across Europe’, International Journal of Migration,
Health and Social Care, 1 (1): p. 19-36.
Dijk R van (1989) Cultuur als excuus voor een falende hulpverlening. Medische antropologie, 1 (2), p.
131-143.
Dogra N, Connin S, Gill P, Spencer J, Turner M. (2005) Teaching of cultural diversity in medical
schools in the United Kingdom and Republic of Ireland: cross sectional questionnaire survey.
British Journal of Medicine, 7488, p: 403-404.
Dorgelo, A., Sbiti, A. & Kamperman, A. (2007). Good Practices in de ggz. Een handreiking
voor succesvolle implementatie van interculturele good practices. Cultuur Migratie
Gezondheid, 4 (3), p. 154-160.
European Commission – DG SANCO
http://ec.europa.eu/health/index_en.htm
Freiter C de (2008) Interculturalisatie is geen vrijblijvend onderwerp meer. Huisarts en praktijk, 19, 4,
p. 48-49.
Dikken, A den (2003)
El Fakiri, Kulu Glassgow I, Weide MG, Foets M (1999) Kraamzorg in allochtone gezinnen. Maarssen/
Utrecht: Elsevier/De Tijdstroom & LCVV.
75
Facilov CJ (1995) Training to think culturally: a multidimensional comparative framework. Family
Process, 34, p. 373-388.
Feifel (
Ferguson WJ, Candib LM (2002) Culture, language, and the doctor–patiënt relationship. Family
Medicine, 34: p. 353–361.
Flores G (2005) The impact of medical interpreter services on the quality of health care: a systematic
review. Medical Care Research and Review, 62: p.255–299.
Fonseca F (2008) States mandate 'culturally competent' health care. New York: Associated Press.
Giessen JAM van der, Zandbergen AE (2006) Interculturele communicatie bij het UMC Utrecht. Een
inventarisatie bij de divisies. Utrecht: UMC Utrecht.
Glastra F (2001) Diversiteitsmanagement in Nederland.Theoretische modellen, praktijken en
institutionele inbedding van een randfenomeen. In: Multiculturele ontwikkeling van
arbeidsorganisaties, Het leven en de leer. Utrecht: FORUM.
Geertz C (1973). The interpretation of cultures. New York: Basic Books.
GGZ Nederland (2006) Culturele herkomst van cliënten in de GGz en de verslavingszorg.
Graaff F de, Francke A, Hasselt T van (2005) Thuiszorg voor terminale Turkse en Marokkaanse
patiënten. Ervaringen en opvattingen van naasten en professionals. Utrecht: NIVEL.
Harmsen H, Bernsen R, Meeuwesen L, Thomas S, Dorrenboom G, Pinto D, Bruijnzeels M (2005)The
effect of an educational intervention on intercultural communication: Results of a randomised
controlled trial. British Journal of General Practice; 55: p. 343-50.
Hendrickx K (2008) Klinische en communicatieve vaardigheden van het intiem onderzoek: nood aan
het opleiden van studenten, kaderend binnen een transculturele context. Proefschrift
Universiteit Antwerpen.
Hofstede G, Hofstede GJ (2005) Allemaal andersdenkenden. Omgaan met cultuurverschillen.
Uitgeverij contact.
Amsterdam:
Hollander AEM de, Hoeymans N, Melse JM, Oers JAM van, Polder JJ (2006). Zorg voor gezondheid.
Volksgezondheid Toekomst Verkenning 2006. Bilthoven: RIVM.
Hoogervorst H (2004) Beleidsbrief Allochtonen in de gezondheidszorg, 17 maart 2004. Den Haag:
Ministerie van VWS.
Hofman E, Arts W (1994) Interculturele gespreksvoering. Houten/Diemen: Bohn Stafleu van Loghum.
Hunt LM (2005) Health research: what's culture got to do with it? Lancet; 3: 66: p. 617-618.
Ingleby D (2008) interview. Beschikbaar op mikadonet.nl, bezocht op 12 augustus 2008.
76
Ingleby D (2008) Schizofrenie, migratie en etniciteit. Nieuwe visies in onderzoek. Cultuur Migratie
Gezondheid, 5 (1), p. 10-23.
Ingleby D (2007) The signification of migration for public health. Talk for public health students.
Malmö, 10 april 2007.
Ingleby D (2006) Getting multicultural health care off the ground: Brittain and the Netherlands
compared. International Journal of Migration, Health and Social Care, vol. 2, issue 3/4.
Ingleby, D., Chimienti, M., Hatziprokopiou, P. Ormond M & de Freitas, C. (2005) The role of health in
integration. In: Fonseca, M. & Malheiros, J. (eds.) Social integration and mobility: education,
housing and health. IMISCOE Cluster B5 State of the art report, Lisbon, Centro de Estudos
Geográficos, p. 88-119.
Ingleby D (2000a) Psychologie en de multiculturele samenleving: Een gemiste aansluiting? Oratie
uitgesproken bij de aanvaarding van de leerstoel Interculturele Psychologie aan de Universiteit
Utrecht 16 november 2000 Utrecht: Universiteit Utrecht.
[[[[Ingleby D (2000b). Opmerkingen voor de bijeenkomst van de projectgroep Registratie en
Onderzoek.]]]]]
Jacobs E, Chen AH, Karliner LS, Agger-Gupta N, Mutha S (2006) The need for more research on
language barriers in health care: a proposed research agenda. Milbank Quarterly; 84: p. 111–
33.
Jong J de, Ommeren M van (2005)
Jong J de (2006) Transculturele psychiatrie en psychologie: de getijden van biologie en cultuur. p.
97-114. In: Hovens, J.E., & Van Megen, H.J.G.M. (red.). Handboek Psychologische
Psychiatrie. Utrecht: De Tijdstroom.
Kagawa-Singer, M., Kassim-Lakha, S. (2003) A strategy to reduce cross-cultural miscommunication
and increase the likelihood of improving health outcomes. Academic Medicine, 78: p. 577-587.
Kamperman AM (2005). Deconstructing ethnic differences in mental health of Surinamese. Moroccan
and Turkish migrants in the Netherlands. Vrije Universiteit Amsterdam. PhD thesis.
Kleinman, A,. Eisenberg, L., Good, B. (1978) Culture, illness and vare: clinical lessons from
anthropologic and cross-cultural research. Annals of Internal Medicine, 88: p. 251-258.
Kleinman A (1980) patiënts and healers in the context of culture. An explanation of the borderland
between anthropology, medicine and psychiatry. Berkeley, Los Angeles, London: University of
California Press.
Knipscheer, J.W. (2000) Cutural convergence and divergence in mental health care. Empirical studies
on mental distress and helpseekingbehaviour of Surinamese, Ghanaien, Turkisch and
Moroccan migrants in the Netherlands. Veenendaal: Universal press.
Knipscheer JW en Kleber RJ (2004a) A need for ethnic similarity in the therapist-patiënt interaction?
77
Mediterranean migrants in Dutch mental-health care. Journal of clinical psychology; 60(6), p.
543-54.
Knipscheer JW, Kleber RJ (2004b) The importance of ethnic similarity in the therapist-patiënt dyad
among Surinamese migrants in Dutch mental health care. Psychology and Psychotherapy:
Theory, Research and Practice, 77(2), p. 273-278.
Kramer S (2007) Nieuwsgierig blijven. Implementatie van de interculturele competenties in de GGZ.
Rotterdam: Mikado.
Kramer S (2004) Interculturele competentieprofielen in de GGZ. Projectverslag in het kader van het
Actieplan Interculturalisatie, gefinancierd door het Ministerie van VWS. Rotterdam: Mikado.
Lamberts (2003) NTvG
Langeveld R, (2007) Kwaliteit in Diversiteit. Onderzoek naar interculturalisatie van de huisartsenzorg.
Scriptie geneeskunde Vrije Universiteit.
Lempp H, Seale C (2006) Medical students' perceptions in relation to ethnicity and gender: a
qualitative study. BMC Medical Education, 6:17. Beschikbaar op: doi:10.1186/1472-6920-6-17.
Logghe K, Wolffers I, Elteren M van (2004) Evidence-based opleiding in culturele competenties.
Lorant V, Oyen H van, Thomas I (2007) Contextual factors and immigrants’ health status: Double
jeopardy. Health & Place, 14, p. 678-692.
Lucassen J en Penninx R (1994) Nieuwkomers, nakomelingen, Nederlanders. Immigranten in
Nederland 1550-1993. Amsterdam: Het Spinhuis.
Macrae CN, Bodenhausen GV, Milne AB, Jetten J (1994). Out of mind but back in sight: Stereotypes
on the rebound. Journal of Personality and Social Psychology, 67, p. 808-817.
Manna R, Bruijnzeels M (2004). De houdbaarheid van standaarden in de multiculturele samenleving.
Cultuur Migratie Gezondheid, 1, 1, p. 26-33.
Manna DR (2006). Standardisation in a Multi-ethnic world: a paradox? Proefschrift Erasmus
Universiteit Rotterdam.
May R (2007) Kwaliteitsprofiel Interculturalisatie 2008-2010 (op weg naar een voortgaande
verbetering van de zorg). Utrecht: Altrecht Intercultureel Management (ICM).
Mechelen P van, Nieuwenhuizen P (2004) De allochtone zorgconsulent: handboek voor de invoering
en professionalisering van de functie. Utrecht: FORUM en NIGZ.
Meeuwesen L, Harmsen H (2007). Valkuilen in de multiculturele huisartspraktijk: het 'stille' gesprek.
Modern Medicine, 2.
Meeuwesen L, Tromp F, Schouten BC, Harmsen JAM (2007b) Cultural differences in managing
information during medical interaction: How does the physician get a clue? patiënt Education
78
and Counseling, 67: p. 183-190.
Messing J (2003) De andere stem. Interculturalisatie van de ggz vanuit het perspectief van migranten
en vluchtelingen. Utrecht: GGZ Nederland.
Metz JCM, Verbeek-Weel, AMM, Huisjes, HJ (red) (2001). Raamplan 2001 artsopleiding. Bijgestelde
eindtermen van de artsopleiding. Nijmegen: Centrale coördinatie Commissie, 2001, 38.
mighealth.net
Migrant Integration Policy Index (MIPEX). Beschikbaar op http://www.integrationindex.eu/
mikadonet.nl
Milem JF, Chang MJ, Antonio AL (2005) Making diversity work on campus: a research-based
perspective. Washington DC: Association of American Universities and Colleges.
Mladovsky P (2007). Migration and health in EU health systems. Euro Observer, 9, 4: p. 1-2.
Muenz R (2006) Europe: Population and Migration in 2005. Washington: Migration Policy Institute.
beschikbaar op: http://www.migrationinformation.org/Feature/display.cfm?ID=402
Oers JAM van (2002) (eindredeactie) Gezondheid op koers? Volksgezondheid Toekomst Verkenning
2002. Bilthoven: RIVM.
Oever H. van den (2003) Verwachtingen, normbeelden & allochtone patiënten. Sociologie der NietWesterse samenlevingen, Universiteit Leiden.
Osenbruggen A van, Boomstra R (2006) Quickscan interculturalisatie 2004. Utrecht: Trimbos instituut.
Paalvast M, Kassi F, Logghe K. Interculturalisatie. (2004) 1000 bloemen bloeien… Tijd voor de oogst.
Een overzicht van het Actieplan Interculturalisatie 2001-2004. GGZ Nederland: Soest.
Paradies YA (2006) A systematic review of empirical research on self-reported racism and health.
International Journal of Epidemiology; 35: p. 888-901.
Penninx R (1996) De Nederlandse samenleving en haar immigranten. In: De Jong, J. en Van den
Berg, M. Transculturele psychiatrie en psychotherapie. Handboek voor hulpverlening en
beleid. Hoofdstuk 1: p. 11-21. Lisse: Swets & Zeitlinger.
Penninx, R. (2006) After the Fortuyn and Van Gogh murders: Is the Dutch Integration Model
in Disarray? p. 127-138 in: S. Delorenzi (Ed.), Going Places. Neighbourhood,
ethnicity and social mobility. London: Institute for Public Policy Research.
Phalet K & Verkuyten M (2001) Acculturatiemetingen. In: Bleichrodt, N. & van de Vijver, F. (eds.)
Diagnostiek bij allochtonen: Mogelijkheden en beperkingen van psychologische tests, Lisse,
Swets & Zeitlinger, p. 177-198.
Portugal R, Padilla B, Ingleby D, de Freitas C, Lebas J, Pereira Miguel J (2007) Good practices on
health and migrantion in the EU. Conference Health and migration in the EU: better health for
79
all in an inclusive society. Lisbon: DG SANCO.
Raad voor de Volksgezondheid en Zorg (RVZ) (2000a) Interculturalisatie van de gezondheidszorg:
advies uitgebracht door de Raad voor de Volksgezondheid en Zorg aan de minister van
Volksgezondheid, Welzijn en Sport. Zoetermeer: Raad voor de Volksgezondheid en Zorg.
Raad voor de Volksgezondheid en Zorg (RVZ) (200b) Allochtone cliënten en geestelijke
gezondheidszorg: advies uitgebracht door de Raad voor de Volksgezondheid en Zorg aan de
minister van Volksgezondheid, Welzijn en Sport. Zoetermeer: Raad voor de Volksgezondheid
en Zorg.
Reijneveld, S.A. en L.M. van Herten. (2000)Toegankelijkheid van zorg voor illegalen. Leiden: TNO
Preventie en gezondheid.
Rex, J. (1997). Multicultural and plural societies. In M. Guibernau, & J. Rex (Eds.), The ethnicity
reader: Nationalism, multiculturalism, and migration (p. 205–220). Cambridge: Polity Press.
Richters A (2006) De menopauze als bio-cultureel en politiek proces: Wensen en behoeften van
migrantenvrouwen. Vrouwen van middelbare leeftijd, narratieve identiteiten en de
overmedicalisering: Een andere kijk op de ‘menopauze': Colloquium 2. Femmes et santé,
Brussel, 11 maart 2006. Beschikbaar op: www.femmesetsante.be (bezocht maart 2008)
Rosen et al. (2004)
Rosenberg E, Kirmayer LJ, Xenocostas S, Dominice Dao M, Loignon C (2007). GP's strategies in
intercultural clinical encounters. Family Practice, 24, p. 145-151. Beschikbaar op: doi:
10.1093/fampra/cmm004.
Scheffer, P. (2000). Het multiculturele drama. NRC Handelsblad, 29 januari.
Schnabel, P. (2000). De multiculturele samenleving is een illusie. De Volkskrant, 17 februari.
Seddik, H. (2000) Interculturalisatie en kwaliteit. Lezing najaarsconferentie sectie revalidatie. 17 en 18
november.
Seeleman C, Suurmond J, Stronks K (2005) Een arts van de wereld. Etnische diversiteit in de
medische praktijk. Houten: Bohn Stafleu van Loghum.
Selleger V (2000) patiëntensimulaties in de artsopleiding aan de Vrije Universiteit. Afspiegeling van
een kleurrijke patiëntenpopulatie? Ongepubliceerd paper.
Selleger VJ, Bonke B, Leeman YAM (2006) Student diversity at Erasmus Medical Centre Rotterdam:
does it make any difference? Medical Teacher, Volume 2, nr. 5, p. 142–148
Smith PB, Bond MH (1998) Social Psychology across cultures. Harlow, Essex: Prentice Hall Europe.
Stronks K, Ravelli CC Reijneveld SA (2001) Immigration in the Netherlands; equal access for equal
needs? Journal of epidemiology and community health, 55, 10, 700-707.
Stronks, K. et al. (1999). Allochtoon, dus ongezond? Mogelijke verklaringen voor de samenhang
80
tussen etniciteit en gezondheid geïntegreerd in een conceptueel model. TSG / Tijdschrift voor
gezondheidswetenschappen, 77, p. 33-40.
Sue DW, Arredondo P, McDavis R (1992) Multicultural counseling competencies and standards. A call
to profession. Journal of counseling and development, 70, p. 477-486.
Suurmond J, Seeleman, C (2006) Shared decision making in an intercultural context. Barriers in the
interaction between physicians and immigrant patiënts. patiënt Education and Couseling,
60, (2), p. 253-259.
Suurmond J, Seeleman C, Stronks K (2007a). Medisch onderwijs. Culturele competenties en
interculturalisatie van opleidingen. Cultuur Migratie Gezondheid, 3, 4, p. 190-199.
Suurmond J, Seeleman C, Stronks K (2007b). Multiculturaliteit in zorg en verpleging. Vakblad voor
opleiders in het gezondheidszorgonderwijs, p. 3-7.
Suurmond J, Seeleman C, Stronks K (2007c). Culturele competenties in onderwijs in verpleging en
verzorging. Vakblad voor opleiders in het gezondheidszorgonderwijs, 4, p. 19-23.
Suurmond J, Stronks K, Mladovsky P (2007d). Migrant health policies in the Netherlands. Euro
Observer, 9, 4: p. 3-4.
Tai-Pong L (1997) Medical graduates' attitudes towards their undergraduate general practice teaching
in Hong Kong. Medical Teacher, 19, 1, p. 62-65.
Thung FH (2002) 'Wij passen ons aan': Verklarende modellen bij de behandeling van allochtone
psychotische patienten. Systeemtherapie, 14, 198-212.
Urbanus-van Laar JJN (2007). Ethnic inequalities in quality of care for children in the Netherlands.
Amsterdam: Universiteit van Amsterdam.
Verberk G (1999) Attitudes towards ethnic minorities. Conceptualizations, measurements and models.
Nijmegen: Radboud Universiteit.
Vonk R (2006) De eerste indruk. Schiedam: Scriptum Psychologie.
Vries S de (2000) Psychosociale hulpverlening en vluchtelingen. Utrecht: Pharos.
Wakeford R, Allery L, Brook P & Ingleby D (1986a). Characteristics of medical students wanting to be
come general practitioners. Journal of the Royal College of General Practitioners, 36 (286),
p. 228-9.
Wakeford RE, Allery L (1986b). Doctors' attitudes, medical philosophy, and political views. British Me
dical Journal, volume 292, issue 6526, p. 1025-1027.
Watters, C (2002). Migration and mental health care in Europe: report of a preliminary mapping exerci
se. Journal of Ethnic and Migration Studies 28, 153-172.
Weisman JS, Betancourt JR, Campbell EG, Park ER, Kim M, Clarridge B, Blumenthal D, Lee KC, Mai
na AW (2005). Resident's physician's preparedness to provide cross-cultural care. Journal of
the American Medical Association, 294 (9), p. 1058-1067.
81
Wetenschappelijke Raad voor het Regeringsbeleid (2001). Nederland als immigratiesamenleving. 's
Gravenhage: SDU.
White AA, Hoffman HL (2006). Culturally competent care education at Harvard Medical School: back
ground, history and accomplishments. Beschikbaar op: www.hms.harvard.edu/cccec
WHO (1946) Preamble to the Constitution of the World Health Organization as adopted by the Interna
tional Health Conference, New York, 19-22 June, 1946; signed on 22 July 1946 by the repre
sentatives of 61 States (Official Records of the World Health Organization, no. 2, p. 100) and
entered into force on 7 April 1948. The Definition has not been amended since 1948.
Wieringen JCM van, Kijlstra MA, Schulpen TWJ (2001). Interculturalisatie van het medisch onderwijs
in Nederland. Een inventarisatie bij de faculteiten geneeskunde. Den Haag: SGO/ZonMW.
Wieringen JCM van, Harmsen, JAM, Bruijnzeels, MA (2002). Intercultural communication in general
practice. European Journal of Public Health 2002; 12: 63-68.
Wieringen JCM van, Kijlstra MA, Schulpen TWJ (2003). medisch onderwijs in Nederland: weinig aan
dacht voor culturele diversiteit van patiënten. Nederlands Tijdschrift voor Geneeskunde; 147:
p. 815-819.
Wolffers I, Kwaak A van der (red.) (2004) Gezondheidszorg en cultuur. Amsterdam: VU Uitgeverij.
Wolffers I, Elteren M van, Diemen-Steenvoorde JAAM van (2005). Cultureel vaardig. Medisch contact,
60, 1, p. 26-29.
Wolffers I et al. (2007) Zorgverleners cultureel competent? Noodzaak van culturele competenties in de
omgang met patiënten in ziekenhuizen. Cultuur, migratie, gezondheid, 4, 2, p. 78-86.
82
BIJLAGE 1. Begrippen
Cultuur
'Cultuur' is een begrip waar veel omschrijvingen van bestaan. In dit onderzoek zijn uitgangspunten dat
ieder mens een cultuur heeft (en dus niet alleen de 'allochtoon') en dat cultuur een sociale constructie
is.
Het begrip cultuur wordt in de culturele antropologie omschreven als het complex van waarden,
normen, gedragsregels, rituelen, symbolen, ideeën en betekenissen dat voor een bepaalde groep
mensen richtinggevend is voor hun denken, hun beleving en hun gedrag (Richters, 1996). Meestal zijn
mensen zich hun eigen cultuur niet bewust, en zien ze slechts de cultuur van allochtone of andere
groepen, voor zover die daarvan afwijkt. Dit ‘afwijken’ wordt soms ten onrechte als excuus gebruikt
voor het falen van de hulpverlening aan allochtonen (Van Dijk, 1989). Van Dijk waarschuwt voor het
cultuurargument als alibi voor een falende hulpverlening. Van Dijk pleit voor een dynamisch
cultuurbegrip in de analyse van de interactie tussen migranten en hulpverlener. Het is belangrijk om
inzicht te krijgen in de wijze van denken over ziekte en gezondheid en welke factoren hierin een rol
spelen.
Cultuur is een complex geheel van waarden, normen, regels, ideeën en praktijken die betekenis aan
het leven van mensen geven (Richters, 2006).
Kortgezegd is cultuur de bril waardoor iemand de werkelijkheid bekijkt, interpreteert en er zin aan
geeft. Een cultuur is geen gesloten systeem, maar een voortdurende interpretatie van de werkelijkheid
en een reflectie daarop (Wolffers e.a., 2004). Geertz spreekt van 'culturele interpretaties' (1973), als
een continu proces van betekenis geven door mensen van wat hen overkomt.
Hofstede (2005) beschouwt cultuur als ‘software of the mind’, dat wil zeggen het geeft aan welke reacties van
mensen waarschijnlijk zijn vanuit iemands verleden (oftewel: hoe een persoon is ‘geprogrammeerd’ door zijn
omgeving).
Van Asperen betrekt in haar definitie van cultuur de macht van dominante culturen: Cultuur is een
menselijk product en een dynamisch proces dat continu gereproduceerd en getransformeerd wordt in
interactie met mensen in contexten van machtsrelaties (Van Asperen, 2003).
83
Etniciteit
Terwijl 'cultuur' naar een systeem verwijst (van gedrag, normen en waarden, betekenissystemen
enzovoorts), heeft 'etniciteit' te maken met de identificatie van mensen met een bepaalde groep.
Etniciteit en cultuur hangen soms nauw samen en soms niet (Ingleby, 2000).
In theorievorming over etniciteit staat het onderscheid tussen twee stromen centraal: (1) de
primordialistische school en (2) de instrumentalistische school.
In de primordialistische benadering zijn objectieve kenmerken zoals huidskleur, haartype, taal, normen
en waarden, godsdienst en gebied van herkomst, doorslaggevend (Ingleby, 200b).
De instrumentalistische benadering ziet etniciteit in navolging van Barth (1969) als een constructie:
etniciteit is een vorm van sociale organisatie. De oorsprong van deze vorm van sociale organisatie ligt
in de identificatie van mensen met een bepaalde groep. Etniciteit moest gezien worden als iets dat
mensen wordt toegeschreven of dat men zichzelf toeschrijft (Ingleby, 2000b). Etniciteit is in de
instrumentalistische benadering dus relationeel en situationeel.
In beide definities van etniciteit is 'land van herkomst' slechts een van de factoren die bij het bepalen
van de etnische herkomst een rol kunnen spelen (Ingleby, 2000b).
Voor een clinicus is het van belang om iemands culturele identiteit te erkennen: het bespreken van
etnische aspecten vormen een belangrijk onderdeel van cultureel competente behandeling (De Jong
en Van Ommeren, 2005).
Autochtonen en allochtonen
In verschillende landen worden migranten en etnische minderheden op verschillende manieren
aangeduid. In het buitenland worden 'migranten' meestal beschouwd als 'diegenen die in een ander
land zijn geboren' (kortdurend bezoek – zes maanden of minder - wordt meestal uitgesloten van deze
categorie). Daarnaast worden er soms 'etnische minderheden' erkend, op basis van herkomst, cultuur,
religie etc. of zelfdefinitie.
In Nederland worden deze twee categorieën samengevoegd in het onderscheid 'autochtoon /
allochtoon'. Een 'allochtoon' is een persoon van wie tenminste één ouder in het buitenland is geboren”
(CBS 2000). Het Centraal Bureau voor de Statistiek (CBS) maakt onderscheid tussen personen die
zelf in het buitenland zijn geboren en van wie tenminste één ouder eveneens in het buitenland is
geboren (eerste generatie) en personen die zelf in Nederland zijn geboren en tenminste één ouder
84
hebben die in het buitenland geboren is (tweede generatie) bezitten.
'Autochtonen' zijn personen die in Nederland zijn geboren en van wie beide ouders in Nederland zijn
geboren. Hiermee vallen de zogeheten derde generatie allochtonen buiten het bereik van het CBS.
Een ander onderscheid dat in Nederland wordt gemaakt is dat tussen Westerse allochtonen en nietWesterse allochtonen. 'Westerse allochtonen' of hun ouders zijn geboren in Europa (met uitzondering
van Turkije), Noord-Amerika, Oceanië, Japan of Indonesië. Onder de Westerse allochtonen vormen
Duitsers en personen uit Indonesië en voormalig Nederlands-Indië de grootste herkomstgroepen.
'Niet-Westerse allochtonen' of hun ouders zijn geboren in Turkije, Afrika, Latijns-Amerika of Azië met
uitzondering van Japan of Indonesië.
De reden voor dit onderscheid is ingegeven door de verschillen in sociaaleconomische en
sociaalculturele positie tussen Westerse en niet-Westerse allochtonen.
Het Nederlandse onderscheid Westers / niet-Westers is problematisch. Etnische minderheden uit
India en China bijvoorbeeld behoren tot de elite in het Verenigd Koninkrijk. Migranten uit Oost-Europa
zijn 'Westers', maar staan laag op de sociaal-economische ladder.
Beschouwing definitie etniciteit
In de meeste onderzoeken in Nederland wordt etniciteit bepaald aan de hand van het land van
herkomst en dat van de ouders. Dit maakt het mogelijk om resultaten te vergelijken. Deze manier van
classificeren heeft echter verschillende bezwaren.
* Een daarvan is dat de derde-generatie-allochtonen niet meer zijn terug te vinden.
* Een ander bezwaar is dat daarmee de etnische verschillen binnen de landen van herkomst (bijv.
tussen Creoolse en Hindoestaanse Surinamers) onzichtbaar worden gemaakt (Mens-Verhulst, 2005).
* Een derde nadeel van deze definitie is dat die niet hoeft overeen te komen met hoe mensen zichzelf
definiëren. Iemand die in Nederland geboren is en volgens de definitie allochtoon is, hoeft zich
helemaal niet allochtoon te voelen.
* Ook kan er een stigmatiserende werking uitgaan van het begrip 'allochtoon'.
[[[[[Men kan differentiëren in groepen van mensen die in hetzelfde land leven naar hun etniciteit, hun
cultuur of een combinatie van beide. Als iemand bijvoorbeeld in Nederland woont en in Turkije
geboren is, of als vader en/of moeder in Turkije geboren is, wordt diens etniciteit gewoonlijk als Turks
benoemd. Zelfs als een persoon in vele opzichten in de nieuwe maatschappij geïntegreerd is, kan het
zijn dat deze zichzelf nog steeds identificeert als etnisch Turks. ]]]]]
85
[[[[[[De mensen die volgens de definitie op basis van herkomst als allochtoon geïdentificeerd worden,
hoeven niet noodzakelijkerwijs dezelfde cultuur te delen. Een 'allochtonencultuur' bestaat niet.
Etniciteit op basis van zelfdefinitie verwijst naar het gevoel deel te zijn van een groep op basis van een
gemeenschappelijke oorsprong, afkomst, geschiedenis, religie en/of taal. De leden van een etnische
groep kunnen (nog steeds) zoveel gemeenschappelijk hebben dat zij dezelfde cultuur delen. Dat hoeft
echter niet in te houden dat zij uit hetzelfde land gemigreerd zijn (Richters, 2006). ]]]]]]
Attitude is een belangrijk en tevens moeilijk te omvatten of te observeren construct. Attitude verwijst
naar een evaluatieve tendentie. Attitude heeft een cognitieve, affectieve en gedragsmatige
component. Aangenomen wordt dat attitude een belangrijke bepalende factor is voor gedrag.
Fishbein en Ajzen hebben de Theory of Planned Behavior (1975) ontwikkeld. Hieronder een
schematische weergave:
Attitude
Subjective norm
Behavior
Perceived control
Attitudeverandering
Stereotypen
Stereotypen zijn verwachtingen die mensen hebben over de kenmerken van bepaalde sociale
groepen (Vonk, 2006).
vooroordelen beschijft een attitude van DEFINITIES!!
Gordon Allport beschreef stereotyperen als 'de wet van de minste moeite'. In zijn boek the Nature of
Prejudice (1954) beschreef Allport de contacthypothese over de integratie van groepen (vrij vertaald
naar Allport): “vooroordelen kunnen worden verminderd door gelijke-status contact tussen
meerderheids- en minderheidsgroepen in het behalen van overeenkomstige doelen. Het effect wordt
veel beter als dit contact wordt bevestigd door institutionele steun (bv wet, gewoonte of norm) en mits
het leidt tot de perceptie van gezamenlijke doelen en gedeelde menselijkheid tussen de leden van de
twee groepen” (Allport, 1954, p.281).
Uit Engels onderzoek (Macrae e.a.1994) blijkt dat er een averechts (rebound) effect optreedt in sociale
86
stereotyperingen. In dit onderzoek werd tegen een groep deelnemers gezegd dat ze moesten
proberen om geen stereotypen (over skinheads) te gebruiken. Tegen een andere groep werd niets
gezegd. Het bleek dat de eerste groep in dit onderzoek meer gebruik maakte van stereotypen dan de
twede groep. De opdracht om stereotypen te onderdrukken had dus een averechts effect (Macrae
e.a., 1994).
Volgens Devine [[[[ZOEK NA]]]] is het wel mogelijk om stereotypen te onderdrukkken, maar dat kost
tijd en moeite. Er zijn twee processen aan de gang bij de activatie van stereotypen: ten eerste een
automatisch proces van de activatie van een stereotype. Die automatische activatie komt door sociale
categorisatie. Mensen maken voortdurend gebruik van sociale categorieën om informatie te ordenen
en de wereld om zich heen te begrijpen. In het tweede proces ................... (zie Aronson)
Subtiele en opvallende vooroordelen.
Uit onderzoek (Pettigrew, 1998) blijkt dat mensen die hoog scoren op subtiele en laag op opvallende
vooroordelen, immigranten neigen te verwerpen op een verborgen en sociaal acceptabele manier.
Deze mensen zullen niet pleiten voor het terugsturen van immigranten naar het land van herkomst,
maar ze zullen ook niets doen om hun relatie met de populatie etnische minderheden te helpen
verbeteren (Pettigrew, 1998).
Onderzoek (Coenders e.a. 2003) aan de hand van de Eurobarometer liet zien dat een voorkeur voor
etnische uitsluiting veel voorkomt onder leden van de dominante groep die zich in gelijke posities
bevinden als leden van etnische 'outgroups', specifieker bij mensen met een lage opleiding.
Resultaten van dezelfde studie laten zien dat mannen iets meer een attitude van weerstand tegen een
multiculturele samenleving hadden en tegenstander waren van burgerrechten voor legale migranten.
Verberk (1999) heeft in een representatieve steekproef van de Nederlandse bevolking aangetoond dat
autochtonen vaker verborgen dan openlijke negatieve vooroordelen hebben over allochtonen. Het
blijkt dat 48 procent van de ondervraagden verborgen vooroordelen heeft. Zij maakt in haar onderzoek
onderscheid tussen openlijke en verborgen negatieve vooroordelen. In haar proefschrift geeft zij een
verklaring aan haar bevinding (overeenkomstig met die van Coenders e.a., 2003) dat lager opgeleiden
hun vooroordelen openlijker uiten. Autochtonen uit de lagere beroepsgroepen bevinden zich, net als
veel allochtonen over het algemeen ook op betrekkelijk zwakke en onzekere maatschappelijke
posities. Doordat deze autochtonen zich mogelijk veelvuldig in een concurrentiepositie bevinden met
allochtonen, zullen zij geneigd zijn hun negatieve vooroordelen relatief openlijk te uiten.
Autochtonen in betere maatschappelijke posities zullen geen of minder directe concurrentie
87
waarnemen van allochtonen. Zij zullen mogelijk deze concurrentie vrezen daar ze bang zijn voor een
opwaartse mobiliteit van allochtonen. Zij zullen hun vooroordelen niet direct en openlijk uiten vanwege
het feit dat zij zich mogelijkerwijze bewust zijn van de sociale norm dat je dergelijke vooroordelen niet
openlijk mag uiten. Hun vooroordelen komen slechtst op verborgen wijze aan de oppervlakte.
Discriminatie en racisme (institutioneel, modern) [[uitwerken]]
Belangrijk onderscheid tussen institutionele en persoonlijke discriminatie of racisme.
Institutioneel racisme = het collectieve falen van een organisatie om passende en professionele
diensten te verschaffen aan mensen vanwege hun kleur, cultuur of etnische afkomst (Ingleby, 2007,
Macpherson, 1999). Institutioneel racisme kan gezien worden in processen, attitudes en gedrag die
bijdragen aan discriminatie door vooroordelen, onwetendheid, gedachtenloosheid en stereotypering
die etnische minderheden benadelen.
alledaags racisme =
Modern racism
Etnocentrisme
88
BIJLAGE 2. Expertisecentra migranten en gezondheid in Nederland
-
Het Nationaal Insituut voor Gezondheidsbevordering en Ziektepreventie (NIGZ) ontwikkelt
programma's ter promotie van gezond gedrag. Het instituut heeft voorlichtingsmateriaal ontwikkeld
voor patiënten met een migrantenachtergrond en voorziet mensen die in de gezondheidszorg werken
van kennis over de gezondheid van migranten.
Website allochtonen en gezondheid NIGZ, beschikbaar op:
http://nigz.nl/index.cfmact=dossiers.inzien&vardossier=65
-
Nederlands instituut voor onderzoek van de gezondheidszorg (NIVEL )
-
RIVM doet elke twee jaar de Volksgezondheid Toekomst Verkenning
-
Pharos is het landelijke kennis- en adviescentrum dat gespecialiseerd is in gezondheid van
vluchtelingen, asielzoekers, illegalen en andere nieuwkomers en in de interculturalisatie van de zorg.
Pharos hanteert een brede definitie van gezondheid in navolging van de Wereld
Gezondheidsorganisatie: 'Gezondheid is een staat van volledig fysiek, geestelijk en sociaal
welbevinden en niet slechts het ontbreken van een ziekte of gebrek.'
-
Mikado is het kenniscentrum interculturele zorg. MIKADO werd in 2002 opgericht als onderdeel
van de Actieplan Interculturalisatie van de GGz van het Ministerie van WVS, met gegarandeerde
financiering tot 2007. Na de verkiezingen van 2002 viel de steun van de overheid voor
interculturalisatie echter weg en in 2007 werd MIKADO een zelfstandige organisatie. Tegelijkertijd
werd het werkveld uitgebreid naar alle aspecten van de interculturalisatie van de zorg (niet alleen de
GGz).
Mikado en Pharos geven samen het kwartaalbladCultuur Migratie Gezondheid uit sinds 2003.
-
Trimbos-instituut
-
FORUM Instituut voor Multiculturele Ontwikkeling
-
E-quality Kenniscentrum voor emancipatie, gezin en diversiteit
-
Lampion
-
PICUM: internationale samenwerking voor rechten van ongedocumenteerde migranten in
89
Europa
-
PaceMaker in global health is een stichting die instrumenten en praktijkgerichte interventies
ontwikkelt en implementeert om de gezondheidszorg te interculturaliseren.
-
Pandorra
-
[[[[Ipsy]]]] [[[NOEMEN OF NIET???]]]
Interdisciplinaire onderzoeksinstituten in Nederland:
ERCOMER - European Research Centre on Migration and Ethnic Relations, gevestigd bij de
Universiteit Utrecht, is opgericht om vergelijkend onderzoek op het gebied van internationale
migration en etnische relaties in Europa te stimuleren, ondersteunen en te promoten.
IMES - Institute for Migration and Ethnic Studies, Universiteit van Amsterdam The role of
health in integration (IMISCOE, 2005) rapporten over Nederland, Portugal, Zwitserland en
Griekenland.
90
BIJLAGE 3. Netwerken in Nederland
Sectie Transculturele Psychiatrie van de Nederlandse Vereniging voor Psychiatrie (NVP) is sinds
2001 actief met als algemene doelstelling: het bevorderen van psychiatrie die rekening houdt met de
culturele diversiteit en de migratiegeschiedenis van patiënten, en het stimuleren van onderzoek
hiernaar. Er zijn ongeveer twee keer per jaar Netwerkbijeenkomsten Onderzoek Cultuur en GGZ van
de sectie Transculturele Psychiatrie.
Het Platform Multiculturaliteit in de Geneeskunde(-opleiding) bestaat sinds 2003. Sinds 2008 is deze
groep officieel erkend als Werkgroep Diversiteit van de Nederlandse Vereniging voor Medisch
Onderwijs (NVMO).
Netwerk onderzoek
Sinds januari 2005 is er vier keer per jaar een bijeenkomst van het Contactpersonennetwerk
Interculturalisatie in GGz-instellingen als zelfstandig netwerk onder inhoudelijke leiding van Mikado.
Transculturele verpleegkunde???
Nederlands Instituut voor Psycholgen (NIP) sectie interculturalisatie
BIJLAGE 4. Expertisecentra, onderzoeksinstituten in Europa
BICOM - Promoting Bilingual & Intercultural Competencies in Public Health
Centre for Migration and Health, Zwitserland
Correlation – Europees netwerk dat is opgezet om sociale opneming en gezondheid te promoten
European Council on Refugees and Exiles
European Multicultural Foundation
European Network on Intercultural Elderly Care (ENIEC)
European Portal for Action on Health Equity
European Public Health Association (EUPHA) - heeft een sectie over de gezondheid van migranten
91
(MEHO)
IMISCOE – International Migration, Integration and Social Cohesion
MESEA - Society for Multi-Ethnic Studies: Europe and America
MIGHEALTH.NET
PICUM Platorm for International Cooperation on Undocumented Migrants
allochtonenweblog, beschikbaar op http://allochtonen.web-log.nl/allochtonen/gezondheid/index.html
BIJLAGE: Cursussen en trainingen [[[UITWERKEN]]]
USBO voor managers
UMC Utrecht
VU Amsterdam
HvA Global nursing (zie Kuckert, CMG 2008: in 080707_inl_lang.doc)
NSOPH Netherlands School of Public Health
CEG Centrum voor Gezondheid en Ethiek
ECMEH van Erasmus universiteit Rotterdam
Instellingen in de geestelijke gezondheidszorg (GGz):
Altrecht
Centrum '45
AMC de Meren
de Bascule
De Gelderse Roos
Parnassia – Den Haag
92
BIJLAGE: Gebruikte afkortingen
LHV Landelijke Huisartsen Vereniging
KNMG Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst
NHG Nederlands Huisartsen Genootschap
NIGZ Nederlands Instituut voor Gezondheidsbevordering en Ziektepreventie
NIVEL Nederlands instituut voor onderzoek van de gezondheidszorg
RIVM Rijksinsituut voor Volksgezondheid en Milieu
RVZ Raad voor de Volksgezondheid en Zorg
UMC Universitair Medisch Centrum
VWS Ministerie van Volksgezondheid, Welzijn en Sport
WRR Wetenschappelijke Raad voor het Regeringsbeleid
ZonMw Zorgonderzoek Nederland
93