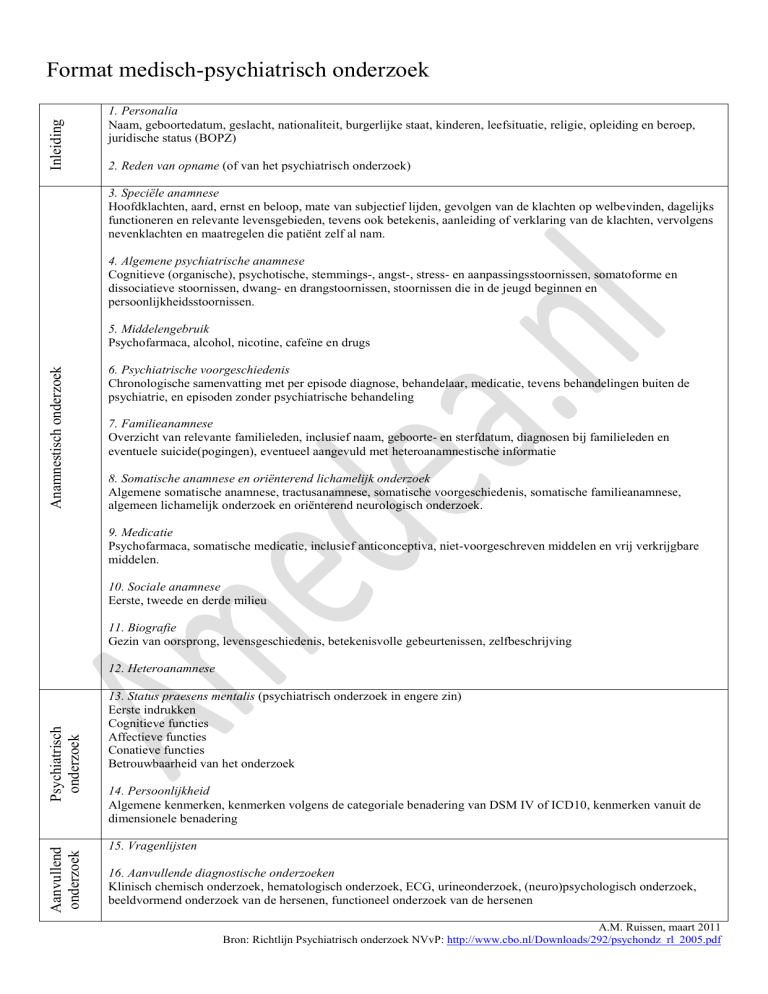
Inleiding
Format medisch-psychiatrisch onderzoek
1. Personalia
Naam, geboortedatum, geslacht, nationaliteit, burgerlijke staat, kinderen, leefsituatie, religie, opleiding en beroep,
juridische status (BOPZ)
2. Reden van opname (of van het psychiatrisch onderzoek)
3. Speciële anamnese
Hoofdklachten, aard, ernst en beloop, mate van subjectief lijden, gevolgen van de klachten op welbevinden, dagelijks
functioneren en relevante levensgebieden, tevens ook betekenis, aanleiding of verklaring van de klachten, vervolgens
nevenklachten en maatregelen die patiënt zelf al nam.
4. Algemene psychiatrische anamnese
Cognitieve (organische), psychotische, stemmings-, angst-, stress- en aanpassingsstoornissen, somatoforme en
dissociatieve stoornissen, dwang- en drangstoornissen, stoornissen die in de jeugd beginnen en
persoonlijkheidsstoornissen.
Anamnestisch onderzoek
5. Middelengebruik
Psychofarmaca, alcohol, nicotine, cafeïne en drugs
6. Psychiatrische voorgeschiedenis
Chronologische samenvatting met per episode diagnose, behandelaar, medicatie, tevens behandelingen buiten de
psychiatrie, en episoden zonder psychiatrische behandeling
7. Familieanamnese
Overzicht van relevante familieleden, inclusief naam, geboorte- en sterfdatum, diagnosen bij familieleden en
eventuele suicide(pogingen), eventueel aangevuld met heteroanamnestische informatie
8. Somatische anamnese en oriënterend lichamelijk onderzoek
Algemene somatische anamnese, tractusanamnese, somatische voorgeschiedenis, somatische familieanamnese,
algemeen lichamelijk onderzoek en oriënterend neurologisch onderzoek.
9. Medicatie
Psychofarmaca, somatische medicatie, inclusief anticonceptiva, niet-voorgeschreven middelen en vrij verkrijgbare
middelen.
10. Sociale anamnese
Eerste, tweede en derde milieu
11. Biografie
Gezin van oorsprong, levensgeschiedenis, betekenisvolle gebeurtenissen, zelfbeschrijving
Aanvullend
onderzoek
Psychiatrisch
onderzoek
12. Heteroanamnese
13. Status praesens mentalis (psychiatrisch onderzoek in engere zin)
Eerste indrukken
Cognitieve functies
Affectieve functies
Conatieve functies
Betrouwbaarheid van het onderzoek
14. Persoonlijkheid
Algemene kenmerken, kenmerken volgens de categoriale benadering van DSM IV of ICD10, kenmerken vanuit de
dimensionele benadering
15. Vragenlijsten
16. Aanvullende diagnostische onderzoeken
Klinisch chemisch onderzoek, hematologisch onderzoek, ECG, urineonderzoek, (neuro)psychologisch onderzoek,
beeldvormend onderzoek van de hersenen, functioneel onderzoek van de hersenen
A.M. Ruissen, maart 2011
Bron: Richtlijn Psychiatrisch onderzoek NVvP: http://www.cbo.nl/Downloads/292/psychondz_rl_2005.pdf
Dit format volgt vrijwel volledig de richtlijn Psychiatrisch Onderzoek van de NVvP en CBO uit 2004/2005. De richtlijn gaat ook
in op psychiatrisch onderzoek in het kader van consultatie in een algemeen ziekenhuis, second opinion en rapportages, de
medisch-ethisch context waaronder privacy en beroepsgeheim, wilsonbekwaamheid en verstrekking van informatie aan derden,
verschillende diagnostische instrumenten en beschikbare literatuur. Hieronder een aantal delen uit de richtlijn.
“De werkgroep doet de volgende aanbevelingen ter bevordering van implementatie van de richtlijn: – gebruik van de
richtlijn in onderwijs, opleiding of bij- en nascholing over psychiatrisch onderzoek; – gebruik van de richtlijn in Nederlandse
publicaties over casuïstiek; – opnemen van de richtlijn in visitatietrajecten; – opnemen van de richtlijn in
kwaliteitsverbeteringprojecten; – prestatie-indicatorontwikkeling; – inbouwen van de richtlijn in gedigitaliseerde werkprocessen.”
(p.11)
“Richtlijnen zijn geen wettelijke voorschriften, maar zo veel mogelijk op ‘de best beschikbare’ wetenschappelijke
evidentie gebaseerde inzichten en aanbevelingen, die artsen, verpleegkundigen en andere zorgverleners een houvast bieden om
kwalitatief goede zorg te verlenen. Aangezien deze aanbevelingen hoofdzakelijk gebaseerd zijn op de ‘gemiddelde patiënt’,
kunnen psychiaters in individuele gevallen afwijken van de richtlijn. Afwijken van richtlijnen is, als de situatie van de patiënt dit
vereist, zelfs noodzakelijk. Wanneer van de richtlijn wordt afgeweken, dient dit beargumenteerd en gedocumenteerd te kunnen
worden.” (p.11)
“Een psychiatrisch onderzoek kan om diverse redenen worden uitgevoerd. Enerzijds heeft de patiënt of de verwijzer
vragen waarop hij antwoord wil krijgen. Anderzijds kan de onderzoeker vanuit zijn specialistische expertise vragen hebben die
eveneens beantwoord moeten worden. Vraaggestuurde zorg betekent dat de soms uiteenlopende vraagstellingen van betrokkenen
expliciet gewogen en geïntegreerd moeten worden. Een belangrijk doel van een psychiatrisch onderzoek is daarom het
verhelderen en op elkaar afstemmen van de verschillende vragen. De uitgebreidheid van het psychiatrisch onderzoek wordt mede
bepaald door contextuele factoren en kan, afhankelijk van de vraagstelling, per patiënt en per situatie variëren. (…) Het is van
belang in het licht van deze factoren te overwegen of een bepaalde setting recht doet aan de behoeften en de beperkingen van de
patiënt. Het is niet mogelijk om vooraf te stellen welke onderdelen in welke mate van detail moeten worden onderzocht. In deze
richtlijn worden de invloeden van bovengenoemde factoren dan ook niet verder per locatie geëxpliciteerd. In de paragrafen 2.2 en
2.3 wordt nader ingegaan op de invloeden van respectievelijk transculturele en genderspecifieke factoren. Bij het opstellen van de
richtlijn is uitgegaan van het volledige psychiatrisch onderzoek. Onder een volledig onderzoek (…) wordt verstaan het
onderzoek zoals dat in academische en opleidingssituaties wordt uitgevoerd. In de praktijk zal men hier vaak van afwijken.
Als handreiking voor de praktijk worden in dit hoofdstuk de in de praktijk meest voorkomende situaties waarin een psychiatrisch
onderzoek wordt uitgevoerd, en waarbij wordt afgeweken van het volledige onderzoek, besproken (…). Daarbij wordt aangegeven
welke onderdelen van het psychiatrisch onderzoek prioriteit hebben en welke aandachtspunten van belang zijn.” (p. 12-13)
“In deze richtlijn wordt de term ‘interview’ gebezigd voor het gesprek met de patiënt. Hiermee wordt aangeduid dat het
gaat om een mondeling onderhoud, dat naast diagnostische deskundigheid ook gespreksvaardigheid van de onderzoeker vergt.
Voorwaarde is bovendien de lijfelijke aanwezigheid van zowel de onderzoeker als de patiënt. Een adequaat psychiatrisch
onderzoek via de telefoon is dan ook uitgesloten.” (p. 14)
“In een crisissituatie is het psychiatrisch onderzoek gericht op het opstellen van een voorlopige diagnose, een
werkhypothese en crisisbehandelplan. De nadruk ligt op het taxeren van risico’s, het beoordelen van wettelijke gevaarscriteria en
van sociale, culturele en somatische factoren die van invloed zijn op de crisissituatie. Het psychiatrisch onderzoek is meestal
beknopt vanwege de tijdsdruk en andere situatieve factoren die het onderzoeksproces kunnen bemoeilijken. (…) In crisissituaties
vinden probleeminventarisatie, diagnostiek en interventie gewoonlijk tijdens één interview plaats. Het verdient dus aanbeveling
om voorafgaand aan het gesprek met de patiënt zo veel mogelijk informatie te verzamelen. Het exploreren van de reden voor het
onderzoek verdient altijd bijzondere aandacht.” (p.15-16)
“Indien de patiënt ernstige gedragsstoornissen vertoont, kan het uitoefenen van dwang om de veiligheid van de patiënt te
waarborgen, onvermijdelijk zijn. (…) Uiteraard hebben deze omstandigheden grote gevolgen voor het psychiatrisch onderzoek,
omdat de patiënt soms geen medewerking zal willen of kunnen verlenen. Op dergelijke observaties kunnen slechts voorlopige
conclusies worden gebaseerd. In een latere fase zal alsnog een compleet psychiatrisch onderzoek moeten worden verricht.” (p.16)
“De diagnostische formulering vormt de basis voor het behandelplan. Daartoe is het allereerst noodzakelijk om de
gegevens te ordenen en samen te vatten. In een samenvatting dienen alle relevante gegevens per onderdeel van het psychiatrisch
en somatisch onderzoek puntsgewijs aan de orde te komen. Met name het wegen van de relevantie van de gegevens vereist inzicht
en ervaring. In de syndroomdiagnose wordt alle relevant geachte psychopathologische informatie geordend en in haar
veronderstelde samenhang genoteerd. De syndroomdiagnose is descriptief. Hierbij komen wel de aard en de ernst van de
symptomen aan de orde, maar de etiologie (ontstaansvoorwaarden) en pathogenese (ontstaanswijze) blijven buiten beschouwing.
(…) Tijdens het diagnostische proces worden aan de hand van de anamnese (somatisch, sociaal, biografisch) hypothesen
geformuleerd over de etiologie en pathogenese van het geconstateerde syndroom. Een dergelijke diagnose, ook wel
structuurdiagnose genoemd, beschrijft het syndroom in etiopathogenetisch perspectief. (…) Voorzover mogelijk probeert de
psychiater in de samenvatting te noteren hoe de etiologische factoren theoretisch zouden kunnen samenhangen met het
psychiatrisch syndroom (hypothesen over de pathogenese). Nogal eens zal een diagnose niet direct met zekerheid kunnen worden
vastgesteld. Men spreekt dan van een ‘voorlopige diagnose’, gevolgd door een differentiële diagnose. Een voorlopige diagnose
kan gehanteerd worden als werkhypothese. Hiermee worden niet alleen mogelijkheden voor detaillering en nuancering
opengehouden, maar ook voor de ontdekking van een aandoening van andere aard. Het is van belang dat gedurende het
diagnostisch proces en de op basis hiervan ingestelde behandeling de diagnose ter discussie blijft staan. Ten slotte wordt naast de
diagnose aandacht besteed aan de diagnostische classificatie van het geconstateerde ziektebeeld of syndroom. Daarbij kan
gekozen worden voor de DSM IV of de ICD 10. (…) Behalve de psychiatrische stoornis zelf (en de eventuele
persoonlijkheidsstoornis) worden in deze classificaties ook de ermee samenhangende somatische aandoening, psychosociale
stressoren en de mate van psychosociaal disfunctioneren vastgelegd.” (p.21)












