B.S. Muller, H.F. van Goor, A.J.W.P. Rosenberg
Casuïstiek
Geïnfecteerde necrose van de kin
Een 51-jarige man werd door zijn tandarts verwezen naar een
mond-, kaak- en aangezichtschirurg vanwege malaise en pijn in de
mandibula bij een snel uitbreidende, zwarte gingiva en mucosa rond
het onderfront. Klinisch en röntgenologisch was er sprake van een
geïnfecteerde necrose van de kin en de mondbodem. Na débridement op de operatiekamer werd de patiënt behandeld voor een septische shock op de afdeling intensive care en een langdurig ziektebeloop volgde. Onderzoek van het beenmerg leverde geen verklaring
voor de pancytopenie en dit ernstig ziektebeloop, daarnaast toonde
genetisch onderzoek van het thiopurine S-methyltransferase-gen
geen mutaties. Dit gen codeert voor het gelijknamige enzym eiwit
dat bijdraagt aan de metabolisering van het middel azathioprine
dat de patiënt dagelijks gebruikte vanwege een auto-immuunaandoening. Een combinatie van azathioprinegebruik, foliumzuurdeficiëntie en sepsis hebben geleid tot dit uitzonderlijk ziektebeloop.
Therapeutische interventie bestond uit chirurgische débridement
en behandeling van de bacteriëmie. Nadien waren verscheidene
corrigerende operaties noodzakelijk voor herstel van orale functies.
Muller BS, Goor HF van, Rosenberg AJWP. Geïnfecteerde necrose van de kin
Ned Tijdschr Tandheelkd 2016; 123: 354-356
doi: 10.5177/ntvt.2016.07/08.16139
Gegeven en anamnese
Een tandarts verwees een 51-jarige man naar een mond-,
kaak- en aangezichts(mka-)chirurg vanwege een snel uitbreidende necrose van de gingiva en de mucosa bij het onderfront met uitbreiding naar de mondbodem en de
kinhuid. Sinds een week bestond een ulcus aan de linguale
gingiva van gebitselement 42 en labiaal blootliggend bot.
Onder de werkdiagnose ‘acute gelokaliseerde gingivanecrose’ had de tandarts de patiënt behandeld met lokale necrotectomie en een chloorhexidinemondspoeling. Een week
later meldde hij zich bij zijn tandarts. Er was sprake van een
zieke man met onhoudbare pijn, slikproblemen en foetor ex
ore. De necrose had zich uitgebreid tot in de labiale omslagplooi en in de voorste mondbodem. Met spoed werd de
patiënt verwezen naar het ziekenhuis. Voorafgaand aan het
ontstaan van de lokale necrose had in de regio van gebitselement 42 geen tandheelkundige behandeling plaatsgevonden, ook sloot de tandarts parodontitis uit.
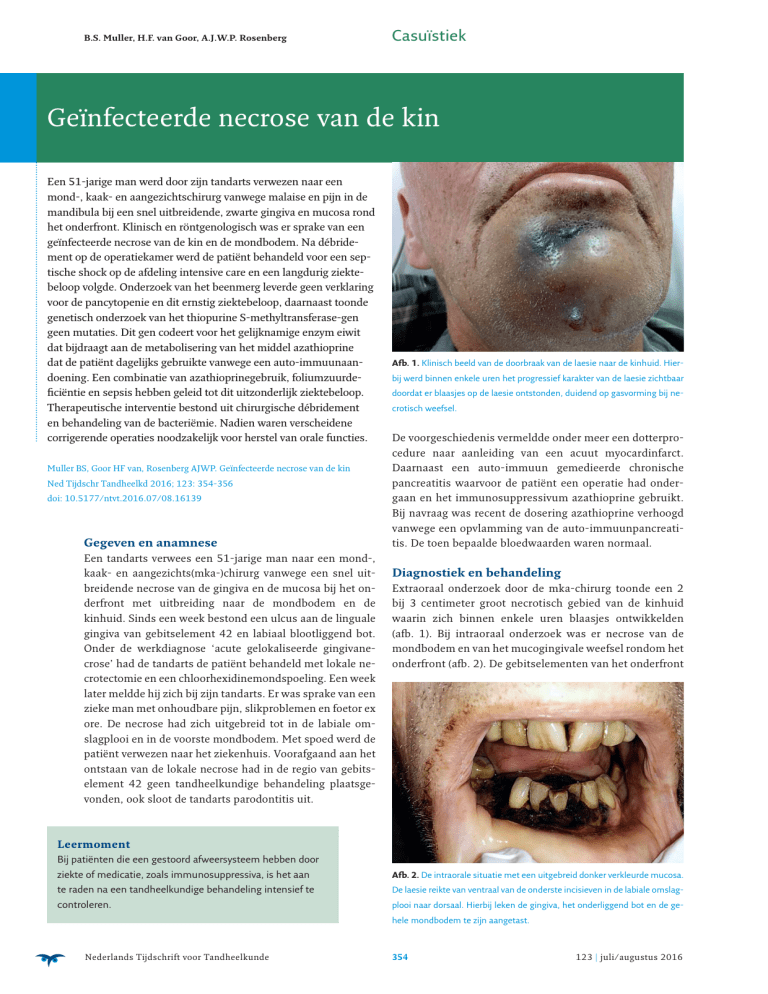
Afb. 1. Klinisch beeld van de doorbraak van de laesie naar de kinhuid. Hierbij werd binnen enkele uren het progressief karakter van de laesie zichtbaar
doordat er blaasjes op de laesie ontstonden, duidend op gasvorming bij necrotisch weefsel.
De voorgeschiedenis vermeldde onder meer een dotterprocedure naar aanleiding van een acuut myocardinfarct.
Daarnaast een auto-immuun gemedieerde chronische
pancreatitis waarvoor de patiënt een operatie had ondergaan en het immunosuppressivum azathioprine gebruikt.
Bij navraag was recent de dosering azathioprine verhoogd
vanwege een opvlamming van de auto-immuunpancreatitis. De toen bepaalde bloedwaarden waren normaal.
Diagnostiek en behandeling
Extraoraal onderzoek door de mka-chirurg toonde een 2
bij 3 centimeter groot necrotisch gebied van de kinhuid
waarin zich binnen enkele uren blaasjes ontwikkelden
(afb. 1). Bij intraoraal onderzoek was er necrose van de
mondbodem en van het mucogingivale weefsel rondom het
onderfront (afb. 2). De gebitselementen van het onderfront
Leermoment
Bij patiënten die een gestoord afweersysteem hebben door
ziekte of medicatie, zoals immunosuppressiva, is het aan
Afb. 2. De intraorale situatie met een uitgebreid donker verkleurde mucosa.
te raden na een tandheelkundige behandeling intensief te
De laesie reikte van ventraal van de onderste incisieven in de labiale omslag-
controleren.
plooi naar dorsaal. Hierbij leken de gingiva, het onderliggend bot en de gehele mondbodem te zijn aangetast.
Nederlands Tijdschrift voor Tandheelkunde
354
123 | juli/augustus 2016
Muller e.a.: Geïnfecteerde necrose van de kin
waren mobiel en er bestond een foetor ex ore. Op de CTscan van het hoofd-halsgebied werd een lucht houdende
laesie in de kin en mondbodem gezien, zonder aanwijzingen voor cortexonderbreking van de mandibula (afb. 3).
Bloedonderzoek toonde naast foliumzuurdeficiëntie en
een verhoogd C-reactief proteïne (CRP) ook anemie, leukocytopenie en trombocytopenie aan. Vanwege snelle achteruitgang van ziekte bij een binnen uren uitbreidende
necrose, vond onder algehele anesthesie débridement
plaats. Hierna werd de patiënt langdurig behandeld op de
afdeling intensive care vanwege een septische shock.
Differentieel diagnostisch werd gedacht aan geïnfecteerde necrose van gingiva, mucosa en mandibula op basis
van een gecompromitteerd immuunsysteem. Derhalve vond
aanvullende diagnostiek plaats. De hiv-test was negatief en
onderzoek van het beenmerg toonde reactiviteit waarmee
een acute leukemie werd uitgesloten. Genetisch onderzoek
van het thiopurine S-methyltransferase (TPMT)-gen dat codeert voor het gelijknamige enzym eiwit dat bijdraagt aan
metabolisering van het middel azathioprine toonde geen
mutaties. Bij een mutatie zou stapeling van azathioprinemetabolieten kunnen leiden tot beenmergtoxiciteit (UpToDate, 2015; Farmacotherapeutisch kompas, 2016). Deze
gen-geïnduceerde bijwerking van azathioprine is momenteel veel onderzocht, maar werd hierbij uitgesloten.
Op grond van de kliniek, de medische voorgeschiedenis en
het aanvullend onderzoek was sprake van een snel progressieve, geïnfecteerde necrose van de mondholte en septische
shock. De oorzaak wordt toegeschreven aan een combinatie
van azathioprinegebruik en foliumzuurdeficiëntie.
Beschouwing en discussie
Afb. 3. CT-beeld van het ontstekingsproces met grillige radiolucenties voor en achter
het onderfront, die gezien het klinisch beeld duiden op gasvorming bij necrotisch
weefsel. Radiologisch was geen aantasting van het mandibulabot en hooguit sprake
van geringe betrokkenheid van de voorste mondbodemspieren.
de gingiva zijn geweest. Tevens was het verminderde ziekteinzicht van de patiënt nadelig; de late ziektepresentatie gaf
aanleiding tot verregaand lokaal weefselverval met een ernstig ziektebeloop als gevolg. Débridement bestond uit extractie van het onderfront en de premolaren, verwijdering
van de eveneens aangetaste processus alveolaris inferior,
resectie van de voorste mondbodem en resectie van een
groot areaal huid, subcutis en spierweefsel van de kin. Dit
heeft geleid tot een occlusiestoornis en kwijlen bij incomplete lipsluiting. Het mutilerende débridement en de vermindering van orale functies resulteerden in de noodzaak
tot nieuwe reconstructieve behandelingen en follow-up.
Hoewel de beschreven casus geen natuurlijk ziektebeloop betreft en aan de basis van deze ziektegeschiedenis
een ongelukkige combinatie van factoren ligt, wordt desondanks aan de tandartsen-algemeen practici geadviseerd
patiënten met een gecompromitteerd immuunsysteem intensief te controleren indien zij behandeld worden voor
ontstekingen en infecties in de mondholte (zoals resectie
van een necrotische papil, parodontale chirurgie of lokale
correcties bij implantologie).
Een ulcererende en verkleurde gingiva kan passen bij een
necrotiserende ulceratieve gingivitis en wordt meestal
goed herkend en behandeld door een tandarts. Deze vorm
van gingivitis is zeldzaam in de westerse wereld en wordt
voornamelijk gezien bij adolescenten en immuungecompromitteerde patiënten. Er bestaat ulceratie van 1 of meer
interdentale papillen, voornamelijk ter hoogte van de zijdelingse delen maar ook bij het onderfront. Een necrotiserende gingivitis leidt in een enkel geval tot necrotiserende
parodontitis of stomatitis (Spijkervet et al, 2013; Stegenga
et al, 2013). Het snel progressieve karakter zoals beschreven in deze casus maakt niet zozeer de diagnose acute necrotiserende gingivitis minder waarschijnlijk, maar zou
zorgverleners kunnen doen denken aan een gecompromitteerd immuunsysteem als onderliggend lijden.
Voor een ulcus in de mond kan een uitgebreide differentiële diagnose worden opgesteld: van seksueel overdraagbare aandoeningen tot myeloproliferatieve ziekte, van
plaveiselcelcarcinoom tot aan een auto-immuunziekte zoals lupus erythematodes (Haring et al, 2006; Baart en Van
der Waal, 2013). In deze casus gaven meerdere factoren
aanleiding tot een gestoorde afweer die hebben kunnen leiden tot een ongecontroleerde uitbreiding en het infecteren
van de necrose. Onduidelijk blijft wat lokaal de veroorzaker
is geweest, dit kan een eenvoudige afte of een wondje aan
Literatuur
Nederlands Tijdschrift voor Tandheelkunde
355
* Baart JA, Waal I van der. Oral medicine 6. Ulceraties van de orale
mucosa. Ned Tijdschr Tandheelkd 2013; 120: 246-249.
* Haring IS van der, Witjes MJH. Diagnostische overwegingen bij een
ongewone gingivitis. Ned Tijdschr Tandheelkd 2006; 113: 284-287.
* Spijkervet FKL, Raghoebar GM, Vissink A. Afwijkingen van de orale mucosa. 5.5. Ulceratieve afwijkingen. In: Stegenga B, Vissink A, de Bont
LGM, Spijkervet FKL (red.). MKA-chirurgie. Assen: Van Gorcum, 2013a.
* Stegenga B, Vissink A, Schepman KP, Witjes MJH. Differentiële
diagnostiek. 2.6.2 Differentiële diagnostiek bij slijmvliesafwijkingen
gekenmerkt door verlies van oppervlakte-integriteit. In: Stegenga B,
Vissink A, de Bont LGM, Spijkervet FKL (red.). MKA-chirurgie. Assen:
Van Gorcum, 2013.
123 | juli/augustus 2016
Muller e.a.: Geïnfecteerde necrose van de kin
Casuï sti ek
* Farmacotherapeutisch kompas. Azathioprine. http://www.farmacotherapeutischkompas.nl/bladeren-volgens-boek/preparaatteksten/a/
azathioprine (geraadpleegd 01-11-2015).
* UpToDate. Azathioprine: drug information. http://www.uptodate.
com/contents/azathioprine-drug-information?source=search_res
ult&search=azathioprine&selectedTitle=1%7E150 (geraadpleegd
01-11-2015).
Summary
An infected necrosis of the chin
A 51-year-old man was referred by his dentist to a maxillofacial surgeon
with complaints of illness and pain in the mandible, associated with a
rapidly expanding area of black gingiva and mucosa surrounding the
lower front teeth. Clinically and radiographically there was evidence of an
infected necrosis of the chin and floor of mouth. Following debridement at the
operating room, the patient was treated at the intensive care unit for septic
shock leading to prolonged hospitalisation. Investigation of the bone marrow
did not provide an explanation for pancytopenia or the severity of the illness.
In addition, genetic investigation of thiopurine S-methyltransferase gene
showed no mutations. This gene codes for an identically named protein enzyme that contributes in the metabolising of the medicine azathioprine, used
daily for an autoimmune disease. A combination of the use of azathioprine,
a folic acid deficiency and sepsis led to this exceptional course of illness.
Therapeutic intervention consisted of surgical debridement and treatment
of the bacteraemia. Afterwards several corrective surgeries were necessary to
restore oral functions.
Bron
B.S Muller, H.F. van Goor, A.J.W.P. Rosenberg
Uit de afdeling Mondziekten, Kaak- en Aangezichtschirurgie en Bijzondere
Tandheelkunde van het Universitair Medisch Centrum Utrecht (UMCU)
Datum van acceptatie: 11 mei 2016
Adres: mw. B.S. Muller, UMCU, huispost G05.129, Heidelberglaan 100,
3584 CX Utrecht
[email protected]
Nederlands Tijdschrift voor Tandheelkunde
356
123 | juli/augustus 2016












