Nieren en urinewegen
Nefrologie
Urologie
Ren: Renale pathologie
STRUCTUUR
MACROANATOMIE
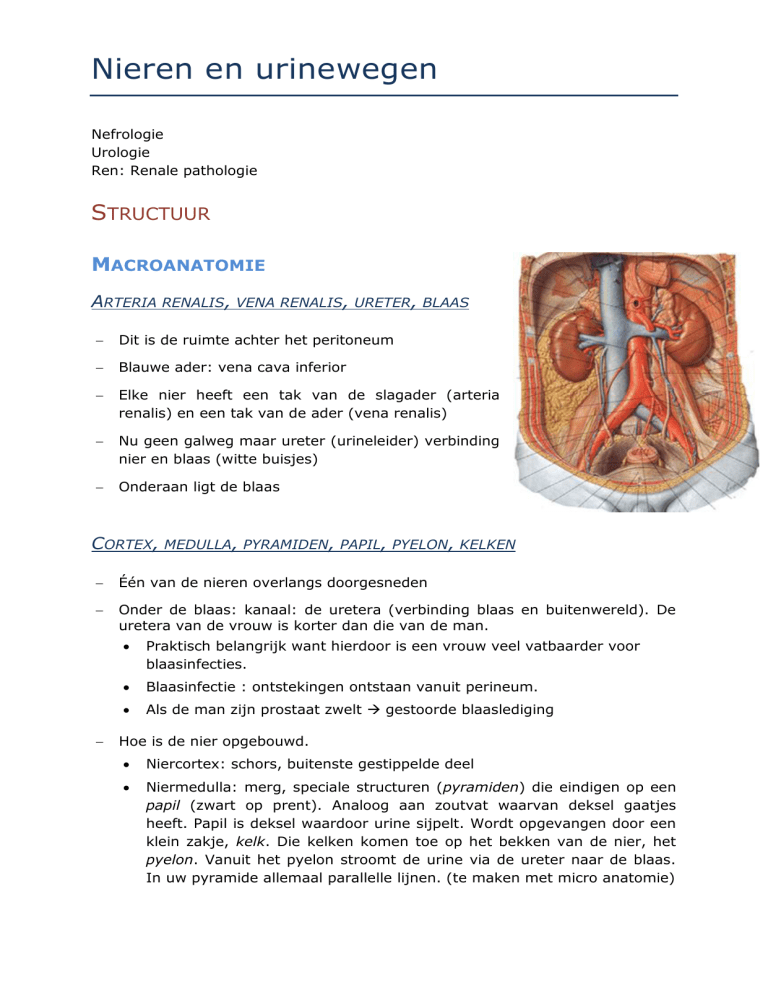
ARTERIA RENALIS, VENA RENALIS, URETER, BLAAS
Dit is de ruimte achter het peritoneum
Blauwe ader: vena cava inferior
Elke nier heeft een tak van de slagader (arteria
renalis) en een tak van de ader (vena renalis)
Nu geen galweg maar ureter (urineleider) verbinding
nier en blaas (witte buisjes)
Onderaan ligt de blaas
CORTEX, MEDULLA, PYRAMIDEN, PAPIL, PYELON, KELKEN
Één van de nieren overlangs doorgesneden
Onder de blaas: kanaal: de uretera (verbinding blaas en buitenwereld). De
uretera van de vrouw is korter dan die van de man.
Praktisch belangrijk want hierdoor is een vrouw veel vatbaarder voor
blaasinfecties.
Blaasinfectie : ontstekingen ontstaan vanuit perineum.
Als de man zijn prostaat zwelt gestoorde blaaslediging
Hoe is de nier opgebouwd.
Niercortex: schors, buitenste gestippelde deel
Niermedulla: merg, speciale structuren (pyramiden) die eindigen op een
papil (zwart op prent). Analoog aan zoutvat waarvan deksel gaatjes
heeft. Papil is deksel waardoor urine sijpelt. Wordt opgevangen door een
klein zakje, kelk. Die kelken komen toe op het bekken van de nier, het
pyelon. Vanuit het pyelon stroomt de urine via de ureter naar de blaas.
In uw pyramide allemaal parallelle lijnen. (te maken met micro anatomie)
MICROANATOMIE
NEFRON, GLOMERULUS, TUBULI
Dit is een nefron, de structurele eenheid van de nier (zoals leverlob bij
lever). Miljoenen nefronen in een nier.
Een nefron is opgebouwd uit twee grote delen.
Glomerulus: kopje vanboven links
Tubuli: buisjes
Verschillende tubuli: achter glomerulus proximale/grootste buis, dan lus: de
lis van Henle met dalend en stijgend segment. Daarna het onderste/distale
buisje en daarna de ductus colligens (verzamelbuisje waarin verschillende
distale tubuli in uitkomen). De ductus colligens eindigt in de papil. Dus die
gaatjes worden hierdoor gevormd.
GLOMERULUS, GLOMERULAIRE EPITHEELCELLEN
Doorsnede glomerulus.
De onderkant is met een aantal windingen, heel onregelmatig membraan,
ingestulpte en gekartelde wand.
Elke glomerulus krijgt een takje van de slagader (aanvoerend bloedvat van
arteria renalis) en er is ook een takje van de ader (afvoerend bloedvat van
vena renalis). Hiertussen zitten allemaal capillairen, kleine bloedvaten. Als je
hier een doorsnede van maakt dan heb je doorgesneden capillairen die in de
windingen van de glomerulus zitten. Dus heel nauw contact van circulatie en
glomerulus. Prachtige uitwisseling met bloed.
Binnenste bekleding: ook bekleed met beschermende laag, platte cellen.
Epitheelcellen die de glomerulus aflijnt. Onze bloedvaten zijn ook bekleed
met epitheelcellen en dat zijn ook zulke platte cellen (endotheelcellen). (Ziet
er hetzelfde uit zie volgende prent)
GLOMERULO-CAPILLAIR MEMBRAAN
Scheidingswand tussen circulatie en nier. Verticaal gestreept zeer fijn basaal
membraan. Aan de binnenzijde ervan (boven dit membraan) rusten de
glomerulaire epitheelcellen en er vlak onder endotheelcellen. Dus er is een
goede circulatie mogelijk want cellen worden enkel van elkaar gescheiden
door een zeer fijn membraan die filtratie toestaat.
FUNCTIES
GLOMERULAIRE FILTRATIE
–
180 liter per dag wordt er gefilterd : voortdurend vocht vanuit bloedvaten
naar nieren voor filtering (hoeveelheid bloed in een persoon 4-5l, dus
ongeveer 40 keer per dag filtering van al uw bloed)
–
In dit vocht zit :
Water
Zouten
Natrium
Kleine moleculen: glucose, ureum (ammoniak), creatinine, …
o
Creatinine is een afvalstof bij de afbraak van spierweefsel. De
hoeveelheid creatinine kan je meten in het bloed (zie laboblad):
perfecte test voor nierfunctie als uw creatinine in het bloed stijgt (bv.
1mg/dl, wat normaal is, 3mg/dl) want creatinine wordt enkel via
de nieren uitgescheiden.
–
Excretie van geneesmiddelen
–
Grote moleculen (bv; albumine) gaan niet door filter
–
Normaal: geen proteïnurie: Normaal heb je geen proteïnen in de urine. Als er
toch in zitten dan verder testen, wellicht zieke glomerulus (fungeert als filter,
deze laat dan te grote stukken door).
TUBULAIRE ABSORPTIE
–
Water: urineproductie ongeveer 1 liter per dag : Dus terug absorberen van
179l via tubulair systeem.
–
Natrium: variabele absorptie : Naargelang omstandigheden minder of meer
natrium opnemen (ascitis: natrium vasthouden) (zie later).
–
Glucose : In je tubuli kan je ook suiker absorberen. Normaal geen suiker in
urine, in geval van wel dan heb je suikerziekte. Dus glucose moet allemaal
terug worden geabsorbeerd als je geen suikerziekte hebt.
Normaal geen glucose in urine
Glucosurie bij overschrijden van maximale absorptiecapaciteit
Glucosurie bij diabetes mellitus
Tekening die uitlegt waarom men met diabetes wel suiker in urine heeft en
mensen zonder suikerziekte niet.
Er is een maximale absorptie capaciteit (Tmax: maximale capaciteit van een
proces) voor suiker.
Stel je hebt insulinetekort en te veel suiker in het bloed dan is dus te veel
glucose en wordt er veel meer suiker gefilterd in de nieren. Een deel wordt
terug opgenomen via tubuli en gaan terug naar het bloed maar je hebt maar
een maximale opnamecapaciteit en als die wordt overschreden dan wordt de
rest uitgeplast.
SECRETIE VAN ERYTHROPOIETINE (EPO)
–
Epo is een hormoon dat aangemaakt wordt in de nier en dan naar het
beenmerg gaat en dan leidt tot verhoogde productie van rode bloedcellen
(erytrocyten)
–
Antwoord op lage O2-spanning/concentratie in het bloed
–
« Hoogtestage »: sportmannen gaan op hoogtestage om op grote hoogte
meer epo in het bloed te produceren. Als ze daarna aan een wedstrijd mee
doen die op zeeniveau wordt gehouden dan hebben ze meer zuurstoftransportcapaciteit.
–
Gebruik « Epo » als doping
–
Gedaalde productie bij chronisch nierfalen: anemie want geen epo meer dus
daling in rode bloedcellen. Hierbij mag je epo voorschrijven.
REGELING VOLUME EXTRACELLULAIR VOCHT
Eerste homeostatische functie
Volume wordt geregeld door natrium (zout) secretie
Volume Natrium
Neurohormonale stimulatie: neuronen en hormonen worden gestimuleerd en
deze regelen ons extracellulair vocht
Renine wordt gestimuleerd door dalende filtratie die ontstaat door daling
van extracellulair volume
ACE (Angiotensine I Converterend Enzym) wordt gestimuleerd (is
belangrijk in medicatie!): zet angiotensine I om in angiotensine II
Angiotensine I (= hormoon) wordt omgezet in angiotensine II. Dit is de
meest sterke vasoconstrictor.
2 gevolgen van de omzetting van angiotensine I naar angiotensine II
1) Vasoconstrictie: de bloedvaten trekken samen waardoor de bloeddruk
stijgt. Het volume neemt toe.
2) Aldosterone wordt afgescheiden door de bijnier: Aldosterone reguleert de
natrium-kalium
pomp.
Er
wordt
meer
natrium
terug
opgenomen/geabsorbeerd door de tubuli waardoor het extracellulair
volume toeneemt.
= adequate compensatie
NATRIUMPOMPEN IN TUBULI
De drie zwarte bollen zijn natriumpompen
1e links op proximale
2e links op stijgend deel lis van Henle, belangrijke pomp
Rechtse
op
verzamelbuisje,
natriumabsorptie.
Natrium-kalium
uitwisseling: telkens natrium naar buiten, gaat er kalium naar binnen.
Deze pomp wordt gestimuleerd door aldosterone. De nieren zijn
verantwoordelijk voor kalium excretie. Stel bij nierfalen kalium
toename in bloed en dit is gevaarlijk. Normaal verlies je kalium in de
urine. Als deze pomp niet meer werkt dan blijft het in bloed. Als er te
veel aldosterone is dan krijgt men te weinig kalium in het bloed want dan
is er veel excretie van kalium via de urine.
NIET-ADEQUATE COMPENSATIE
Links : adequate regeling: Daling extracellulair volume extracellulair
volume stijgt als adequaat antwoord
Rechts: fout in regelmechanisme: Stel dat er een normaal volume is maar
het mechanisme wordt toch in gang gezet en het extracellulair volume neemt
toe overvulling circulatie. Dit is een inadequaat antwoord. Er is iets fout in
het regelmechanisme en hierdoor krijgt men vochtopstapeling.
NIET ADEQUATE COMPENSATIE BIJ CIRROSE
ONTSTAAN VAN ASCITES
Bij levercirrose krijgt men ascites. De lever stuurt een signaal naar de nieren om
natrium te absorberen. Er ontstaat een stijging van angiotensine en aldosterone.
Hierdoor ontstaat ascites. Een tweede gevolg is oedeem. Bv. dikke voeten maar
ook vocht in hart (zie bij hartfalen later).
NATRIUMPOMPEN IN TUBULI EN MEDICATIE
DIURETICA
Om het te hoog extracellulair volume te doen dalen, worden vaak plaspillen
gebruikt.
Meest frequent gebruikte plaspillen.
Lasix: blokkeert de pomp in de lis van Henle. De bedoeling is om meer
natrium uit te plassen. Er wordt meer natrium uitgeplast dus minder
vochtophoping. Ascites en oedeem verdwijnt. Doordat er meer natrium in
de buisjes terecht komt, wordt er minder kalium geproduceerd. Bij
chronisch geven van lasix, krijgt men een serieus kalium tekort, wat
mogelijks fataal is.
Aldactone. Blokkade natrium-kaliumpomp in buisjes. Dan blijft kalium in
bloed en stijgt kalium in bloed.
Dus combinatie van beide geven (bij ascites bv.)
ANGIOTENSINE II EN MEDICATIE
ACE enzyme angiotensine II stijgt vasoconstrictie bloeddruk stijgt
ACE inhibitor (meest gebruikte medicijn in maatschappij bv. coversyl)
angiotensine II daalt (angiotensine I kan niet meer omgezet worden hierin)
vasodilatatie bloeddrukdaling want bloedvaten zetten uit het hart
moet minder hard werken.
Deze drie zijn de grootste indicaties voor het gebruik van ACE inhibitoren.
Bij hoge bloeddruk
Hartfalen
Na een hartinfarct
Meest gebruikte geneesmiddel in maatschappij want hartproblemen zijn
frequent.
REGELING OSMOLARITEIT EXTRACELLULAIR VOCHT
Osmolariteit ~ H2O
Osmolariteit: dichtheid van de opgeloste deeltjes. Dichtheid van uw bloed. Stel je
pakt een tas water en je doet daar een klontje suiker in. In een andere tas met
evenveel water doe je twintig klontjes suiker in dus deze heeft een 20x hogere
osmolariteit. Dit moet in het bloed hetzelfde blijven! Duldt geen afwijkingen. Men
gaat de variabele waterabsorptie reguleren. Niet door natriumabsorptie bepaald.
Normale osmolariteit plasma: 290 mosm/l
Constant gehouden door (de concentratie – en dilutatiefunctie v/d) nier
Variabele waterabsorptie
Concentratiefunctie: uw nier kan geconcentreerde urine maken. Deze is
weinig en donker. S ochtends bv. Donkerder want 8 uur niet gedronken
Dilutiefunctie: je kan sterk gediluteerde urine maken. Bv. Veel liters
water gedronken dus heldere urine
dienen samen om de concentratie constant te houden
Rol van Anti-diuretisch hormoon (ADH) van hypofyse
In de eerste situatie de urine concentreren.
In tweede situatie urine diluteren.
Voorbereiding (zelfde bij beide situaties): Je start in de glomerulus. 100%
filtraat (180l) komt toe en het vocht dat daar toe komt heeft normale
osmolariteit. In de proximale tubulus wordt naast natrium ook water
opgenomen en dit is evenredig aan elkaar. Men krijgt een isotonische
oplossing. Op het einde van deze tubulus nog altijd normale osmolariteit
maar nog maar 30% van het filtraat. Dus in deze proximale tubulus alleen
wordt al 70% van de 180l geabsorbeerd.
In de lis van Henle in het dalend deel wordt enkel water geabsorbeerd. De
vloeistof wordt denser, de osmolariteit van de vloeistof in de buis stijgt. In
het stijgend deel van lis van Henle wordt natrium eruit gehaald en blijft water
verplaatsen. Osmolariteit van de vloeistof in de buis daalt tot een sterk
verdunde vloeistof, 100 mos mol/l.
Eerste situatie. Als je veel zweet dan stijgt de osmolariteit van het bloed, de
dichtheid van het bloed neemt toe omdat je veel water verliest. Dus daarna
gaat men drinken om de osmolariteit van bloed te doen dalen en de
concentratie van bloed terug gelijk te krijgen. Neemt de osmolariteit van het
bloed toe dan gaat er dus een prikkel naar het dorstcentrum in de hersenen
en dan ga je drinken, op deze manier wordt vocht van buiten gehaald. Men
kan echter ook van binnen water behouden door bij het naar toilet gaan
donkere en weinig urine uit te scheiden. Uit de verzamelbuisjes gaat men
immers veel meer water absorberen. Dit zorgt ervoor dat er meer water naar
het bloed gaat en dat doet de osmolariteit van het bloed dalen. Deze
waterpompen gaan echter niet zo maar open. ADH (antidiuretisch hormoon)
stimuleert deze om meer waterabsorptie te krijgen. Zo krijgen we een zeer
geconcentreerde osmoraliteit van urine. (concentratiefunctie nieren)
Tweede situatie: Door veel vocht in het lichaam daalt de osmoraliteit van het
bloed. ADH wordt niet meer geproduceerd en de waterpompen blijven dicht
waardoor er dus minder/geen vocht naar het bloed gaat maar in de buis
blijft. Je plast alles uit en krijgt zo heldere, gediluteerde urine. (dilutiefunctie
nieren)
WERKING VAN ANTIDIURETISCH HORMOON
Wat gebeurt er als je geen ADH aanmaakt? Dan ga je polymerie vertonen
want dan moet je continu plassen want de waterpompen gaat niet open
waardoor het water niet terug opnieuw geabsorbeerd kan worden. Het water
wordt dus mee afgescheiden met de urine.
Bij lithium preparaten kan dit ontstaan. Lithium kan de waterpompen
resistent maken voor ADH.
REGELING ZUURTEGRAAD (PH) EXTRACELLULAIR VOCHT
Normale zuurtegraad van plasma: pH 7,4
Moet constant blijven (geregeld door homeostatisch systeem)
Ons lichaam verdraagt hier geen afwijking op
Constant gehouden door buffer (bicarbonaat/HCO3- buffer)
Waterstof en bicarbonaat geven H2CO3 en die kan ook splitsen in H2O en
CO2.
Je kan met de buffer gaan spelen op twee plaatsen nl. de nieren en de
longen
Rol van nieren en longen
In de nier door meer of minder waterstofionen uitscheiden. De nier is dus
verantwoordelijk voor excretie waterstofionen. Als uw nier niet meer
werkt dan krijgt men opstapeling van waterstofionen, dit is zuur.
In de longen door CO2. Je kan dit meer of minder uitscheiden
De nierbuisjes zijn afgelijnd met een eenlagig epitheel en deze bestaat uit
tubulaire cellen. H+ scheidt je uit via urine. Bicarbonaat kan terug in het bloed
worden opgenomen.
VIER STOORNISSEN VAN HET ZUUR-BASE EVENWICHT (grijze kader)
Acidose (pH < 7,4): Lage pH
Alkalose (pH > 7,4): Hoge pH
Respiratoire pathologie: Longen ziek
Compensatie in nieren
Metabole pathologie: Metabolisme ziek
Compensatie in longen
GRAFIEK VAN DAVENPORT
Dit is een manier om al die stoornissen gemakkelijk op te situeren.
Op x-as zet je de pH en op de y-as staat de concentratie van bicarbonaat in
het bloed (in tweede kolom standaard laboblad staat er bicarbonaat).
De gebogen lijnen zijn CO2 isobaren. Bv. bij 40ml kwik. Op elk punt van de
lijn is de CO2 spanning (pCO2) in het bloed dezelfde bv. 40ml kwik.
Normaal heeft men 7,4 pH, HCO3 25 en 40 ml kwik, arterieel. Om arterieel
bloed te testen, kan dit via de slagader in de lies.
ACUTE RESPIRATOIRE ACIDOSE
Acute hypoventilatie (long):
de longen vallen uit
CO2 neemt toe in het bloed
Je gaat naar een hogere isobar/
een hogere CO2 spanning bv. 60 ml
kwik
pH daalt: zuur
Compensatie in nier voor CO2: toename
HCO3- absorptie in bloed
H+ excretie
Metabole compensatie
Bij chronisch longlijden stijgt bicarbonaat in het bloed om ervoor te zorgen
dat de pH terug 7,4 is.
ACUTE RESPIRATOIRE ALKALOSE
Acute hyperventilatie (long):
Te weinig CO2 in het bloed
Naar een lagere isobar bv.20
CO2 neemt af
pH neemt toe: alkalose
Compensatie in nier voor CO2: afname
HCO3- absorptie
H+ excretie
Metabole compensatie
ACUTE METABOLE ACIDOSE
Opstapeling zuren, H+ (diabetes ontregeling)
Bv. bij diabetes patiënt met te weinig insuline.
HCO3- neemt af omdat er veel H+jes zijn die het
HCO3- doen dalen door er H2O met te vormen
pH neemt af: acidose
Compensatie in long: hyperventilatie (CO2 uitblazen)
Kussmaulse ademhaling
CO2 neemt af naar lagere isobar
Respiratoire compensatie
ACUTE METABOLE ALKALOSE
Opstapeling HCO3
Braken (verlies van H+)
Toediening van HCO3-
pH neemt toe: alkalose
Compensatie in long: hypoventilatie
Fishmouth breathing
CO2 neemt toe
Respiratoire compensatie
ONDERZOEKSMETHODEN
FUNCTIONEEL ONDERZOEK
SAMENSTELLING URINE: URINESTAAL
–
Proteinurie: eiwitverlies via urine nagaan (probleem met glomerulus/filter)
–
Haematurie: bloed in urine
Macroscopisch
Microscopisch: > 5 RBC/mm3 (zie je niet)
–
Leucocyturie
Pyurie (eventueel steriele pyurie ~ TBC)
Ontsteking is witte bloedcellen. Granolucyten beschermen tegen infecties.
En die krijg je dan in de urine. Etterige urine als het macroscopisch is. Dit
is pyurie. Urinecultuur: nagaan welke bacterie erin zitten. Bij steriele
pyurie dan moet je aan TBC denken)
Microscopisch: > 10 WBC/mm3
–
Cylindrurie: rode bloedcel cylinders
Hoe weet je of bloed uit nieren komt? Er worden kleine cilinders
uitgescheiden via urine en stel dat er dan bloed in zit dan krijg je
rode cilinders. Dus dan weet je dat er een bloeding in de nieren is
want cilinders is in de nieren.
Dit is door glomulaire pathologie.
–
Urinecultuur
–
Urine BK: Bacil van Koch, bacterie
–
Weet je nu of de nier goed werkt of niet? Weet je iets over nierfunctie? Nee,
dus naar tweede luik.
METEN VAN DE NIERFUNCTIE
–
–
Concentratie van kreatinine in het bloed
Normaal 1 mg/dl
Neemt toe bij achteruitgang nierfunctie
Des te slechter de nier werkt, des te minder uitscheiding, des te meer
kreatinine in het bloed
Kreatinine clearance
Hoeveelheid bloed (in ml) die per tijdseenheid (minuut) kan gereinigd
worden van kreatinine
Normaal 150 ml/minuut
Neemt af bij achteruitgang nierfunctie
STRUCTUREEL ONDERZOEK
Nierbiopsie
Diagnose van intrarenale pathologie
Vooral diagnose glomerulonefritis: ontsteking glomerulus
Radiologisch onderzoek
Niet-invasief: echografie, ACT-scan
Urinewegen: RX IVP (intraveneuze pyelografie)
Cystografie
Endoscopie blaas: cystoscopie, via uretra endoscoop opvoeren. Nagaan of je
blaaskanker hebt.
PATHOLOGIE
1. ACUTE NIERINSUFFICIËNTIE
Begrip : Acute, reversibele uitval van de nierfunctie
–
Vormen
Pre-renaal : Onvoldoende circulatie naar nieren: bv shock, bij uitdroging
als men een aantal dagen niet heeft gedronken, creatinine sterk gestegen
Renaal : Nieren ziek: bv acute tubulusnecrose, overt acute pancreatitis,
acuut nierfalen
Postrenaal : Afloop urine gestoord: bv prostaatvergroting: prostaat ligt
onder uw blaas, door vergroting prostaat kan je niet plassen en dus
verhoging creatinine
Vormen van
acuut nierfalen
Gele pijl stelt ureter voor
die urine afvoert.
Oorzaken kunnen voor de
nier liggen, in de nier of na
de nier.
Symptomen
Oligo-anurie (weinig plassen bv. 50cc/dag anurie: niet plassen)
o Risico: overvulling circulatie
Opstapeling excretieproducten
o Creatinine stijgt in bloed
o Ureum stijgt in bloed
o K+ stijgt in bloed: hyperkaliaemie
o
H+: acidose pH daalt
Diagnose
Postrenaal: echografie afvoerwegen
Evaluatie vullingstoestand
Natriumconcentratie in urine
o Prerenaal nierfalen: < 10 meq/L
o Acute tubulusnecrose: > 40 meq/L
Therapie
Postrenaal
o Blaassondage bij prostaatprobleem
o Stenting van ureters bij opstopping ureters
Prerenaal: opvullen van circulatie met zoutoplossing
Renaal
o Dialyse
o Vochttoediening: In = uit + 500 ml
2. CHRONISCHE NIERINSUFFICIËNTIE
Begrip
Eindstadium van chronische nieraandoeningen
Irreversibel nierfalen
Oorzaken
Chronische glomerulonefritis
Chronische interstitiële nefritis (blaasinfectie)
Arteriële hypertensie
Diabetes mellitus
Polycystische nieren
SYMPTOMEN
–
–
–
–
–
–
Opstapeling excretieproducten
Kreatinine, Ureum
K+: hyperkaliaemie
H+: acidose
Metabolieten van geneesmiddelen: dosis!
Gevolg: heel lichaam wordt geïntoxiceerd
Gestoorde concentratiefunctie (kan geen geconcentreerde urine maken)
Polyurie (veel plassen), nycturie (nachtelijk plassen): bij polyurie altijd
nycturie
Polydipsie: veel dorst hebben want je plast zoveel
Gastrointestinaal
Braken, nausea
Anorexie
Neurologisch
Polyneuritis: ontsteking van meerdere neuronen, bv. In zenuwbanen van
onderste ledematen dan brandende pijn daar
Uraemisch coma: door opstapeling ureum (bij lever is dit
ammioniakcoma)
Cardiovasculair
Arteriële hypertensie: hoge bloeddruk
Pericarditis
Acuut longoedeem
Haematologisch
–
–
Anaemie: bloedarmoede, ziet bleek, er wordt epo gemaakt in nieren dus
bij zieke nieren dan geen epo productie en dan te weinig RBC (hierbij
mag je epo voorschrijven)
Huid
Jeuk
Huidpigmentatie: vuile bruine huidpigmentatie
Bot
Renale osteodystrofie: botten breken af (zie later)
Stoornissen in metabolisme vit D
Hypocalcaemie
Secundaire hyperparathyroidie
BEHANDELING
Medicamenteuze therapie
Vocht: 3 liter per dag
Dieet: beperking eiwitten, zout, kalium
Behandeling hoge bloeddruk
Calciumcarbonaat
Actief Vit D
Eprex
Nierdialyse
Arterioveneuze shunt
Driemaal per week 4 uur
Strikte vochtbeperking
Strikt zoutloos dieet
Niertransplantatie
Immuunsuppressie
« Immuuncompromised »
Als het vorige niet helpt: niervervangende therapie/kunstnier.
Dialyse apparaat bestaat uit twee compartimenten: links zit bloed patiënt en
rechts zit er dialysevloeistof. Via semipermeabel membraan krijg je
uitwisseling van stoffen.
Arterioveneuze shunt: chirurg maakt in de arm een verbinding met de
slagader en de ader. Dan krijg je grote spataders op de voorarm van de
patiënt. Die hoge druk is nodig want anders kan bloed niet naar dialyse
apparaat stromen.
Alles wat te veel is in het bloed van de patiënt: ureum, creatinine, kalium,
enz.
In dialysevloeistof zit bicarbonaat.
Door uitwisseling wordt bloed gezuiverd.
3. NEFROTISCH SYNDROOM
Begrip
Belangrijke albuminurie: massief eiwitverlies/albumineverlies via urine.
Hypoalbuminaemie
Oedeem : door te weinig albumine in het bloed
Oorzaken
Glomerulaire pathologie: de filter is kapot
Diagnose
Nierbiopsie
Vraagjes
Wat als nieren chronisch versus acuut uitvallen? Welke 4 stoffen stapelen
zich op bij nierfalen?
Waterstofion
Kaliumion
Urium
Creatinine
Individuele nierziektes
Ontstoken filter: glomerulonefritis rode bloedcelcilinders is hoofdteken
4. GLOMERULONEFRITIS
Begrip
Ontsteking van de glomeruli
Diagnose door nierbiopsie
Algemene kenmerken
Proteinurie (eiwit in urine wijst op defecte filter); evt. Nefrotisch
syndroom
Haematurie : rode bloedcellen in urine
Rode bloedcelcylinders: handteken glomerulonefritis
Arteriële hypertensie: hoge bloeddruk
Vormen
Acute glomerulonefritis: plots ontstaan van glomerule ontstekingen
Belangrijkste
oorzaak
is
een
keelontsteking:
9/10
wordt
keelontsteking veroorzaakt door een virus maar het kan ook
veroorzaakt worden door een bacterie (behandeling met antibiotica)
o Bij virale keelontsteking ziet het rood, bij bacterie zie je witte stippen
(granulocyten etter)
o Infectie met de bacterie: ß-haemolytische streptococcen
o Antistoffen met kruisreactie tegen eigen weefsels: antistoffen tegen
de streptokokken gaan ook reageren tegen een aantal eigen weefsels
Glomeruli: glomerulonefritis: immunologische reactie
Hart: hartklepgebreken
Hoge bloeddruk, bloed plassen, eiwit in urine
Subacute glomerulonefritis
o Snel evoluerende vorm, leidend tot nierfalen
o Systeemziekten: ziekte die alle organen kan aantasten bv. lupus.
Hierdoor gaat de nierfunctie dramatisch achteruit, op drie weken van
ok naar dialyse
Chronische glomerulonefritis
o Mogelijk chronisch worden van ontsteking door streptokokken
o Mogelijk evolutie naar chronisch nierfalen
o
5. ACUTE TUBULUSNECROSE
Begrip
Acute renale nierinsufficiëntie
Beschadiging tubulair systeem
Bij zware ziektetoestanden, klinische catastrofen: leidt tot acuut nierfalen
o Shock
o Zware infecties
o Acute pancreatitis
o Verkeerde bloedtransfusie : transfusie accident (blokkade nieren)
Symptomen
Oligo-anurische fase met opstapeling excretieproducten
Diuretische fase
Therapie
Nierdialyse tot herstel nierfunctie
6. INTERSTITIËLE NEFRITIS
Begrip
Ontsteking van interstitieel (tussenliggend) weefsel: ontsteking van het
weefsel van de nier tussen de nefronen
Acuut: oedeem en ontstekings witte bloedcellen: nier gaat zwellen
onder spanning acute pijn
o Bv. via bacteriën bij blaasontsteking ook ontsteking van nieren
Chronisch
o
o
o
Algemene kenmerken
Vorming van bindweefsel want letsels door chronische ontsteking
Schrompelnieren: erg verkleinde nieren en opgefrommeld, als allebei
zo dan chronische nierinsufficiëntie
Evolutie naar chronisch nierfalen
Witte bloedcellen in urine !: kenmerk van interstitiële ( glomerulonefritis: eiwitten en rode bloedcilinders in de urine)
Oorzaak: Analgetica nefritis
Chronisch gebruik van fenacetine bevattende pijnstillers (poeders Mann,
Wit-Kruis) (nu vermeld hoeveel dagen je het mag nemen!)
Progressieve evolutie naar chronisch nierfalen
Oorzaak: Niertuberculose
Longtuberculose: bacil van Koch gaat zich via het bloed verspreiden naar
de andere organen
Haematogene verspreiding BK naar nieren
Activatie met actieve nier– en genitale TBC bv. ontsteking van de testes
bij de man
Kan leiden tot totale destructie van de nier
Vrij zeldzaam
Behandeling met tuberculostatica
Oorzaak: Bacteriële pyelonefritis (frequent voorkomend) (pyelon: ontsteking
nierbekken)
Opstijgende infectie met darmbacteriën: de darmbacteriën komen via een
opstijgende infectie in de urine terecht
Bacteriële ontsteking van urinewegen: van hieruit naar de blaas en via
ureters naar de nieren en daar ontsteking
Voorbeschikkende factoren
o Blaassondage: als men een vreemd voorwerp in uw blaas brengt, dan
meer kans op ontsteking
o Vrouwen een groter risico (veel minder voorkomend bij mannen)
Korte lengte urethra
Seksueel verkeer: bij geslachtsverkeer worden de bacteriën meer
naar boven geduwd
BACTERIËLE NEFRITIS
Symptomen van blaasontsteking: cystitis
Pollakysurie: dikwijls kleine beetjes plassen, een dwingende drang om
kleine beetjes te gaan plassen, geprikkelde blaas
Dysurie: branderig, pijnlijk gevoel
Onderzoeken: urine, nagaan of er witte bloedcellen zijn, urinekweek/
cultuur om bacterie na te gaan
Behandeling: antibiotica, drie dagen is voldoende bv. augmentine of
tafanic
Maatregel: naar toilet gaan na seksuele betrekkingen
Preventie: veel water drinken
Symptomen van acute pyelonefritis
Hoge koorts, heel hoge koorts 40°
Lumbale pijn: hevige pijn in lendenstreek
Behandeling: intraveneuze antibiotica (goed verzorgen want anders
evolutie tot chronisch)
Eventueel optreden chronische pyelonefritis
Diagnose
Urine: leucocyturie
Urinekultuur positief
Behandeling blaasontsteking
Antibiotica 3 dagen
Behandeling acute pyelonefritis: zwaar ziek, nier is gezwollen, hevige pijn in
de lendestreek, heel hoge koorts
Evolutie naar chronisch nierfalen (schrompelnieren)
Antibiotica 14 dagen (intraveneus) (kan anders chronisch worden)
Preventie
Veel drinken
Blaas ledigen na betrekkingen
7. TUMORALE LETSELS
Niertumor heel frequent
Renaal cel carcinoom
Kwaadaardige niertumor
Klassiek symptoom: koorts van onbekende oorsprong, geen infectie of
verkoudheid, indicatie van tumor
Hematurie: bloed in de urine maar geen bloedcilinders
Diagnose door niet-invasieve beeldvorming
Behandeling: nefrectomie
Tumoren van blaas en ureters
Goedaardige poliepen
Transitioneel cel carcinoom van de blaas en ureters
Hematurie (bij bloed plassen altijd naar de dokter)
o Endoscopische behandeling via cystoscopie
o Bricker operatie: blaasresectie, blaas wegnemen, ureters worden
ingepland op de dikke darm, plassen via de dikke darm
8. NIERSTENEN
Stenen in afvoerwegen: kelken, pyelon, ureters
Symptoom: Nierkoliek/crisis
Hevige pijn lumbaal, lendenstreek ( bij gal: pijn in rechter hypochonder
= teken van Murphy)
Uitstralend genitalia ( bij gal: uitstralen naar schouder)
Beweginsdrang: niet weten kruipen van de pijn
Mictielast
Diagnose via beeldonderzoek om de nier te zien
Echografie, NMR
(RX IVP)
Therapie: ESWL (Extracorporele shock wave lithotriptor): niersteenverbrijzelaar, via elektrische impuls een schokgolf naar de steen (eerst op
echo zien waar deze zit)
Bij in ureter: intracorporeel kijken (cystoscopie: met een cystoscoop in de
blaas kijken) en dan schokgolf toedienen
9. BENIGNE PROSTAATHYPERTROFIE
Klachten van prostatisme: gezwollen prostaat die tegen blaas drukt omwille
van goedaardige poliepen in de prostaat
Zwakke straal, nadruppelen
Moeilijk beginnen wateren
Nycturie: ’s nachts gaan plassen
Acute urineretentie: door anurie als de blaas helemaal wordt afgeklemd
Diagnose
P.P.A.: propatio per anum
Transrectale echografie: echografie opsteken in het rectum
Therapie
Medicamenteus bv. Omic (gaat de blaashals wat open zetten)
TUR prostaat: transureterale resectie: door de uretra gaat men een buis
steken en dan stukjes van de prostaat er afhalen
10. PROSTAATCARCINOOM
Klachten van prostatisme: gezwollen prostaat die tegen blaas drukt omwille
van kwaadaardige tumoren in de prostaat, prostaatkanker (frequent!)
Probleem van botmetastasen/uitzaaiingen
Zeer pijnlijk
Pathologische fracturen kunnen ontwikkelen: spontaan breken van de
botten, bot krakt door metastase bv. bij opstaan
Screening: psa (prostaat specifiek antigeen), zie labobon, vroeger bij man
vanaf 50 jaar een psa
Bij plasproblemen en hoge psa wellicht prostaatkanker
Therapie
Heelkunde, radiotherapie
Anti-androgene therapie: de werking van testosteron blokkeren, want
prostaat groeit onder invloed van mannelijke geslachtshormonen (bij
borstkanker: anti-oestrogene therapie)
o Medicamenteus: chemische castratie, hormonen onderdrukken
o Castratie: vroeger