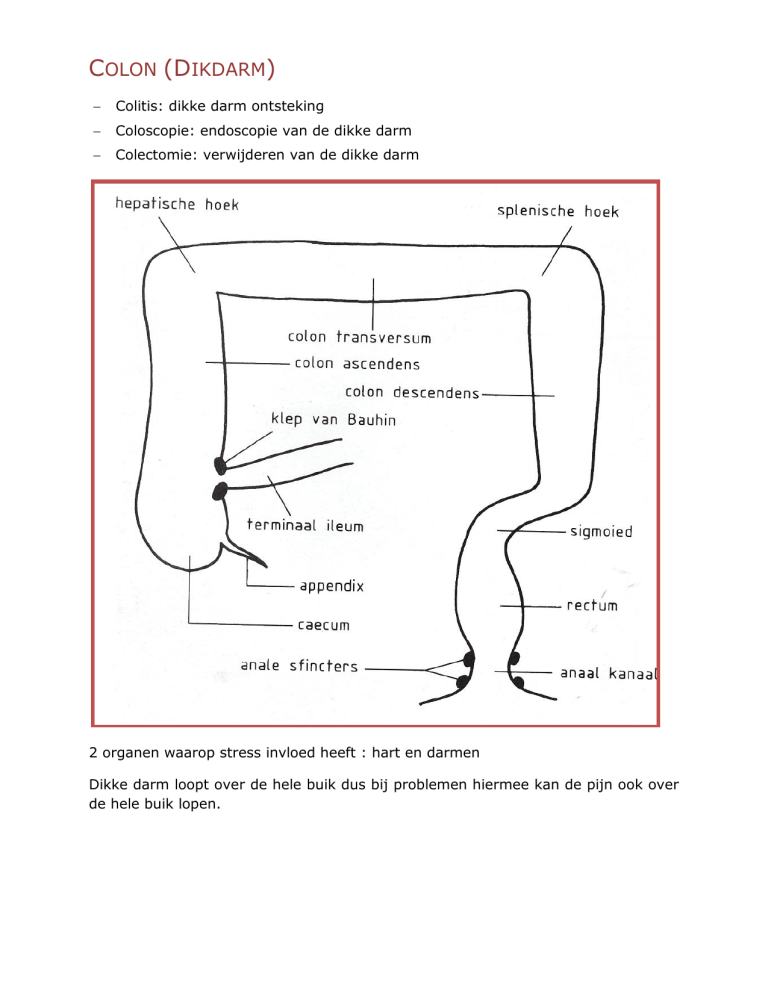
COLON (DIKDARM)
Colitis: dikke darm ontsteking
Coloscopie: endoscopie van de dikke darm
Colectomie: verwijderen van de dikke darm
2 organen waarop stress invloed heeft : hart en darmen
Dikke darm loopt over de hele buik dus bij problemen hiermee kan de pijn ook over
de hele buik lopen.
STRUCTUUR
MUSCULARIS
Glad spierweefsel
Transport stoelgang: via contracties voort duwen
Bij problemen: hardnekkige constipatie
Klep van Bauhin: onderhoudt steriliteit dunne darm
Anale sfincter: tegenhouden stoelgang
MUCOSA
Enkellagig mogelijkheid op adenocarcinoom
Absorptie van water en elektrolyten
Door absorptie wordt de massa geconcentreerd
Normaal in uw stoelgang 100ml water dus er wordt 1,4 liter water geabsorbeerd
Als uw dikdarm slijmvlies ziek is (colitis) dan heb je diarree want het slijmvlies
absorbeert niet meer
ONDERZOEKSMETHODEN
Structureel
RX Colon (« RX Contrastlavement »: via lavement wordt contrast anaal
ingespoten)
o Barium
o Gastrografine: bij vermoeden perforatie
Endoscopie
o Coloscopie: lange buis anaal opvoeren
o Rectoscopie: metalen buis van 15-20cm, enkel rectum nakijken
o Anuscopie: kort buisje van 5 cm
o Inspectie en biopsiename van mucosa
Functioneel
Anale manometrie
In de stoelgang allerlei dingen nakijken: bv. occult bloedverlies, vetten,
ziekteverwekkende bacteriën bv. salmonella, parasieten bv. lintworm
PATHOLOGIE
1. ACUTE APPENDICITIS
Rechts in onderbuik
Begrip
Acute ontsteking van de appendix
Mogelijk evolutie naar perforatie en peritonitis
Symptomen
Abdominale pijn
o Begint epigastrisch(epigastrium t.h.v. maag)
o Rechter fossa iliaca syndroom: lokale peritonitis (ontsteking buikvlies):
enkel rechter onder
Anorexie, nausea, braken
Matige koorts (38-38,5°C), verhoogde leucocytose (witte bloedcellen/
leucocyten): één welbepaald soort beschermt tegen bacteriën en een
appendicitis is een bacteriële infectie dus als er geen verhoogd aantal
witte bloedcellen is dan gaat de chirurg niet opereren
Therapie
Appendectomie: wegnemen bij kijkoperatie
Geen functioneel gevolg na wegnemen appendix
2. IRRITABLE BOWEL SYNDROOM (SPASTISCH COLON: VEEL BEPERKTER)
Meer dan enkel dikke darm syndroom, vaak ook maagklachten
Functionele aandoening (niet organisch: geen kanker of ontsteking): je kan er
oud mee worden, spierprobleem
Neurovegetatieve stoornis: psychosomatische symptomen
BEGRIP
Frequent voorkomend
Functionele stoornis van spijsverteringstelsel
Colonstoornissen: “spastisch colon” syndroom
Doch ook klachten van hoog GI stelsel
Belang van psychologische factoren: stress
Motorische stoornis als antwoord op verschillende prikkels: emoties, voeding
(kunnen niet tegen kolen, koffie, enz.) , …
SYMPTOMEN
Abdominale pijn (heel frequent!)
Wisselende ernst: soms licht en knagend, soms naar spoed
Wisselende lokalisatie: dikke darm loopt overal dus pijn kan overal zitten,
pijn zet zich vaak vast op sigmoid dus vnl. in fossa iliaca (linker)
Wisselend van aard: knagend of brandend of steken
Geen nachtelijke pijn: bij darmkanker daarentegen van pijn wakker worden
‘s nachts
Uitgelokt door stress, maaltijden
Verbetering door stoelgang en flatus
Abdominale opzetting
Geen spannende kledij verdragen, gevoel dat buik is opgezwollen terwijl de
dokter dat niet kan zien van buiten
Gestoord stoelgangspatroon
Diarree: ‘s morgens een paar keer kort na elkaar naar toilet moeten gaan
Constipatie
Diarree afwisselend met constipatie: paar weken dit, paar weken dat
Geen nachtelijke diarree
Abusus/misbruik van laxativa bij constipatie: dultorax (?)
Mucusverlies : overmatig slijmverlies door de functionele stoornis
Symptomen van bovenste G.I. tractus (maagsfeer)
Nausea ! (klacht van de maag), epigastrische krampen, pyroris
Andere neurovegetatieve klachten (moe, niet lekker voelen, lastig, enz.
klachten door stress) en cancerofobie (angst voor kanker en je kan het hen niet
uit hun hoofd praten en moet je hen gerust stellen)
Klachten van de maagsfeer bv. misselijkheid en overgeven (van de stress)
DIAGNOSE
Anamnese zeer suggestief
Vaak drukpijn op sigmoid in linker fossa iliaca: heel pijnlijk als je daar op drukt
Uitsluiten andere pathologie
Bloedonderzoek: eventueel nagaan of er een ontsteking is
Echografie abdomen (tumor uitsluiten)
Onderzoek van colon
Gynaecologisch onderzoek (bij vrouwen bij pijn in de onderbuik)
Grondig onderzoek als basis van behandeling: geruststelling als basis van
behandeling
THERAPIE
Psychologisch
Uitleggen wat fout loopt: functionele stoornis van de darm door stress
Inzicht in psychorelationele problemen
Geruststelling, belangstelling, blijvende steun: niet altijd gemakkelijk als
patiënt steeds terugkomt met die klachten
Dieet
Restenrijk dieet, evt. aangevuld met vezels: vers fruit en groenten, donker
brood (veel vezels)
Medicatie: musculotrope spasmolytica voor pijn (op lijstje!): musculotroop:
werkt in op slijmvlies, spasmolytica: ontspannen van darm
Spasmine, Spasmomen, Duspataline, …
Medicatie voor diarree
Imodium
Weinig resten constipatie
Vezelrijk eten + beweging
Enkel bij zeer angstige kankerpatiënten: Xanax, anders geen tranquilizers
3. COLONDIVERTICULOSE
Diverticulose: meerdere divertikels hebben, divertikel: mucosa zit normaal
netjes aan de binnenkant maar hier puilt de mucosa uit doorheen de
spierwand
Als uw spierlaag overactief is dan gaat de mucosa erdoor uit puilen
Ontstaat door vezelarm dieet
Meestal op sigmoid
Blaasjes
Kan op onze leeftijd al voorkomen
Begrip
Frequent in Westerse maatschappij
Belang van voedingsvezels
Uitpuilen van mucosa doorheen spierlaag
Gevolg van hoge intraluminele druk
Symptomen
Geen
Spastisch colon
Diagnose
RX Colon
Coloscopie
Verwikkelingen
Diverticulitis: bacteriële infectie: bacteriën kruipen in de divertikels (lokale
perinitis zoals bij apendicitis maar dan aan de linkerkant)
Acute diverticulitis: hoge koorts, pijn in de buik, enz. behandelen met
antibiotica en eventueel heelkundige resectie van stuk waarin de meeste
divertikels voorkomen
Bloeding
Therapie
Vezelrijk dieet
Antibiotica bij -itis
4. COLITIS ULCEROSA
BEGRIP
Ontstekingsziekte van het slijmvlies van de dikke darm
Chronisch inflammatoire aandoening van het slijmvlies van het colon
Samen met ziekte van Crohn vormt dit de groep IBD (inflammatory bowel
diseases): er zitten mensen in met Crohn en mensen in met colitis ulcerosa,
mensen met het één of het ander (niet bedoeld als: mensen met beide samen)
Beperkt tot het colon, als de colon weg is dan ook de ziekte ( Crohn: komt
over heel het gastro-intestinaal stelsel voor, hierbij kan dat er een afwisseling is
van een deel ziek, een deel gezond, weer een deel ziek, enz. terwijl bij colitis
ulcerosa de zieke delen aaneensluiten en hier geen afwisseling met gezonde
delen is zo kan je mogelijks differentiëren tussen beide via endoscopie)
Vooral bij jonge mensen
Oorzaak niet gekend
Belang van psychologische factoren: zeer opvallend, er kan een opstoot of
aanvang van colitis zijn bij scheiding van een persoon waar je sterk aan gehecht
bent (“bloederige tranen bij het afscheid”)
Uitgebreidheid variabel: rectitis ~ pancolitis: je kan enkel een ontsteking van
het rectumslijmvlies (rectitis) hebben maar bij de andere kan heel de dikke
darm ontstoken zijn (=globale diffuse colitis: pancolitis)
Verloop met opstoten en remissies (net zoals bij Crohn): opstoten kunnen van
wisselende ernst zijn (kan dodelijk zijn)
SYMPTOMEN
Bloederige diarree, volgens ernst opstoot: bij lichte opstoot zo’n 3 – 4 keer per
dag maar bij zware opstoot 30-40 keer naar toilet op een dag met enkel bloed,
slijm en etter naar ziekenhuis
Abdominale pijn, koorts
Algemene ziekteverschijnselen
DIAGNOSE
Rectoscopie: ontsteking van slijmvlies?
Coloscopie: uitgebreidheid van ontsteking?
Een stoelgangskweek/cultuur (coprocultuur?): zien of er bacteriën in zitten want
niet iedereen met bloederige diarree heeft colitis ulcerosa, het kan ook verklaard
worden door een infectie
VERWIKKELINGEN
Lokaal
Toxisch megacolon (acuut): een groot uitgezet colon: slijmvlies zodanig
ontstoken dat de wand van het colon herleid wordt tot een dun blaadje
o
RX nemen om na te gaan
o
Kans dat het barst
o
Kan dodelijk aflopen bij perforatie
Coloncarcinoom (laattijdig): iemand met langbestaande colitis ulcerosa loopt
een verhoogd risico op kanker (algemeen: op elke plaats waar er een
chronische infectie zit verhoogd risico op kanker) jaarlijks een
coloscopie om op te volgen (met biopsie?)
BEHANDELING
Medicamenteuse therapie: ontsteking bestrijden
Corticoiden bij acute opstoten
5-ASA (AminoSalicilicAcid, afgeleide van aspirine) preparaten per os (pil) of
in lavement: ontstekkingsremmend effect op de darmwand
o Met lavement behandelen, is enkel bij ontsteking van rectum: enkel
lokaal behandelen
o Zorgt voor stabilisering zodat ze geen opstoten krijgen houden
patiënten in remissie
o Bv. Pentasa, Salazopyrine
TNF-antagonisten (tumor necrosis factor)
Heelkundige therapie
Bij verwikkelingen als het niet anders kan bv. bij colonkanker
Bij chronische morbiditeit
1 operatieve behandeling: Totale colectomie met twee mogelijkheden van
herstel:
o Met ileostomie: ileum wordt aan de huid gebracht: kunstmatige anus,
hierbij 1,5 liter vocht in zakje
o Pouch ingreep met ileo-anale anastomose: anus is behouden, rectum is
weg, ileum vasthechten aan de aars door een soort pouch aan te
leggen, niet noodzakelijk diarree (Bij ontsteking van pouch: pouchitis)
5. COLONPOLIEPEN
Goedaardige tumoren van de dikke darm
Solitaire poliep
Voorlopers van kanker dus daarom preventief
stoelgangonderzoek naar occult bloedverlies
beste preventie van dikke darmkanker
Eén of enkele poliepen
Adenomateuze poliep(en): goedaardige woekering
van het colonslijmvlies
Gesteeld (dunne steel met bol) of sessiel (breed
ingeplant)
Occult bloedverlies
Maligne ontaarding: iets goedaardig kan altijd ontwikkelen tot kwaadaardig
belang van vroegtijdig poliepen ontdekken via bloedtest
Op tekening een grote poliep: wellicht kwaadaardig
Diagnose door coloscopie of RX colon
Therapie met polypectomie: endoscopisch een lus rond leggen, de basis
wegbranden en de poliep onderzoeken
Regelmatige follow-up: eens een poliep gehad, dan gaan er nog volgen, is
genetisch (binnen drie jaar opnieuw een coloscopie, het stomste wat je kan
doen hier is je kop in het zand steken)
FAP: familiale adenomateuze polypose
Honderden tot duizenden poliepen (heel slijmvlies ermee behangen)
Als een van de ouders het heeft, heeft de helft van de kinderen het: het is
een dominant gen
Steeds maligne ontaarding op 30-40 jaar: wordt altijd kanker, vroegtijdige
ontaarding
Behandeling: totale
anastomose (Pouch)
Heel de familie screenen!
Als uw moeder of vader FAP heeft, dan gaat op 18jaar uw dikke darm eruit
colectomie
met
ileostomie
of
met
6. COLONADENOCARCINOOM
Bij mannen en vrouwen
Begrip
Maligne ontaarding van het slijmvlies van het colon of rectum
RISICOFACTOREN
Adenoom
FAP
Colitis ulcerosa
ileo-anale
Eerste graad verwantschap met pt met colonkanker: familiaal
In het erfelijk materiaal zitten oncogenen en tumorsuppressogenen
Oncogenen: genen die tussenkomen in normale celdeling, bij mutatie hierin
geen normale celdeling, gestoorde celdeling is kenmerk van kanker
overerving genen waardoor familiale band
Tumorsuppressogenen: houden zich bezig met het uitschakelen van
structurele fouten bij celdelingen dus bij mutatie van tumorsuppressogenen
die overgeërfd worden ook familaal doorgeven van kanker
Overgewicht, dieet rijk aan vet, arm aan vezels: komt meer voor bij obese
personen
SYMPTOMEN (schuin gedrukte zijn alarmsymptomen van colonkanker)
Verandering van stoelgangspatroon: altijd gewone stoelgang en dan ineens
constipatie (bij spastisch colon is het altijd afwisselend)
Bloedverlies per anum vermengd met faeces: anaal bloedverlies vermengd met
stoelgang, bloed zit in de stoelgang
Valse stoelgangsnood
Occult bloedverlies met ferriprieve anaemie
Abdominale pijn
Obstructie
Anorexie en vermagering
DIAGNOSE
RX Colon
Coloscopie
PPA (palpatio per anum) voor laaggelegen tumoren: we
voelen in het rectum en je voelt de tumor met je vinger als
die laag ligt (prostaat ligt ook laag dus dan kan je die ook
ineens nagaan)
Onderzoek naar metastasen
Prent: kanker zit bij pijltje, bij zwarte vlek is het een tumor,
obstructie is logisch want nog maar een kleine doorgang
(“klokhuisbeeld”)
BEHANDELING
Heelkundige therapie (Enkel heelkundig! Niet via medicatie mogelijk)
Segmentaire colectomie: enkel het segment eruit snijden waar de kanker
zit en de andere delen worden weer aan elkaar gezet
Stel bij distaal gelegen tumor in het rectum, net boven anus: Abdominoperineale resectie bij laaggelegen tumoren met colostomie
o Resectie door het abdomen
o Resectie van het perineum (onderbuik waar uw geslachtsorganen en
anus zitten): je neemt het anaal apparaat (anus + rectum) weg
o Geen pouch ingreep want anus is weg dus altijd stoma: sigmoid (deel
van de dikke darm dat overgaat in de endeldarm/rectum) aan de huid
en dan zit je definitief met een colostomie
Chemo- en radiotherapie: colonkanker reageert goed op chemotherapie
dus je kan die mensen daar jarenlang mee in leven houden
Resectie van levermetastasen en metastasen in de longen: wegsnijden van
metastasen je kan mensen lang in leven houden door telkens de
uitzaaiingen weg te snijden (enkel bij darmkanker)
7. HEMORROIDEN - SPEEN
BEGRIP
Overgang van eenlagig naar huid gebeurt in anaalkanaal
Variceuze uitzettingen van de anale veneuze plexus
Anale spataders: uitgezette aders rond de anus
Inwendige hemorroïden: bedekt door rood, enkellagig epitheel
Uitwendige hemorroïden: bedekt door huid
SYMPTOMEN
Rood bloedverlies per anum: speen kan zwaar bloeden, je kan daar ferriptieve
bloedanemie van krijgen
Verschil met tumor!: bloed is niet vermengd met stoelgang
Prolaps
Anale jeuk, mucusverlies
Acute trombose met hevige pijn: een klonter in zo een spatader is heel pijnlijk
speenknobbel opensnijden
BEHANDELING
Scleroserende injecties via anuscopie: spuiten een scleroserende vloeistof in die
zorgt voor een prikkelende reactie die een littekenreactie opwekt, er ontstaat
een verkleving van de vaatwand waardoor er geen bloed meer door kan (functie
wordt door een andere ader overgenomen)
Ligaturen zetten: een soort rubber bandje over de basis van de speenknobbel
zetten knobbels verdrogen en verdwijnen
Operatief
Rechts boven: anuscopie van inwendig speen
Links boven : uitwendig speen
Twee onderste: inwendig speen dat je vanbuitenuit ziet: geeft een prolaps:
speen puilt naar buiten
Een beginnende prolaps: dan kan je dat weer naar binnen duwen
Bij ernstige prolaps kan je dit niet terug opnieuw naar binnen duwen
8. ANALE FISSUUR
Begrip
Scheurtje in het epitheel van het distale anaal kanaal
Scheurtje in het slijmvlies of huid rond de anus
Symptomen
Pijn bij defaecatie: scheurtje rekt uit of gaat terug open
Rood bloedverlies per anum
Secundaire obstipatie: bang om naar toilet te gaan want doet pijn,
waardoor ze constipatie krijgen
Diagnose
Anuscopie
Zalven