Case report
Het Lyme-oor
C.D. Fuller, J. Mourmans, F.W. Sebens, J. Buwalda
C.D. Fuller, coassistent,
afdeling KNO-Heelkunde, Deventer
Ziekenhuis, Deventer
Dr. J. Buwalda,
KNO-arts, afdeling
KNO-Heelkunde,
Deventer Ziekenhuis,
Deventer
J. Mourmans,
kinderarts, afdeling
Kindergeneeskunde,
Deventer Ziekenhuis,
Deventer
F.W. Sebens,
medisch-microbioloog,
Laboratorium voor
Medische Microbiologie
en Infectiepreventie,
Deventer Ziekenhuis,
Deventer
Correspondentieadres:
Dr. J. Buwalda,
KNO-arts
Deventer Ziekenhuis
Nico Bolkesteinlaan 75
7416 SE Deventer
e-mail: [email protected]
Samenvatting
In dit artikel wordt een bijzondere presentatie van
de ziekte van Lyme besproken: een Borrelia-lymfocytoom van de linker auricula bij een achtjarig
meisje. De diagnose wordt met name gesteld op
klinische gronden. Onderkenning van het Borrelialymfocytoom is belangrijk vanwege de therapeutische consequenties.
Trefwoorden
Borrelia-lymfocytoom, Lyme-borreliose, oorschelp
Inleiding
Lyme-borreliose is een multisysteemziekte die wordt
veroorzaakt door een infectie met de spirocheet Borrelia burgdorferi sensu lato (BBsl). Deze spirocheet
wordt overgedragen op de mens door geïnfecteerde
teken (Ixodes ricinus). De ziekte kent drie stadia: 1)
vroege gelokaliseerde, 2) vroege gedissemineerde, en
3) late of chronische Lyme-borreliose. De betrokken
orgaansystemen zijn de huid, het zenuwstelsel, het
hart en de gewrichten. Dermatologische manifestaties van Lyme-borreliose zijn erythema migrans (EM),
acrodermatitis chronica athrophicans (ACA) en het
Borrelia-lymfocytoom (BL). EM en BL behoren tot
het eerste stadium. Binnen dit stadium is EM meer
een acute en BL een subacute manifestatie. ACA is
een late, tertiaire, manifestatie van Lyme-borreliose.1
De incidentie van EM nam toe van 39 per 100.000
personen in 1994 naar 134 personen per 100.000
in 2009, met name in het noorden, het oosten en
langs de kust van Nederland.2,3 In de volgende ziektegeschiedenis presenteren wij een achtjarig meisje
met BL van de linker auricula, een relatief weinig
voorkomende eerste manifestatie van Lyme-borreliose, die als zodanig dient te worden herkend en
behandeld.
Ziektegeschiedenis
Patiënt A, een achtjarig meisje met een blanco voorgeschiedenis, kwam op het spreekuur met sinds
10
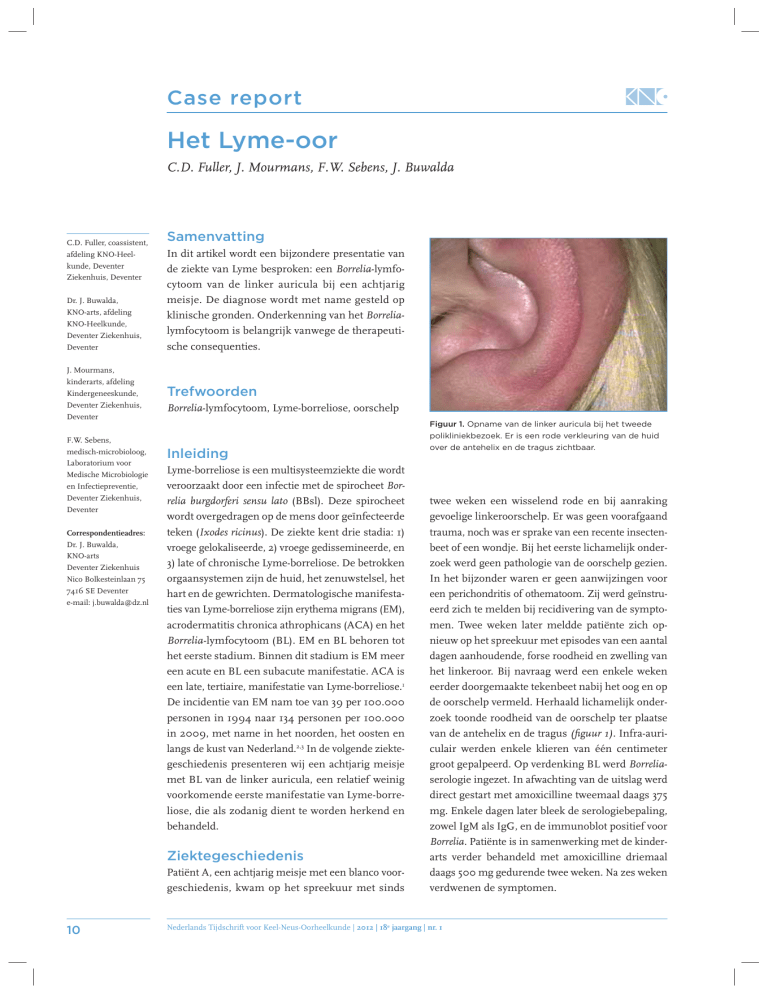
Figuur 1. Opname van de linker auricula bij het tweede
polikliniekbezoek. Er is een rode verkleuring van de huid
over de antehelix en de tragus zichtbaar.
twee weken een wisselend rode en bij aanraking
gevoelige linkeroorschelp. Er was geen voorafgaand
trauma, noch was er sprake van een recente insectenbeet of een wondje. Bij het eerste lichamelijk onderzoek werd geen pathologie van de oorschelp gezien.
In het bijzonder waren er geen aanwijzingen voor
een perichondritis of othematoom. Zij werd geïnstrueerd zich te melden bij recidivering van de symptomen. Twee weken later meldde patiënte zich opnieuw op het spreekuur met episodes van een aantal
dagen aanhoudende, forse roodheid en zwelling van
het linkeroor. Bij navraag werd een enkele weken
eerder doorgemaakte tekenbeet nabij het oog en op
de oorschelp vermeld. Herhaald lichamelijk onderzoek toonde roodheid van de oorschelp ter plaatse
van de antehelix en de tragus (figuur 1). Infra-auriculair werden enkele klieren van één centimeter
groot gepalpeerd. Op verdenking BL werd Borreliaserologie ingezet. In afwachting van de uitslag werd
direct gestart met amoxicilline tweemaal daags 375
mg. Enkele dagen later bleek de serologiebepaling,
zowel IgM als IgG, en de immunoblot positief voor
Borrelia. Patiënte is in samenwerking met de kinderarts verder behandeld met amoxicilline driemaal
daags 500 mg gedurende twee weken. Na zes weken
verdwenen de symptomen.
Nederlands Tijdschrift voor Keel-Neus-Oorheelkunde | 2012 | 18e jaargang | nr. 1
Case report
Beschouwing
Bij patiënten met roodheid van de oorschelp wordt
over het algemeen differentiaaldiagnostisch aan een
voorafgaand trauma met othematoom, (peri)chondritis, erysipelas, een lokale reactie op een insectenbeet,
granulomateuze contactdermatitis of een herpesinfectie gedacht. De ziektegeschiedenis illustreert dat
in endemische gebieden met name bij kinderen ook
moet worden gedacht aan het Borrelia-lymfocytoom.
Tekenbeten blijven vaak onopgemerkt. In geval van
Borrelia-infecties is slechts in circa 50% van de gevallen sprake van een tekenbeet in de anamnese.4
Een huidmanifestatie is vaak het eerste signaal dat er
sprake is van een Borrelia-infectie. Herkenning van
het huidbeeld is derhalve van groot belang voor het
stellen van de juiste diagnose.
De manifestaties van Lyme-borreliose op moment
van presentatie zijn in afnemende frequentie van
voorkomen: erythema migrans (77%), neuroborreliose (16%), artritis (7%), acrodermatitis chronica
atrophicans (3%) en lymfocytoom (3%).5 Het BL is
net als het EM een uiting van het eerste stadium
van Lyme-borreliose. Het EM treedt na gemiddeld
12 dagen op. Het BL presenteert zich na gemiddeld
30 dagen, kan maanden tot jaren aanhouden en zal
uiteindelijk spontaan verdwijnen.6,7 Ondanks de
doorgaans spontane resolutie moet bij verdenking op
BL worden behandeld gezien de mogelijke progressie
naar latere stadia van Lyme-borreliose, zoals deze
bij een onbehandelde EM wordt gezien.8
Het BL, eveneens bekend onder de synoniemen
Borrelia-pseudolymfoom en lymphadenosis benigna cutis, is een B-cel-pseudolymfoom, dat ontstaat in
de aanwezigheid van BBsl-antigenen in de huid.1 In
Nederland betreft het meestal een infectie met B.
garinii en B. afzelii uit de BBsl-groep, waarbij de B.
afzelii vooral huidmanifestaties geeft. B. afzelii komt
met name voor in Europa.8,9 Het kenmerkende van
het BL is een rode tot donkerblauwe plaque of nodus
met een diameter van enkele centimeters, histologisch gekenmerkt door een dense polyklonale lymforeticulaire proliferatie in de dermis en/of de subcutis met een dominantie van B-lymfocyten.10 De
zwelling kan zowel solitair als verspreid voorkomen
en kan gevoelig zijn bij aanraking. De typische locaties waar het lymfocytoom zich manifesteert, zijn bij
kinderen op het oor en bij volwassenen en in mindere mate bij kinderen rond de areola mammae.
Minder vaak presenteert het lymfocytoom zich op
het scrotum of in de voorste axillaire plooi.6
Bij kinderen blijkt de incidentie van BL op de oorschelp hoger dan bij volwassenen. Uit Zweeds onderzoek is gebleken dat kinderen vaker dan volwassenen
in het hoofd-halsgebied worden gebeten (49% tegen
2%) en dat de incidentie van BL bij geïnfecteerde
kinderen hoger is dan bij geïnfecteerde volwassenen
(7% tegen 2%).5 De hogere incidentie van tekenbeten
in het hoofd-halsgebied bij kinderen kan worden verklaard door het feit dat teken in vochtige gebieden in
struik- en grasgewassen tot 1,5 meter hoogte voorkomen.11
De diagnose BL wordt gesteld op klinische gronden
en wordt ondersteund door serologisch onderzoek.2
De klinische kenmerken bestaan uit de hiervoor beschreven roodheid van de oorschelp in combinatie
met een tekenbeet in het hoofd-halsgebied in de
anamnese bij afwezigheid van alternatieve diagnosen.
Een nadeel van de serologische testen is dat eenmaal
ontstane Borrelia-antilichamen vaak jarenlang aantoonbaar blijven; het aantonen van deze antistoffen
hoeft dus geen directe relatie met de actuele klachten
te hebben. Ook dient rekening te worden gehouden
met de tijd die nodig is om na een besmetting antistoffen te produceren: dit kan wel vier tot acht weken
duren. Wanneer de serlogische testen negatief blijken
bij een vrij recente infectie, is het nuttig om dit onderzoek twee tot vier weken later te herhalen; bij een
klinische verdenking op Lyme-borreliose wordt aanbevolen alvast te behandelen.12 Histologisch onderzoek is geïndiceerd wanneer het lymfocytoom zich op
een andere locatie dan de voorkeurslocatie manifesteert en/of de serologie en de kliniek geen uitsluitsel
geven over de diagnose. In onze ziektegeschiedenis
vermeldde de voorgeschiedenis een tekenbeet, was
de laesie op een typerende locatie aanwezig en waren
zowel de IgM- als de IgG-immunoblot op Borreliaantistoffen positief. Met name de positeve IgM-immunoblot maakt een recente infectie waarschijnlijk, hoewel er soms ook IgM wordt aangetoond bij
chronische Borrelia-infecties.
De behandeling van het BL is gelijk aan de behandeling van EM. Bij kinderen jonger dan negen jaar is
amoxicilline 50 mg/kg/dg in drie doses (max. driemaal
daags 500 mg) gedurende 14 dagen de therapie van
keuze. Als alternatief kan azitromycine 10 mg/kg/dg
in één dosis (max. eenmaal daags 500 mg) gedurende vijf dagen worden overwogen. Er wordt geen
doxycycline gegeven in verband met tandverkleuring.
Doorgaans verdwijnt de zichtbare huidafwijking binnen drie weken na start van de behandeling.7
C.D. Fuller, et al. Het Lyme-oor
Nederlands Tijdschrift voor Keel-Neus-Oorheelkunde | 2012 | 18e jaargang | nr. 1
11
Case report
Dankwoord
De auteurs danken Dr. J. Toornstra, dermatoloog in
het UMCU, voor het beschikbaar stellen van de afbeeldingen in figuur 2 en 3.
Summary
Figuur 2. Opname van acrodermatitis chronica
atrophicans van de linkerhand.
In this paper we describe a remarkable presentation
of Lyme disease: a Borrelia lymphocytoma of the
left auricle in a 8 year old girl. The diagnosis Borrelia
lymphocytoma is mainly based on the clinical
symptoms and signs. Recognition is important because of its therapeutical consequences.
Keywords
Borrelia lymphocytoma, Lyme disease, auricle
Literatuur
1.
Figuur 3. Opname van erythema migrans van
het linkerbeen.
Conclusie
Het BL is een minder vaak voorkomende dermatologische manifestatie van een Lyme-borreliose. In
geval van een rode tot blauwpaarse verkleuring van
de auricula bij kinderen dient de diagnose BL te
worden overwogen. Onderkenning van het BL is
van belang omdat tijdig stellen van de diagnose en
een adequate behandeling van de ziekte in een vroeg
stadium de mogelijke progressie naar de latere, multisystemische stadia kan voorkómen.
12
Asbrink E, Hovmark A. Early and late cutaneous manifestations in Ixodes-borne borreliosis (erythema migrans borreliosis, Lyme borreliosis). Ann N Y Acad Sci. 1988;539:4-15.
2. Speelman P, de Jongh BM, Wolfs TF, Wittenberg J, for Kwaliteitsinstituut voor de Gezondheidszorg (CBO). Guideline
‘Lyme borreliosis’. Ned Tijdschr Geneeskd. 2004;148:659-63.
3. Hofhuis A, Harms MG, Giessen JWB van der, Sprong H,
Notermans DW, Pelt W van. Ziekte van Lyme in Nederland
1994-2009. Infectieziekten Bull. 2010;21(3):84-7.
4. Buckingham SC. Tick-borne infections in children: epidemiology, clinical manifestations, and optimal management
strategies. Paediatr Drugs. 2005;7(3):163-76.
5. Berglund J, Eitrem R, Ornstein K, Lindberg A, Ringer A,
Elmrud H, et al. An epidemiologic study of Lyme disease in
southern Sweden. N Engl J Med. 1995;333:1319-27.
6. Mullegger RR, Glatz M. Skin manifestations of lyme borreliosis: diagnosis and management. Am J Clin Dermatol. 2008;
9:355-68.
7. Strle F, Pleterski-Rigler D, Stanek G, Pejovnik-Pustinek A,
Ruzic E, Cimperman J. Solitary borrelial lymphocytoma: report
of 36 cases. Infection. 1992;20:201-6.
8. Hengge UR, Tannapfel A, Tyring SK, Erbel R, Arendt G, Ruzicka T. Lyme borreliosis. Lancet Infect Dis. 2003;3(8):489-500.
9. Strle F, Nadelman RB, Cimperman J, Nowakowski J, Picken
RN, Schwartz I, et al. Comparison of culture-confirmed erythema migrans caused by Borrelia burgdorferi sensu stricto in
New York State and by Borrelia afzelii in Slovenia. Ann Intern
Med. 1999;130:32-6.
10. Obihara CC, de Geer DB, van Diemen-Steenvoorde JA, de
Jongh BM. Borrelia lymphocytoma (‘winter ears’) in children.
Ned Tijdschr Geneeskd. 1997;141:482-4.
11. Oymar K, Tveitnes D. Clinical characteristics of childhood
Lyme neuroborreliosis in an endemic area of northern Europe.
Scand J Infect Dis. 2009;41:88-94.
12. Stanek G, Strle F. Lyme borreliosis. Lancet. 2003;362:1639-47.
C.D. Fuller, et al. Het Lyme-oor
Nederlands Tijdschrift voor Keel-Neus-Oorheelkunde | 2012 | 18e jaargang | nr. 1












