Cardiologie
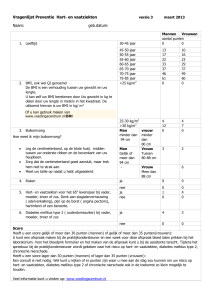
Naslagwerk
Voorlichtingbijeenkomsten hartrevalidatie
Inleiding
Deze folder dient als naslag op de voorlichtingsmiddagen. U vindt hier informatie over de
risicofactoren bij hart- en vaatziekten. Een risicofactor verhoogt de kans op het krijgen
van een ziekte.
De risicofactoren zijn in te delen in twee groepen:
Niet-beïnvloedbare risicofactoren:
-
Beïnvloedbare risicofactoren:
Erfelijkheid
Leeftijd
Geslacht
-
Roken
Cholesterol
Hoge bloeddruk
Overgewicht
Diabetes
Te weinig beweging
Stress
Ongezonde voeding
Drugs
Alcohol (>2 glazen/dag)
Diverse disciplines geven uitleg over verschillende beïnvloedbare risicofactoren. U krijgt
zo handvatten aangereikt om mede zelf de kans op herhaling van uw klachten zo klein
mogelijk te maken.
Cardiologie
Vanuit de cardiologie volgt een algemeen gedeelte over het hart en wordt met name
ingegaan op de risicofactor „hoge bloeddruk‟ en het roken.
Diëtetiek
De diëtiste zal dieper in gaan op het cholesterol, het gewicht en wat u nog met voeding
kunt doen aan hoge bloeddruk.
Medische Psychologie
De psycholoog geeft uitleg over stress.
Fysiotherapie
En de fysiotherapeut benadrukt het belang van beweging.
Ergotherapeut
De ergotherapeut geeft uitleg over belasting versus belastbaarheid. En hoe we deze
weer in evenwicht kunnen gaan krijgen en houden voor de toekomst.
Wij wensen u veel plezier met het lezen hiervan en succes met het toepassen van
de gegeven handvatten.
1
2
Cardiologie
Het Hart
Het hart is een holle spier die door zich samen te trekken bloed door het lichaam pompt.
Een zoogdierhart is een zeer gespecialiseerd orgaan met vier afzonderlijke, door
kleppen gescheiden kamers die samen twee pompen vormen die een in serie
geschakelde, maar verder gescheiden long- en een lichaamscirculatie op gang houden.
Het hart van een volwassene weegt ongeveer 300 gram en is zo groot als een vuist.
Figuur 1.
1.
Rechter atrium(boezem)
2.
Linker atrium
3.
Bovenste holle ader
4.
Aorta,
5.
Longslagader
6.
Longader
7.
Mitralisklep
8.
Aortaklep
9.
Linker ventrikel (kamer)
10.
Rechter ventrikel
11.
Onderste holle ader
12.
Tricuspidalisklep
13.
Pulmonalisklep
Ligging en omgevende anatomie
Het hart is asymmetrisch van vorm en ligt in de borstholte nagenoeg midden achter het
borstbeen, in het mediastinum (de ruimte tussen de twee longen). Pijn aan het hart wordt
bijna altijd ook midden op het borstbeen gevoeld. Het hart ligt meer aan de linkerkant
dan aan de rechterkant van het borstbeen. Het steekt slechts ongeveer 2 cm uit aan de
rechterkant. Het hart grenst aan het middenrif (diafragma). Een tweede zijvlak van het
hart grenst aan het borstbeen (sternum) en een aantal ribben.
Het hart wordt helemaal omgeven door het hartzakje, het pericard. De ruimte tussen de
bladen is normaal gevuld met (heel weinig) vocht. Dankzij dit vocht is het mogelijk dat
deze bladen ten opzichte van elkaar verschuiven.
Functionele anatomie
Het orgaan bestaat uit een pompgedeelte en een stimulerend gedeelte, die anatomisch
nauw met elkaar verweven zijn maar functioneel duidelijk moeten worden
onderscheiden. Het hart heeft 2 boezems (atrium) en 2 kamers (ventrikels): 1 rechter
atrium en 1 rechter ventrikel en 1 linker atrium en 1 linker ventrikel. Tussen het atrium en
ventrikel zit in beide harthelften een hartklep, net als tussen ventrikels en slagaders.
De pomp
Deze bestaat uit de samentrekkende spieren van het hart en de hartkleppen. Het bloed
dat uit de longen terugvloeit naar het hart komt terecht in de linker boezem (het linker
atrium). Het stroomt vandaar langs de mitralisklep naar de linker kamer (de linker
ventrikel) die een dikkere gespierde wand heeft. Door samentrekking (contractie) van de
linker kamerwand wordt het bloed uit het hart weggepompt via de aortaklep naar de
aorta, de grote lichaamsslagader. Na een circuit door het lichaam te hebben gemaakt
komt het nu zuurstofarme bloed in de rechter boezem terug. Daar gaat het langs de
tricuspidalisklep naar de rechterventrikel en wordt bij de volgende contractie van het hart
weer langs de pulmonalisklep naar de longslagader geperst waarna het in de longen
kooldioxide afstaat en weer verzadigd wordt met zuurstof. Het wegpompen van het bloed
is een actief proces, de hartspier trekt zich samen (systole). Na de systole volgen de
ontspanning en rustfase (waarin de spiercellen zich opnieuw 'opladen' voor de volgende
contractie), de diastole.
3
Figuur 2. Systole
Figuur 3 Diastole
Tijdens de diastole vullen de boezems en kamers zich weer met bloed. Dit is voor het
grootste gedeelte een passief proces. De diastole duurt ongeveer twee maal zo lang als
de systole.
Bij een zware inspanning kan er echter een probleem optreden. Het hart zal dan
frequenter moeten contraheren (samen trekken) om voldoende bloed (en dus zuurstof)
naar de spieren te brengen. Als het hart sneller slaat wordt de duur van de diastole
ingekort. Hier zit echter het probleem. Wanneer de diastole verkort wordt, kan er minder
bloed in het hart gepompt worden. Dit is natuurlijk in tegenstelling tot de juist grotere
hoeveelheid bloed die het lichaam nodig heeft. Bij gezonde personen echter vormt dit
geen probleem. Het hart pompt in rust bij een volwassene ongeveer 5 liter bloed per
minuut rond; bij inspanning kan dit ongeveer vervijfvoudigd worden, afhankelijk van
trainingstoestand en leeftijd.
Diagnostische methoden
De werking van het besturingssysteem van het hart en de elektrische voortgeleiding van
de contractiegolf kunnen door middel van een ECG (het hartfilmpje) zeer goed worden
bestudeerd. Voor een beoordeling van de kleppen kan men luisteren met een
stethoscoop, en voor een beoordeling van de kamercontractie en de klepbewegingen is
een echo-onderzoek een zeer geschikte methode.
Met een hartkatheterisatie (CAG) kunnen drukken in de verschillende hartkamers,
stroming en doorgankelijkheid van de kransslagaderen zichtbaar worden gemaakt.
Beschadiging van de hartspier door een infarct kan op het ECG worden vermoed en in
het bloed worden aangetoond door uit de spier weggelekte hartenzymen (stoffen die vrij
komen door het stuk gaan van hartspiercellen)
De energievoorziening
Het hart wordt zelf van brandstof en voedsel voorzien door de beide (linker en
rechter) kransslagaders(coronairvaten), die aan de aorta ontspringen net voorbij de
aortaklep en die op het hartoppervlak liggen waardoor ze bij het samentrekken zelf
niet worden dichtgedrukt. Als de functie van deze slagaders achteruitgaat door
atherosclerose, zodat het hart niet voldoende zuurstof krijgt toegevoerd, treedt een
karakteristieke drukkende pijn op die angina pectoris(letterlijk: pijn van de borst)
wordt genoemd. Als de zuurstofnood lang aanhoudt, bijvoorbeeld door een plotse
volledige verstopping van een kransslagader door een stolsel, ook wel trombus
genoemd, ontstaat een myocardinfarct('hartaanval'). Zelden ontstaat een
myocardinfarct door andere oorzaken dan een trombus, bijvoorbeeld door
embolisatie van een trombus vanuit de linker ventrikel.
4
Figuur 3.
Kransslagaders. LM; hoofdstam. LAD; linker
kransslagader. RCX; rondlopende
kransslagader RCA; rechter kransslagader
Hartfrequentie
Een normale hartslag heeft bij volwassenen in rust ongeveer een frequentie tussen 60
tot 80 slagen per minuut. Getrainde sporters in rust kunnen hier behoorlijk onder zitten
(45/min) en bij inspanning, angst of stress kan de hartslag wel tot boven de 200/min
oplopen. Een vuistregel voor de maximaal haalbare normale hartslag is (220 minus de
leeftijd in jaren). De hartslag is dynamisch en past zich snel aan de behoeften van het
lichaam aan. Als het hart niet op een normale manier klopt, gegeven de
omstandigheden, namelijk te snel, te langzaam, of te onregelmatig, spreken we van een
ritmestoornis.
In de situatie dat het hart - voortdurend of af en toe - te lange pauzes maakt kan een
pacemaker gebruikt worden om dit te reguleren.
Atherosclerose,
In de volksmond aderverkalking genoemd) is een gecompliceerd en langzaam
voortschrijdende ziekte waarbij vetachtige stoffen in de wand van slagaders worden
afgezet; de zogenaamde "fatty streak". In een later stadium wordt de plaque gevormd,
die bestaat uit een kern van dode, vet-bevattende cellen en gladspierweefselcellen,
bedekt met een kap bestaand uit gladspierweefselcellen. Atherosclerose is een normaal
verouderingsproces en komt nagenoeg bij iedereen voor.
Angina pectoris (AP)
AP is een drukkend, respectievelijk zwaar
gevoel en/of pijn midden op de borst
(angineuze pijn) dat ontstaat als de hartspier
niet voldoende bloed toegevoerd krijgt om
het hart zijn werk te
laten doen. Meestal wordt dit veroorzaakt
door vernauwing van de kransslagaders,
vaak in combinatie met lichamelijke
inspanning of emotie waardoor het hart
krachtiger gaat kloppen en dus meer zuurstof
nodig heeft.
Bij afnemende zuurstofbehoefte van het hart verdwijnt de angina pectoris dan weer.
De pijn die ontstaat door een plotseling optredende verstopping van een kransslagader
door een bloedstolsel is in aard gelijk aan die van angina pectoris, maar meestal heviger
en houdt langer aan. Bij volledige afsluiting van een vat treedt een hartinfarct
('hartaanval') op.
Angina pectoris kan worden bestreden door de bloedvaten medicamenteus te verwijden
(na toedienen van nitroglycerine verdwijnt de typische angina pectorispijn) of door de
inspanning terug te brengen. Ook het verlagen van de bloeddruk leidt ertoe dat het hart
minder arbeid hoeft te leveren en zal dus een anti-angineus effect hebben.
5
De kans op het ontwikkelen van angina pectoris wordt vergroot als iemand rookt, te dik
is, of een te hoge bloeddruk heeft. Ook bij suikerziekte, een te hoog cholesterolgehalte
en bij mensen bij wie in de familie op jongere leeftijd (voor het 60e levensjaar) hart- en
vaatziekte voorkomt is de kans op het ontwikkelen van angina pectoris duidelijk vergroot.
Met name bij mensen met suikerziekte diabetes mellitus) komt het voor dat de pijn niet
door de patiënt wordt gevoeld, terwijl er wel degelijk een zuurstoftekort van de hartspier
bestaat. Vrouwen klagen vaak over benauwdheid bij inspanning of een duizelig gevoel in
plaats van pijn op de borst.
De diagnose kan meestal worden gesteld door het maken van een elektrocardiogram
(ECG) op een moment dat de patiënt de klachten voelt. Een normaal ECG tijdens
klachten sluit angina pectoris echter niet volledig uit. Bij twijfel zal men vaak een
inspanningstest verrichten.
Een hartinfarct / myocardinfarct,
In de volksmond hartaanval genoemd, is het afsterven van een deel van de hartspier
door onderbreking van de bloedtoevoer ervan door de kransslagaderen. Als
verzamelnaam wel de term acuut coronair syndroom gebruikt. Een hartinfarct kan leiden
tot hartfalen, sterfte of levensbedreigende ritmestoornissen. Een hartaanval ontstaat
vrijwel altijd doordat zich op de plaats van een atherosclerotische plaque in een
kransslagader een bloedstolsel ofwel een bloedpropje vormt waardoor de toevoer van
bloed, die voordien al geringer was, nu opeens helemaal wordt afgesneden.
De patiënt voelt in typische gevallen een zware, drukkende pijn midden achter het
borstbeen, soms uitstralend naar de kaken of de schouders en armen, vooral de linker
schouder. Dit gaat vaak gepaard met zweten en bleekheid, en met misselijkheid en
braken.
Behandeling
Een oorzakelijke behandeling van het ziekteproces bestaat niet. De huidige behandeling
is preventief van karakter: het verminderen van de risicofactoren door behandeling
ervan, of door aanpassing van de levensstijl. Dit vertraagt het atherosclerotisch proces.
Primair is preventie bij mensen zonder voorgeschiedenis van hart- en vaatziekten.
Preventie na bijvoorbeeld een hartinfarct noemt men secundair, het is ter voorkoming
van verdere progressie van de atheroclerose en eventueel een nieuw infarct of een CVA.
Naast medicamenteuze behandeling van een hoge bloeddruk, suikerziekte en een hoog
cholesterolgehalte, zijn informatie educatie en leefstijladviezen (lifestylemanagement)
van groot belang. De belangrijkste adviezen zijn: stoppen met roken en met mate
drinken, meer/gezond bewegen (zie richtlijn NHS) respectievelijk conditie verbeteren,
afvallen (idealiter tot binnen de limieten voor een gezond gewicht, maar ieder
gewichtsverlies is winst) en dieetadvies.
Het behandelen van een hoog cholesterolgehalte door middel van statines is tot nu de
meest effectieve methode om het proces te vertragen en in bepaalde gevallen zelfs
enigszins te doen teruggaan.
Wanneer er vernauwingen bestaan is het soms mogelijk deze op te heffen of te
verminderen ('dotteren') of te omzeilen door een 'bypass' (omleidingsoperatie). Het is
mogelijk dat een plaque zo sterk aangroeit, dat dit kan leiden tot afsluiting van een
bloedvat. Echter, de frequentste klinische complicaties ontstaan door scheuren van de
plaque waardoor de inhoud ervan vrij kan komen, en elders een embolie veroorzaakt
(bijvoorbeeld een hartinfarct of herseninfarct).
Een percutane coronaire interventie (PCI), ook wel dotteren genoemd, is het
oprekken van een vernauwing (stenose) in een bloedvat van het hart door er een
ballonnetje in te brengen en dat met grote druk op te blazen. Vaak wordt daarbij tevens
een stent geplaatst, een (meestal) stalen veertje met een bepaalde vorm dat in
opgevouwen toestand wordt ingebracht maar zich bij het opblazen van de ballon
6
ontplooit en dan zijn vorm vasthoudt, waardoor weer dichtklappen van het vat wordt
tegengewerkt. Dit heeft weer andere problemen doen ontstaan, zoals het ontstaan van
bloedstolsels op het lichaamsvreemde materiaal van de stent zelf en het dichtslibben van
het vat net naast de geplaatste stent, maar de laatste jaren zijn er op dit gebied wel
belangrijke vorderingen gemaakt, zowel met betrekking tot het materiaal van de stent als
de preventie van stolselvorming. Als preventie van stolselvorming wordt medicatie voor
geschreven. Voorbeelden: Ticagrelor ( = brillique), Plavix (=clopidogrel, efient, grepid).
Figuur 4. Röntgenopname voor en na dotteren
Figuur 5.
Vernauwing
Oprekken met ballon
Plaatsen stent
Een overbruggingsoperatie (ook bypass- of omleidingsoperatie genoemd) is een
chirurgische techniek die vernauwingen van de kransslagaders van het hart aanpakt. Dit
gebeurt door het leggen van nieuwe vaatverbindingen rondom het hart, zodat de
bloedvoorziening van de hartspier intact blijft. Deze operatie wordt dan ook uitgevoerd
als behandeling van problemen zoals angina pectoris (inspanningsgerelateerde pijn op
de borst) en ter voorkoming van een myocardinfarct. Hiervoor kan worden
gebruikgemaakt van verschillende technieken, waarvan de "veneuze graft" (een bloedvat
uit been of arm) en de "linker arteria thoracica interna" (een slagader vanuit de
binnenzijde van de linker borstkast) de belangrijkste zijn. Het hart wordt doorgaans
stilgelegd tijdens de operatie, waardoor aansluiting op een hart-longmachine
noodzakelijk is.
FFR-meting (Fractional Flow Reserve)
FFR staat voor Fractional Flow Reserve. Met een FFR-meting onderzoekt de cardioloog
hoezeer uw bloedvaten vernauwd zijn. Hij meet hoe hoog de bloeddruk in de
kransslagader is vóór en ná de vaatvernauwing. Dit is een procedure die lijkt op de
dotterbehandeling. Dus via lies of pols wordt er een katheter ingebracht om de
drukmeting uit te voeren.
Doel
U heeft één of meerdere vernauwingen in de kransslagaders en voelt zich hierdoor soms
benauwd. Om te bepalen welke behandeling het beste bij u past, wil uw cardioloog graag
weten hoezeer uw bloedvaten vernauwd zijn. Met een FFR-meting kan dit nauwkeurig
onderzocht worden. Uw cardioloog kan aan de hand van deze metingen bepalen of u
gedotterd (PCI) wordt, en in het geval van meerdere afwijkingen, wáár er precies
gedotterd moet worden. Ook kan bepaald worden of het beter is u met medicijnen te
behandelen of te opereren
7
Figuur 6.FFR meting
Autorijden / fietsen: Hoelang mag ik niet autorijden?
Na een hartinfarct
Als er na het hartinfarct geen problemen ontstaan en u kunt zich weer goed
concentreren, dan mag u na 4 weken weer auto rijden (Bron: regeling eisen geschiktheid
18 mei 2000, nr. CDJZ/WBI/200-612, Ministerie van Verkeer en Waterstaat). Dit geldt
voor alle motorrijtuigen.
Na een FFR
De eerste 5 dagen na een FFR mag u niet zelf autorijden of fietsen. Dit verhoogt
namelijk de druk op de lies, die de kans op een nabloeding vergroot. Als u een
aanrijding krijgt binnen vijf dagen na de ingreep, dan loopt u het risico dat de
verzekeringsmaatschappij u aansprakelijk stelt. Dit omdat u tegen het advies van de
arts in, toch aan het verkeer
hebt deelgenomen.
Na een geplande CAG/Dotterbehandeling:
5 dagen na de behandeling mag u weer auto rijden.
Wanneer mag ik weer op (vlieg)vakantie gaan?
Als er na het infarct (met/zonder dotterbehandeling of bypass operatie) geen problemen
ontstaan mag u na 4 weken met vakantie gaan, dus ook met het vliegtuig. Het is wel
verstandig te wachten met lange inspannende reizen. Daarnaast is het belangrijk om
altijd voldoende medicijnen mee te nemen en een geneesmiddelenkaart bij u te dragen.
Hoge bloeddruk
Of hypertensie is een aandoening, waarbij de bloeddruk te hoog is. Een te hoge
bloeddruk geeft een verhoogd risico op ziekte.
Wanneer is de bloeddruk te hoog?
Men spreekt van hypertensie als de bovendruk hoger is dan 140 mm Hg, of als de
onderdruk hoger is dan 90 mm Hg. Voor patiënten met diabetes mellitus en nierziekten
gelden de waardes 130/80 mm Hg
De grens tussen 'normaal' en 'hypertensie' wordt arbitrair vastgesteld en is afhankelijk
van wanneer men het gestegen gezondheidsrisico abnormaal gaat noemen. De
bloeddruk is continu verdeeld onder de bevolking en heeft de neiging met het vorderen
van de leeftijd langzaam te stijgen. Een hogere bloeddruk geeft een hoger risico op
beschadiging van bepaalde organen en sterfte, maar er is geen duidelijke drempel
waarboven het risico opeens sterk stijgt.
Mede op basis van een aantal andere factoren als voorgeschiedenis, leeftijd, geslacht,
rookgedrag, glucosegehalte, cholesterolwaarden, familieanamnese, alcoholgebruik,
voeding, lichamelijke activiteit wordt een risicoprofiel opgemaakt.
8
Oorzaken van hoge bloeddruk
In circa 90-95% van de gevallen is de oorzaak van hoge bloeddruk niet bekend. Men
spreekt dan van idiopathische of essentiële hypertensie. In de resterende gevallen is
doorgaans sprake van een renale oorzaak (oorzaak gelegen in de nieren) van de
hypertensie, bijvoorbeeld door vernauwingen (stenose) in één of beide nierslagaders
(nierarteriestenose). Sommige zeldzame hormonale aandoeningen, bijvoorbeeld
hormoonproducerende tumoren (ziekte van Cushing; feochromocytoom ; Syndroom van
Conn) kunnen bloeddruk verhogen.
Alcoholgebruik draagt bij aan het krijgen van een hoge bloeddruk. Uit onderzoek van de
Wereldgezondheidsorganisatie (WHO) blijkt dat zo'n 16% van de gevallen van
hypertensie alcoholgerelateerd is.
Ook roken draagt bij aan een verhoging van de bloeddruk. Dit komt zowel door de
vaatvernauwende effecten van nicotine, als door een verhoging van de
hartslagfrequentie door nicotine.
Het eten van erg veel drop kan hoge bloeddruk veroorzaken doordat het
glycyrrhizinezuur bevat. Deze stof zit ook in zoethout.
Symptomen van hoge bloeddruk
Meestal geeft hypertensie geheel geen symptomen. Hypertensie is een "stille
aandoening": mensen met hoge bloeddruk merken hier vaak niets van. Hoofdpijn, met
name in het achterhoofd, die 's ochtends optreedt, behoort tot de meest prominente
symptomen van beginnende hypertensie, maar blijft dus nog veel vaker achterwege.
Duizeligheid, een licht gevoel in het hoofd en tinnitus (oorsuizen) komen ook voor.
Een gespannen gevoel is eerder een oorzaak dan een gevolg van hoge bloeddruk:het
adrenaline-effect. Vrouwen met hoge bloeddruk hebben door die bloeddruk ook geen
zwaardere menstruaties, wat nog wel eens wordt gedacht.
Gevolgen en risico’s van hoge bloeddruk
Mensen met hypertensie lopen een verhoogd risico vroegtijdig te overlijden door een
hartaandoening, een herseninfarct of door beschadiging van de nieren.
Hartfalen. Hoge bloeddruk betekent voor het hart dat het meer arbeid moet
verrichten om het bloed, tegen een hogere weerstand in, door het lichaam te
pompen. Hierdoor wordt de spierwand van de linker hartkamer op den duur dikker
en minder flexibel, wat op den duur kan leiden tot diastolisch hartfalen.
Hart- en vaatziekten. Hypertensie verhoogt de kans op het ontwikkelen van
atherosclerose en daarmee verhoogt het de kans op het krijgen van angina pectoris,
een hartinfarct, een beroerte, claudicatio intermittens (etalage benen).
Hartritmestoornissen. Hypertensie is een belangrijke risicofactor bij het ontstaan
van boezemfibrilleren.
Hersenbloeding. De hogere druk in de bloedvaten leidt tot een verhoogde
wandspanning. Dit verhoogt de kans op een hersenbloeding. Zeker als daarnaast
sprake is van een aangeboren of verworven vaataneurysma's.
Nierfalen. Verlies van eiwit (albumine) in de urine is een teken dat de glomerulus,
(de filtertjes met bloedvaatjes die de pro-urine vormen), beschadigd zijn door de
hoge bloeddruk. Als dit ziekteproces voortschrijdt, leidt dit tot chronisch nierfalen en
uiteindelijk eindstadium nierziekte. Zo'n 10% van de sterfte als gevolg van een te
hoge bloeddruk is het gevolg van nierfalen.
Bij behandeling daalt het risico op een beroerte tot normale waarden en de kans op een
hartinfarct vermindert aanzienlijk. Bepaalde bloeddrukverlagende middelen (Aceremmers) hebben een gunstig effect op de nieren.
9
Niet-medicamenteuze behandeling
Stoppen met roken
Stoppen met roken bevordert vrijwel alle aspecten van onze gezondheid, en heeft in
ieder geval een gunstig effect op een te hoge bloeddruk.
Matiging van het alcoholgebruik
Voor vrouwen met hypertensie geldt een maximale dagelijkse inname van een eenheid
alcohol per dag, voor mannen mogen het er twee zijn.
Dieet
Slechts de reductie van de natriuminname tot ongeveer 25% (ongeveer 2,5 g natrium per
dag) heeft een bloeddrukverlagend effect. Halveren van de zoutinname tot 5 g natrium
per dag levert geen bloeddrukdaling op, maar versterkt wel de werking van de meeste
bloeddrukverlagende geneesmiddelen. Daarnaast is de laatste jaren gebleken dat onze
kaliuminname veel te laag is. Die zou zo'n 2-4 maal groter mogen zijn dan de huidige
gemiddelden. Als men zijn zoutinname wil gebruiken om de bloeddruk te laten dalen,
dan kan men de volgende vuistregel hanteren: inname kalium/inname natrium groter dan
3.
Gewichtsverlies
Indien mensen met overgewicht en hypertensie minimaal zo'n 5 kilo afvallen, wordt de
bloeddruk meetbaar verlaagd.
Sporten
Er zijn aanwijzingen dat sporten, naast een gewichtsverlagend effect, ook een
bloeddrukverlagend effect heeft.
Leefstijl
Ontspanning in het dagelijks leven werkt bloeddrukverlagend.
Medicamenteuze behandeling
Als door niet-medicamenteuze aanpak de bloeddruk onvoldoende daalt, komt
medicamenteuze behandeling in aanmerking. Er zijn dan vijf groepen middelen die in
overweging kunnen worden genomen:
1.
2.
3.
4.
5.
Thiazidediuretica,
β-blokkers,
ACE-remmers,
AT1-antagonisten en
Calciumantagonisten.
Thiazidediuretica (plasmedicatie)
zijn samen met de β-blokkers de middelen van eerste keus binnen de eerste stap van de
behandeling van verhoogde bloeddruk. Bijvoorbeeld: ramipril, zofenopril.
β-blokkers
De mogelijke werkingsmechanismen van een beta-blokker zijn:
1. vermindering van het hartminuutvolume ('cardiac output');
2. verlaging van de perifere vaatweerstand (langzaam intredend effect);
3. beïnvloeding van het renine-angiotensinesysteem;
4. beïnvloeding van het centrale zenuwstelsel.
Volgens de huidige inzichten zijn voornamelijk de eerste drie factoren verantwoordelijk
voor het antihypertensieve effect.
Bijvoorbeeld: acebutolol, atenolol, bisoprolol, metoprolol, propranolol.
10
ACE-remmers
komen met name in aanmerking bij de behandeling van hypertensie bij speciale
patiëntengroepen (met comorbiditeit).
Bijvoorbeeld: captopril, enalapril, fosinopril, lisonopril, perindopril, quinapril, ramipril.
In het beperkte aantal gevallen waarin ACE-remmers niet worden verdragen vanwege
prikkelhoest vormen AT1-antagonisten een alternatief. Bijvoorbeeld: candesartan,
losartan en valsartan.
Calciumantagonisten
remmen de calciuminstroom in de cel. Men onderscheidt 'calciuminstroomblokkerende
middelen' en middelen die overmatige intracellulaire stijging van de calciumconcentratie
tegengaan in een pathologische situatie: calcium'overload'-blokkers. Als over
calciumantagonisten wordt gesproken, worden meestal de calciuminstroomblokkerende
middelen bedoeld; bijvoorbeeld: verapamil, diltiazem.
Wanneer moet ik mij melden als er klachten zijn:
Hoe herkenbaar is de pijn op de borst?
Pijn op de borst
bij inspanning
Afwachtende
behandeling tenzij:
- steeds vaker
- duurt steeds
langer
- in rust
ja
Zakt bij rust?
nee
Pijn op de borst
in rust
Effect
Op spreekuur
huisarts melden
2 keer spray/tablet
ja onder de
tong
nee
Huisarts bellen
112 bellen
Medische Psychologie
U vindt hier de onderwerpen die tijdens de hartvoorlichtingsbijeenkomst van VieCuri
meestal worden besproken door de medisch psycholoog.
Deze onderwerpen betreffen:
uitleg over de rol van medische psychologie in hartrevalidatie
stress als risicofactor bij hart en vaatziekten
veel voorkomende emotionele reacties na hart en vaatziekten
somberheid en angst
invloed op de omgeving
seksualiteit
werk
11
Rol van de medische psychologie in de hartrevalidatie
Binnen ons ziekenhuis zijn 16 psychologen werkzaam op de afdeling Medische
Psychologie. Tegenwoordig bevindt zich landelijk in bijna ieder ziekenhuis een afdeling
Medische Psychologie. Hier werken psychologen met specifieke kennis op het grensvlak
van de Psychologie en Geneeskunde. Psychologen verbonden aan deze afdeling zijn
deskundig op het gebied van psychische factoren die een rol spelen bij oorzaken en
gevolgen van ziekte en ziek zijn. U kunt worden verwezen naar de Medische
Psychologie via een medisch specialist.
Het doormaken van een hartinfarct, de medische onderzoeken en behandelingen die
daarbij komen kijken kunnen zeer belastend zijn en persoonlijke- of relationele
problemen met zich meebrengen.
De hulp van de psycholoog wordt bijvoorbeeld ingeroepen bij moeite met de verwerking
van het hartinfarct of de hartoperatie, problemen met de aanpassing aan de ziekte in het
dagelijks leven, of bij overmatige angst voor een medische ingreep of een nieuw
hartinfarct.
Het biopsychosociale model van de revalidatie\
Bij de hartrevalidatie wordt het „biopsychosociale model‟ gehanteerd. Dat betekent dat
we kijken naar de mens in brede zin. Dus niet alleen naar hoe het lijf functioneert
(biologische factoren), maar ook naar wie zit er in dat lijf (geestelijke gezondheid/
psychologische factoren) en naar de mensen om je heen (sociale factoren).
Naast biologische/lichamelijke factoren, spelen psychologische en sociale factoren een
belangrijke rol bij het genezingsproces en de kwaliteit van leven.
Figuur 7.
Het herstel na een hartinfarct heeft verschillende fases en in iedere fase ligt de focus op
iets anders.
Meestal is in de begin-fase vooral oog voor de lichamelijke aspecten, en gaan de
psychologische en sociale aspecten pas daarna ook een rol spelen. In het begin is men
vaak gericht op overleving en lichamelijk herstel, en pas daarna is er tijd om alle
gebeurtenissen te verwerken en komt u erachter wat de invloed ervan is op het dagelijks
leven.
12
Stress als indirecte risicofactor voor hart- en vaatziekten
Wat is stress?
Het woord „stress‟ is iedereen wel bekend. De beste vertaling in het Nederlands is
eigenlijk gewoon spanning, en vooral een teveel aan spanning. Elke gebeurtenis of
verandering die om een aanpassing vraagt, brengt spanning met zich mee. Spanning is
dus niet persé ongezond maar is op veel momenten nodig en nuttig om te kunnen
presteren en functioneren.
Stress is normaal bij ingrijpende gebeurtenissen in het leven, zoals een hartinfarct of een
hart-operatie, ontslag, echtscheiding, ziekte, het overlijden van een dierbare, en op
hoogtijdagen zoals een huwelijk, een verhuizing of de geboorte van een kind. Maar ook
meer alledaagse zaken zoals files, ruzie in de familie, dingen kwijt zijn of een verregende
vakantie kunnen stress met zich meebrengen.
Er ontstaat stress wanneer er geen evenwicht meer is tussen de draagkracht en de
draaglast.
U krijgt meer te verwerken dan u aankunt.
Draaglast zegt iets over het aantal (ingrijpende) gebeurtenissen dat men in zijn leven
te verwerken krijgt. De draaglast verschilt van persoon tot persoon.
Draagkracht is het vermogen deze gebeurtenissen aan te kunnen en te verwerken.
Deze draag-kracht verschilt ook per persoon. Dat wil zeggen sommige mensen
hebben door vaardigheden, kennis of ervaring meer draagkracht dan andere mensen.
Ook speelt een rol of iemand zich lichamelijk goed voelt of niet.
Stress heeft verschillende componenten
Lichamelijk
Het lichaam reageert op stress door:
de hartslag te verhogen
de bloeddruk te laten stijgen
de spieren aan te spannen (bij langdurige stress kan door het steeds aanspannen van
de spieren en het verbruiken van energie op den duur hoofdpijn, spierpijn en
vermoeidheid ontstaan)
ontstekingsreacties in gang te zetten
het cholesterol te verhogen.
Gevoel
Gevoelsmatige reacties op stress zijn onder andere:
angst
opwinding
irritatie
onzekerheid
lusteloosheid
somberheid
Gedachten
Als reactie op de stress bekruipen negatieve gedachten de persoon; het „malen en
piekeren‟ over zichzelf, anderen, heden en toekomst.
Gedrag
Door stress gaat men zich ongezonder gedragen:
ongezond eten
alcohol drinken
13
roken
minder bewegen
zich terugtrekken uit sociale contacten/ geen leuke activiteiten meer ondernemen
zich op het werk storten
als reactie op stress kunnen slaapstoornissen ontstaan
Het effect van langdurige stress op hart- en vaatziekten
Er kan een belangrijk onderscheid worden gemaakt tussen kortdurende en langdurende
stress.
Met name van langdurige stress is vastgesteld dat het ongezond is voor het lichaam. Het
vergroot het risico op het ontstaan van hart- en vaatziekten en heeft een slechte invloed
op de prognose bij hart- en vaatziekten via zowel directe (biologische) mechanismen als
indirecte (gedragsmatige) mechanismen.
direct via allerlei biologische mechanismen
Bij langdurige stress zijn de bloeddruk en hartslag langdurig verhoogd zijn, en is er
sprake is van aanhoudende ontstekingsreacties en hogere cholesterol waarden. Dit zorgt
ervoor dat de vaatwand wordt aangetast, waardoor deze gevoeliger is om te gaan
vernauwen. Het proces van slagaderverkalking wordt hierdoor bevordert en de kans op
het ontwikkelen van hart- en vaatziekten is groter.
Daarnaast zorgt langdurige stress ervoor dat je immuunsysteem zwakker wordt
waardoor je gevoeliger ben voor infecties.
indirect effect van langdurige stress op hart- en vaatziekten via ongezond gedrag.
Bij langdurige stress gedragen mensen zich ongezonder. Door ongezonder te eten, meer
te roken, alcohol te drinken, en minder te bewegen wordt de kans op hart- en vaatziekten
groter en de prognose bij mensen met hart- en vaatziekten slechter.
Figuur 9
invloed langdurige
stress op hart en
vaatziekten
Omgaan met stress
Aangezien langdurige stress ongezond is, is het belangrijk deze te voorkomen. Hoe?
Door erop te letten dat de balans tussen draagkracht en draaglast in evenwicht blijft.
Merk signalen van stress bij uzelf op (bijv. stijve nek, sneller geïrriteerd) en ontspan
tijdig!
- Veel mensen zijn geneigd te veel te doen/ te veel hooi op de vork te nemen.
Voorkom dit door:
- op tijd rust te nemen
- uw energie goed over de dag te verdelen
- zorg voor vaste rustmomenten op een dag
-doe één ding tegelijk, dat werkt vaak ook sneller
Neem tijd voor uzelf. Zoals: naar buiten gaan, een fijn boek lezen, naar muziek te
luisteren, of in bad gaan. Probeer dingen te doen die u leuk vindt, waar u van geniet,
en waar u energie van krijgt.
14
Praat met anderen over problemen en blijf er niet mee rondlopen
Durf vaker „nee’ te zeggen.
Durf „ja’ te zeggen tegen hulp die u kunt gebruiken en durf ook zelf om hulp te vragen;
Ontspan door ontspanningsoefeningen. Deze kunt u aanleren bij een fysiotherapeut,
maar zijn ook op internet te vinden.
Emotionele reacties na een hartinfarct/ hartoperatie
Negatieve emotionele reacties
Er is een groot aantal emoties veelvuldig optreden na een hartinfarct of hartoperatie.
Enkele voorbeelden zijn: schrik, woede, schuldgevoelens, angst, somberheid,
slaapproblemen, lusteloosheid, concentratie/geheugen problemen, problemen met
seksualiteit, huilbuien, irritatie, geen vertrouwen meer hebben in het lichaam, extra alert
zijn, en vermoeidheid. Dit zijn allemaal normale, gezonde reacties, waarvoor u niet
meteen naar een psycholoog hoeft. Het is ten slotte niet niks wat u heeft meegemaakt.
Positieve emotionele reacties
Naast deze negatieve emotionele reacties zijn er ook mensen die positieve emoties
ervaren na een hartinfarct. Voorbeelden hiervan zijn: blij zijn het overleefd te hebben,
inzien geluk gehad te hebben, inzien dingen in hun leven anders aan te willen pakken,
andere problemen relativeren, steun van anderen ervaren en sociale contacten ineens
extra gaan waarderen.
Somberheid en depressie na een hartinfarct/ hartoperatie
Veel mensen ervaren na een hartinfarct of hartoperatie somberheid. Sombere gevoelens
zijn normaal, het leven heeft even flink op de kop gestaan, u moet zich misschien
aanpassen aan dingen die u niet meer kunt.
Mensen die somber zijn gedragen zich vaak passief, voelen zich lusteloos, hebben
nergens zin in, genieten niet meer dingen, en hebben negatieve gedachten over zichzelf
en de toekomst.
Meestal neemt de somberheid geleidelijk af. Soms is de somberheid echter zo sterk , of
houdt deze zo lang aan dat psychologen spreken van een depressie.
Wanneer u denkt dat u depressief bent, is het belangrijk om dit aan te geven bij uw
behandelaar.
Want net als stress, heeft ook depressie zowel direct via biologische mechanismen, als
indirect via ongezond gedrag, een nadelige invloed op de prognose bij hart- en
vaatziekten.
Wanneer iemand depressief is, kan iemand minder zin hebben om zich in te zetten voor
de revalidatie en zich bijvoorbeeld aan te passen aan bepaalde leefstijladviezen, wat het
herstel kan belemmeren. Hierom is het heel belangrijk dat u het aankaart wanneer u het
idee heeft dat dit bij u het geval is.
De psycholoog of arts kan beoordelen of het inderdaad een depressie betreft of dat er
wat anders aan de hand is, en wat voor u de behandelmogelijkheden zijn.
Angst na een hartinfarct/ hartoperatie
Ook angst is een veel voorkomende normale reactie na een hartinfarct of hartoperatie.
Met name angst voor bewegen en angst voor een nieuw hartinfarct komt vaak voor. Het
automatische vertrouwen dat u hiervóór mogelijk had in uw lichaam is geschonden en
deze moet stap voor stap weer worden teruggewonnen.
15
Hieronder is afgebeeld hoe gedachten over het lichaam dat niet goed functioneert,
kunnen leiden tot een vicieuze cirkel waardoor de angst toeneemt.
Figuur 8. De angstcirkel
Uitleg bij de angstcirkel:
Wanneer het vertrouwen in het lichaam weg is, denkt u dat het lichaam niet meer goed
functioneert. Als u denkt dat je lichaam niet goed functioneert wordt u oplettender voor
alles wat er in je lichaam gebeurt; ieder signaaltje uit het lichaam wordt opgepikt, terwijl u
er vroeger waarschijnlijk niet eens aandacht aan had besteed.
Als er dan een signaal uit het lichaam opmerkt wordt, is de kans groot dat u er een
verkeerde betekenis aan geeft. U denkt al gauw dat het signaal uit het lichaam duidt op
problemen met het hart/ een dreigen infarct. Hierdoor raakt u gestresst en wordt u bang.
Zoals hierboven beschreven zorgt stress ervoor dat de hartslag en bloeddruk verhogen.
Daardoor is de kans groot dat u alleen nog maar sterker overtuigd raakt dat er iets mis is
met het hart, en word u nog banger. Terwijl het eigenlijk gewoon een normale
spanningsreactie is.
Deze angst, daar wilt u natuurlijk van af. Wat sommige mensen doen om de angst te
verminderen is situaties waarin er veel van je hart wordt gevraagd vermijden (bv. niet
meer sporten). Anderen willen gerustgesteld worden. Zij controleren extra vaak hun
eigen polsslag of bloeddruk en gaan vaker naar de dokter. Wanneer je hierdoor
gerustgesteld wordt, zal de angst tijdelijk afnemen. Maar het probleem is dat het idee dat
het lichaam niet goed functioneert meestal toch in het hoofd blijft zitten. Het vertrouwen
in het lichaam is namelijk nog steeds niet goed hersteld. En zo beginnen we weer
vooraan in de cirkel.
Hoe kunt u deze cirkel van angst/ongerustheid en spanning doorbreken?
Deze angstcirkel kan echter doorbroken worden en dan is er geen probleem. U kunt
deze cirkel doorbreken door:
Afleiding te zoeken (met iemand praten, iets doen dat u leuk vindt). Wanneer u
namelijk denkt dat het lichaam niet goed functioneert, staan alle voelsprieten naar
binnen gericht. Het is belangrijk om de aandacht naar buiten toe te verleggen, zodat u
niet continu let op wat er in uw lichaam gebeurt.
Als u dan toch een lichamelijke sensatie opmerkt is het belangrijk kom na te gaan
waar dat gevoel mee te maken heeft. Is er een alternatieve verklaring voor de
lichamelijke sensatie? (bijv. in plaats van „het is mijn hart, ik krijg weer een infarct‟, „het
komt door de veel te zware tas die ik gisteren getild heb‟, of „het komt doordat ik net
16
de trap op ben gelopen‟, „het komt doordat ik me druk zit te maken over iets‟. Deze
gedachte zal waarschijnlijk al zorgen dat u minder bang wordt.
Bij angst of ongerustheid is het belangrijk dat u:
- In plaats van inspanning vermijden, juist onder begeleiding van een fysiotherapeut
weer gaat sporten/bewegen. Kracht en conditie worden hierdoor opgebouwd en u
krijgt stapje voor stapje weer vertrouwen in je lichaam.
- In plaats van continu de pols te controleren en naar de dokter gaan om
geruststelling vragen, merken dat het pijntje vanzelf overgaat. Als u merkt dat
de lichamelijk sensatie vanzelf overgaat zult u ook stap voor stap het vertrouwen in
het lichaam terugwinnen.
- Daarnaast kunnen ontspanningsoefeningen helpen.
Het opmerken van
lichamelijke sensaties
Zoek afleiding.
Ga naar waar de lichamelijke
sensatie mee te maken heeft, is er
een alternatieve verklaring?
Bij ongerustheid of angst,
of wanneer u teveel op uw
hart let:
Niet overmatig uw polsslag of
bloeddruk controleren.
Geen geruststelling vragen.
Ontspanningsoefeningen doen
Schat de klachten reëel in.
Bespreek een goede vorm van
bewegen met uw cardioloog of
fysiotherapeut en leef zo gezond
mogelijk.
De ene keer zal het u waarschijnlijk wel lukken om de cirkel te doorbreken, de andere
keer niet. Alle begin is moeilijk. Als het echter structureel niet lukt om de cirkel te
doorbreken en de angst aanhoudt. Is het belangrijk een psycholoog in te schakelen. Dan
kan er samen gezocht worden naar manieren om de cirkel bij u te doorbreken.
De rol van de omgeving
Een hartaandoening heeft niet alleen veel invloed op de patiënt maar ook om diens
omgeving.
Niet alleen de patiënt moet een nieuw evenwicht zien te vinden na hartaandoening dit
geldt evenzo voor de partner en andere familieleden. Partners en familieleden hebben
een moeilijke tijd achter de rug en hebben vaak angstige momenten doorgemaakt. Ze
moesten op en neer naar het ziekenhuis reizen en mogelijk is er angst geweest om
elkaar te verliezen. Bij thuiskomst zijn er geen artsen en verpleegkundigen en is het de
partner/ familie die de zorg draagt voor de patiënt. Ook dat kan onzekerheid met zich
meebrengen. Om alles te verwerken is het belangrijk dat partners en familieleden de
gelegenheid krijgen om over hun ervaringen en zorgen te praten. Heb waardering voor
de goede bedoelingen van partner en huisgenoten, maar corrigeer overbezorgdheid.
Lotgenotencontact via de Hartrevalidatie of de Hart en Vaatgroep kan helpend zijn voor
zowel patiënten als partners. Mensen die hetzelfde hebben meegemaakt begrijpen
elkaar vaak goed en kunnen zo een steun zijn voor elkaar, maar kunnen ook tips
uitwisselen over hoe met de situatie om te gaan.
17
Seksualiteit
Seksualiteit is iets waar vaak niet naar gevraagd wordt. We weten dat zowel patiënten
als artsen het vaak een moeilijk onderwerp vinden om over te praten. Toch is het
belangrijk om het wel bespreekbaar te maken als u problemen of vragen hebt op het
gebied van seksualiteit, dit kan namelijk een grote invloed hebben op de Kwaliteit van
Leven.
Seksualiteit vergt lichamelijk inspanning. Vrijen staat qua inspanning gelijk aan twee
trappen lopen. Als je onzeker bent over of je lichaam wel goed functioneert kunnen er
vragen komen als: „is seks gevaarlijk voor mijn hart?, „kan ik het nog wel? „hoe reageert
het hart op vrijen‟?
Ook voor seksualiteit geldt dat u weer vertrouwen moet krijgen in uw lijf.
Daarnaast kunnen medicijnen, zoals bèta blokkers en plasmiddelen, die worden
voorgeschreven na een hartinfarct invloed hebben op seksualiteit; ze kunnen bv
erectieproblemen of een verminderd libido als gevolg hebben.
Dit zijn allemaal belangrijke vragen om met uw arts te bespreken. Soms is aanpassing
van medicatie mogelijk. Wanneer angst een grote rol speelt kunt u worden doorverwezen
naar een psycholoog. Praat vooral ook met uw partner over uw (seksuele) gevoelens.
Meer informatie vindt u in de folder „Intimiteit en Seksualiteit na een hartaandoening‟ van
de Hart en Vaatgroep.
Werk, ziektewet en WAO
Dikwijls weten collega‟s of uw baas niet hoe ze moeten reageren op uw hartinfarct. Ze
sturen misschien een fruitmand en laten verder niets van zich horen. Veel mensen
vinden ziekte eng en ontwijken u daarom misschien. Zeker bij zoiets ernstigs als een
hartinfarct. Het initiatief zal daarom vaak van uw kant moeten komen. Wacht daar niet te
lang mee. Het gaat erom dat u contact houdt met uw collega‟s en uw werk. U zult
regelmatig contact hebben met de bedrijfsarts van de arbodienst. Het is verstandig om
zelf contact op te nemen, nadat u bent ontslagen uit het ziekenhuis. De bedrijfsarts zal
met u bespreken hoe u weer terug kunt keren in het arbeidsproces. Daarbij wordt
gekeken naar de mate waarin u in staat bent hetzelfde of ander werk te doen.
Onzekerheid over werkhervatting kan een rol spelen. Zorg dat u goed geïnformeerd bent
over uw rechten en plichten tijdens de re-integratie. Maatschappelijk werk kan u hierbij
informeren en adviseren.
Ergotherapie
De ergotherapeut kijkt samen met u hoe activiteiten uit het dagelijks leven (zelfzorg,
werk, huishouden en hobby‟s) op een zo optimaal mogelijke manier kunnen worden
uitgevoerd. Bij cardiale problemen kan bijvoorbeeld worden gekeken naar leefregels,
dagbesteding en ergonomie.
Wat is belasting-belastbaarheid?
De meeste mensen kennen het wel; jezelf eens voorbij “rennen”. We willen vaak meer
dan we kunnen. Als gevolg van hartproblemen kunnen patiënten vaak (tijdelijk) minder
activiteiten uitvoeren. Belasting en belastbaarheid zijn dan niet meer in balans. Maar wat
is nu precies belasting en belastbaarheid?
Belastbaarheid is datgene wat uw lichaam/geest aan kan. Bijvoorbeeld; ik kan 20
minuten fietsen, als ik langer ga fietsen geeft mijn lichaam signalen zoals moeheid,
zweten, benauwdheid, hoge bloeddruk.
Belasting is datgene wat u wilt/moet doen. Bijvoorbeeld ik moet 20 minuten fietsen om
op mijn werk te kunnen komen.
18
Wanneer u deze 20 minuten fietst, is dat de afstand die haalbaar is en die u kunt fietsen.
Belasting en belastbaarheid zijn dan in balans. U fietst niet teveel maar ook niet te weinig
Hoe is de huidige situatie?
We vragen vaak meer van ons lichaam dan het aankan. Wanneer we dat steeds doen,
raken we overbelast. Het lichaam krijgt dan niet meer de kans om te herstellen. Door
pauzes/rustmomenten pas te nemen als u heel erg moe bent, duurt het ook langer
voordat u “energie” bijtankt. U kunt dit het beste vergelijken met een accu die helemaal
leeg is en er dus ook langer over doet om weer opgeladen te raken dan wanneer hij nog
halfvol was.
Wanneer de belasting laag wordt gehouden, heb je meer energie over waardoor je meer
activiteiten kunt uitvoeren. Het toepassen van leefregels en ergonomie kunnen hierbij
helpen. Een voorbeeld hier van is het verdelen van zware activiteiten over de dag/week.
Of activiteiten splitsen. De tuin hoeft bijvoorbeeld niet in één dag gedaan te worden maar
dit kunt u verdelen over meerdere dagen.
Ergonomie en leefregels
Wat zijn de belangrijkste manieren om je belasting zo laag mogelijk te houden?
Luister naar uw eigen lichaam en leer grenzen herkennen. Voorkom piekbelasting en
werk in uw eigen tempo. Maar ook ben zuinig met de energie die u heeft ondersteund
door een juiste werkhouding en door het plannen van activiteiten.
Hoe kunt u de belastbaarheid verbeteren?
U kunt de belasting verlagen zodat u meer energie overhoudt. Wanneer u de
belastbaarheid verbetert, krijgt u meer energie. U kunt de belastbaarheid verbeteren
door gedoseerde training van het lichaam onder begeleiding van een fysiotherapeut,
door actief te blijven binnen uw grenzen, door niet meer van het lichaam te vragen dan
het aankan en door telkens opnieuw naar een goede balans te zoeken.
Hoe kunt u dit toepassen in dagelijkse bezigheden?
Werken in uw eigen tempo. Dit is per persoon verschillend maar het is belangrijk om
hierbij op uw ademhaling te letten. Vooral op het werk kan dit soms lastig zijn. Probeer
dan zo efficiënt mogelijk te werken in een goede werkhouding en met rustmomenten.
Op deze manier kunt u het meeste doen.
Vooral bij zware activiteiten is het belangrijk om ze niet te lang achter elkaar te doen.
Waar nodig kunt u zware activiteiten opsplitsen. Bijvoorbeeld niet het hele huis achter
elkaar stofzuigen maar in fases.
Zorg voor een goede werkhouding, dan heeft u een betere ademhaling en een
activiteit kost u zo minder energie.
Wissel zware en lichte activiteiten af op een dag maar het liefst ook binnen een week.
Neem ook voldoende rustmomenten en tijd voor ontspanning.
Luister naar uw eigen lichaam en respecteer de grenzen die het aangeeft.
Bedenk dat uw energie maar één keer kunt uitgeven en ga er dus zuinig mee om.
Een nieuwe balans
Als u naar al uw activiteiten kijkt en deze op de juiste manier uitvoert, dan zal u conditie
verbeteren. Maar u zult ook merken dat u conditie verbetert door hier gericht aan te
werken. Hierdoor zult u merken dat activiteiten ook weer makkelijker gaan.
Gedurende uw revalidatie zult u merken dat de balans tussen belastbaarheid en
belasting vaker bijgesteld moet worden. In de loop der tijd leert u weer een goede balans
vinden zodat u uiteindelijk zoveel mogelijk activiteiten weer zelfstandig kunt uitvoeren.
19
Diëtetiek
Gezonde eet- en drinkgewoonten
Voor het lichaam zijn gezonde eet- en drinkgewoonten van levensbelang. Om alle
voedingsstoffen binnen te krijgen is het belangrijk om gevarieerd te eten. Zeker bij (een
risico op) hart- en vaatziekten is het belangrijk om bewuste keuzes te maken wat betreft
voeding. De juiste keuzes kunnen het risico op hart- en vaatziekten zo veel mogelijk
beperken.
Gewicht
Overgewicht is een groot risico voor hart- en vaatziekten. Bij overgewicht geeft
gewichtsafname meestal verbetering van het cholesterol en de bloeddruk. Als de energie
uit de voeding en het verbruik in het lichaam in balans zijn, blijft het gewicht gelijk. Voor
gewichtsafname is het nodig om minder energie binnen te krijgen door bijvoorbeeld
andere productkeuzes en meer beweging. Een diëtist en eventueel een fysiotherapeut
kunnen u hierbij advies geven. Op voedingscentrum.nl kunt u bekijken of u een gezond
gewicht heeft voor uw lengte (BMI). Naast het lichaamsgewicht is het voor de
gezondheid van belang waar het vet zich bevindt op het lichaam. Vet in en rond de buik
is nadelig voor de gezondheid. Op voedingscentrum.nl staat een tabel met het advies bij
de grootte van uw buikomtrek.
Advies
Eet 3 hoofdmaaltijden
Sla geen maaltijd over
Wees zuinig met vet, suiker en alcohol
Neem een verantwoord tussendoortje om de honger te stillen, bijvoorbeeld een plak
ontbijtkoek, krentenbol, voedingsbiscuit (Liga, Sultana, Evergreen), rijstwafel of een
boterham
Zorg voor minimaal 30 minuten beweging per dag.
Cholesterol
In de lever wordt cholesterol gevormd als bouwstof voor de celwanden, isolatie van de
zenuwbanen en de hersenen. Cholesterol speelt tevens een rol bij de aanmaak van
vitamine D, hormonen en gal.
Soorten cholesterol
LDL cholesterol (slecht cholesterol): Een verhoogd gehalte aan LDL cholesterol kan
aderverkalking veroorzaken, wat zelfs kan resulteren in afsluiting van aderen. Bij
afsluiting van een kransslagader veroorzaakt dit een hartinfarct. Het streven is om het
LDL cholesterol in de bloedbaan zo laag mogelijk te houden, zodat het risico op harten vaatziekte zo veel mogelijk wordt beperkt.
HDL cholesterol (goed cholesterol): Het HDL cholesterol zorgt voor het transport van
overtollig cholesterol naar de lever. De lever verwerkt het cholesterol in gal, gal wordt
in de maag afgescheiden. Via de ontlasting kan een deel van het cholesterol het
lichaam verlaten. Vanwege de gunstige invloed, is het streven om het HDL cholesterol
zo hoog mogelijk te houden.
20
Vetten in de voeding
In de voeding zitten diverse soorten vetten, deze worden onderscheiden in twee
groepen. Verzadigd en onverzadigd vet.
Verzadigd vet
Dit komt voornamelijk voor in dierlijke producten zoals vlees, boter en melkproducten.
Verzadigd vet in de voeding kan het LDL cholesterol verhogen en vergroot daarmee
het risico op hart- en vaatziekten.
-
Advies: Kies regelmatig voor magere vleessoorten zoals kipfilet, biefstuk,
rundertartaar, ribkarbonade en varkenslap. Goede alternatieven zijn ei, ongepaneerde
vis of een vleesvervanger.
Wees matig met vette vleessoorten zoals speklappen, saucijsjes, slavink en
rookworst.
Vleesvervangers bevatten over het algemeen minder verzadigd vet dan vlees.
Magere en halfvolle melkproducten zijn een betere keuze dan volle melkproducten.
Vermijd harde vetten zoals blokken frituurvet of roomboter
Zie voor meer suggesties de keuzetabel op voedingscentrum.nl
Onverzadigd vet
Dit komt voornamelijk voor in plantaardige producten zoals oliën en noten. Vet dat
zacht of vloeibaar is bij kamertemperatuur bevat relatief veel onverzadigd vet. Als
verzadigd vet deels vervangen wordt door onverzadigd vet, neemt het risico op hart- en
vaatziekten af.
Advies
- Gebruik voor bakken en braden een vloeibare margarine of olie.
- Kies bij frituren voor een vloeibaar frituurvet.
- Smeer op het brood bij voorkeur een halvarine of margarine.
Let op: Alle soorten vetten bevatten relatief veel calorieën, bij overgewicht is het ook bij
onverzadigde vetten belangrijk om maat te houden. Bij een gezond gewicht is het goed
om verzadigde vetten zo veel mogelijk te vervangen door onverzadigde vetten.
Omega-3 vetzuren In vis zitten veel omega-3-vetzuren. Visvetzuren hebben een
gunstige werking op de vaatwandfunctie, ontstekingsreacties, het hartritme en de
bloedstolling. Het risico op een hartinfarct kan verlaagd worden door het eten van vis.
Advies: Eet twee keer per week vis, waarvan minimaal één keer een vette soort vis. Dit
dekt de aanbevolen hoeveelheid van 450 miligram omega-3 vetzuren per dag.
Vette soorten vis zijn o.a. makreel, haring, zalm, paling, heilbot, bokking, sardines,
forel.
Matig vet zijn o.a. baars, schar, tong, tonijn, zeewolf, zeeduivel.
Mager zijn o.a. kabeljauw, schelvis, wijting, koolvis.
Als vis geen optie is kunnen eventueel visvetzuurcapsules worden gebruikt.
Functionele voeding
Bij functionele voedingsmiddelen is een bestanddeel toegevoegd of juist verwijderd om
de gezondheidswaarde van dat product te verbeteren. Voor het gewenste effect is het
belangrijk de aanbevolen hoeveelheid nauwkeurig op te volgen. Bijvoorbeeld producten
waar plantensterolen aan toegevoegd zijn, zoals Becel pro-activ, Benecol of huismerken
margarine van supermarkten zoals Aldi en Albert Heijn. Het advies is om 1-3 gram
plantensterolen per dag te gebruiken, hierbij verlaagt het cholesterol gemiddeld 10%.
21
Koffie
In koffie zitten stoffen die het cholesterol kunnen verhogen. Als de koffie gefilterd wordt
komen deze stoffen niet in de koffie terecht. Gebruik dus bij voorkeur gefilterde koffie of
koffiepads/- cups.
Zout in de voeding
Zout verhoogt de bloeddruk, als het zout in de voeding beperkt wordt, kan de bloeddruk
verbeteren. Bij het gebruik van bloeddrukverlagende medicatie kan de medicatie
mogelijk verlaagd worden als u minder zout in de voeding gebruikt.
Zonder het toevoegen van zout aan de voeding krijgen we per dag al een grote
hoeveelheid zout binnen, de gemiddelde Nederlander eet ongeveer 9 gram zout per dag.
Het advies voor alle volwassenen is maximaal 6 gram zout, dus 2,4 gram natrium per
dag.
1 gram zout= 0,4 gram natrium
1 gram natrium= 2,5 gram zout
1000 mg zout= 400 mg natrium
1000 mg natrium= 2500 mg zout
Advies
- Geen zout toevoegen aan producten of maaltijden.
- Wees zuinig met zoute producten zoals kant-en-klaar maaltijden, soepen, sauzen,
bouillonblokjes, zoutjes, chips enz.
- Wees zuinig met zoute smaakmakers zoals Maggi, ketjap, Aromat, kruidenmixen,
mosterd, sambal.
- Kook zo veel mogelijk met verse producten, hartige producten in pot of blik zijn altijd
geconserveerd met zout.
- Gebruik losse kruiden en specerijen of een kruidenmix zonder zout.
- Ui, knoflook en rode peper kunnen een pittige smaak geven aan het eten.
- In het dieetschap van de supermarkt zijn diverse producten met minder, of zonder
zout te vinden zoals natriumarme bouillon, ketjap en aromat. Grote supermarkten
hebben over het algemeen een uitgebreider assortiment dieetproducten.
Kaliumzout
Als vervanging van zout kan kaliumzout zoals bijvoorbeeld mineraalzout, Lo Salt en Jozo
bewust gebruikt worden. De smaak lijkt veel op het keukenzout wat natrium bevat, maar
verhoogt niet de bloeddruk. Kalium is echter niet voor iedereen geschikt om te
gebruiken. Overleg altijd met de cardioloog of kaliumzout voor u geschikt is, zeker bij
problemen met de nieren of gebruik van bloeddrukverlagende medicatie.
Drop en zoethout
Zoethout(thee), zoete en zoute drop bevatten bloeddrukverhogende stoffen, probeer bij
hart- en vaatklachten deze producten zo veel mogelijk te vermijden.
Vezels
Voedingsvezels zijn goed voor de spijsvertering en het cholesterolgehalte. Kies voor
volkoren producten zoals bruin of volkoren brood, volkoren pasta en zilvervliesrijst. Ook
groente, fruit en aardappelen bevatten veel vezels.
22
Etiketten lezen
Etiketten op voedingsmiddelen geven veel informatie over het product. Het is vooral
interessant om binnen dezelfde productgroep te vergelijken welk product de beste keuze
is. Bijvoorbeeld welke margarine het minste verzadigd vet bevat of welke kruiden het
minste zout. Op een verpakking staat het ingrediënt wat het meest gebruikt is, het eerst
genoemd. In de voedingswaardetabel staan de voedingswaarden altijd aangegeven per
100 gram.
Meer informatie
Internet
voedingscentrum.nl – website over gezonde voeding en voeding bij ziekte
hartstichting.nl – onder andere voorlichting over voeding bij hart- en vaatziekten
dieetbijhartfalen.nl – informatie over voeding bij hartfalen
smakelijketenzonderzout.nl – veel tips over minder zout eten
30minutenbewegen.nl- tips voor voldoende beweging
Boeken (te bestellen via de webshop van het voedingscentrum)
Eettabel - informatie over de voedingswaarden van producten, onder ander de
hoeveelheid natrium (€7,95).
Lekker eten met minder zout – praktische tips voor smakelijk en gevarieerd eten met
minder zout (€9,95).
Gratis folders
Hartstichting
Hoge bloeddruk
Hoog cholesterol
Over gewicht
Kritisch kiezen en kopen
Voedingscentrum
Het nieuwe eten
Schijf van vijf.
Begeleiding diëtist
Voor vragen over voeding kunt u terecht bij de diëtist. Bijvoorbeeld voor afvallen en/of
advies over zout/zoutvervanging en vetten in de voeding. Dieetadvisering wordt voor 3
uur vergoed vanuit de basisverzekering (ongeveer 4 consulten). Mogelijk is er vanuit de
aanvullende verzekering een extra vergoeding te verkrijgen.
Diëtisten verbonden aan VieCuri hebben spreekuren in Venlo, Venray, Horst en
Panningen.
Via het telefoonnummer 0478-522777 kan een afspraak gemaakt worden.
Neem bij de eerste afspraak een verwijsbrief van de huisarts of cardioloog mee.
23
Fysiotherapie bij hartpatiënten
Uitgangspunt
Het komen tot goed en voldoende bewegen in de toekomst.
Incidentie hart- en Vaatziekten bij verschillende risicofactoren
Nederlandse Norm Gezond Bewegen (NNGB)
De „Nederlandse Norm Gezond Bewegen‟ is vooral gericht op het onderhouden van
gezondheid op de lange termijn. De norm is verschillend voor jongeren, volwassenen en
ouderen (zie tabel). Volgens de NNGB is een individu semi-actief als het tussen de 1 en
4 dagen per week ten minste 30 minuten matig intensief lichamelijk actief is, en is
inactief als het op geen enkele dag van de week ten minste 30 minuten matig intensief
lichamelijk actief is.
Doelgroep
Jongeren
Volwassenen
55-plussers
Norm
Dagelijks één uur ten minste matig intensieve lichamelijke activiteit
(Borg 12/13), waarbij de activiteiten minimaal 2x per week gericht zijn
op het verbeteren of handhaven van lichamelijke fitheid (kracht,
lenigheid en coördinatie).
Voorbeelden: aerobics of skateboarden
Een half uur ten minste matig intensieve lichamelijke activiteit (Borg
12/13) op minimaal 5, maar bij voorkeur alle dagen van de week.
Voorbeelden: wandelen met 5-6km/u en fietsen met 15km/u
Een half uur ten minste matig intensieve lichamelijke activiteit (Borg
12) op minimaal 5, maar bij voorkeur alle dagen van de week.
Voor niet-actieven, zonder of met beperkingen is elke extra
hoeveelheid lichaamsbeweging zinvol, ongeacht duur, intensiteit,
frequentie of type.
Voorbeelden: wandelen met 3-4km/u en fietsen met 10km/u
24
Hoe kunt u het beste trainen?
Hiervoor zijn de volgende trainingsprincipes van toepassing:
Overload/Vermoeidheid
Wil je trainingseffecten bereiken dan moet de opgelegde belasting groter zijn dan wat het
lichaam gewend is. Overload voor het vergroten van het duuruithoudingsvermogen
betekent minimaal 3x p.w. gedurende minimaal 20 minuten trainen met een intensiteit
tussen redelijk zwaar en zwaar. Borgscore: 13-15
Uitleg Borgscore:
De borgschaal wordt gebruikt bij het in schatten van de ervaren inspanning. Deze loopt
van zeer, zeer licht ( schaal 6 ) tot zeer , zeer zwaar ( schaal 20). De Borgscore 13 wordt
bereikt tijdens inspanning als men gaat hijgen maar nog gewoon kan blijven praten . De
borgscore van 15 wordt bereikt als mijn tijdens de inspanning gaat hijgen en het praten
moeilijk wordt.
Supercompensatie
Na het aanbieden van een overload zal er tijdelijk een verminderde belastbaarheid
optreden. In deze periode moet men het lichaam laten herstellen.
Bij een juiste overload en voldoende hersteltijd loopt dit herstelproces door tot een hoger
niveau dan hiervoor, waardoor de belastbaarheid toeneemt. Door de volgende training
aan te bieden in de fase van supercompensatie, zul je zien dat er na een aantal
trainingen een gestage toename van de belastbaarheid optreedt. Komen de
trainingsprikkels te snel achtereen, dan zullen het herstel en supercompensatie nog niet
optimaal hebben plaatsgevonden. Dit kan leiden tot een neerwaartse spiraal, waarbij de
belastbaarheid van de patiënt eerder achteruit gaat dan vooruit.
Hersteltijden zijn bij : Intensieve krachttraining hersteltijd van 48-96 uur: Lange
duurtrainingen (langer dan 1 uur) hersteltijd van 48 uur;- Korte duurtrainingen (korter
dan 1 uur) hersteltijd van 24 uur.
25
Specificiteit
Specificiteit van activiteiten: Het specificiteitsprincipe betekent dat je datgene moet
trainen wat je graag verbeterd wil hebben. Door het fietsen te trainen, kunnen mensen
beter fietsen, door lopen te trainen, kunnen mensen beter lopen, enz.
Specificiteit van energiesystemen: Het duuruithoudingsvermogen zal vooral verbeteren
door duurtraining , explosief uithoudingsvermogen door training van explosieve
activiteiten.
Reversibiliteit
Het bereikte effect van training verdwijnt weer door minder vaak te trainen, of door
helemaal te stoppen (reversibiliteit). Men kan in het algemeen stellen dat veel
trainingseffecten in een periode van 6-8 weken na het stoppen van de training vrijwel
volledig verloren gaan. Het trainingseffect voor duurbelasting dat bereikt werd door 3x
per week een trainingsprogramma te volgen, kan volledig worden behouden door slechts
2x per week te trainen. Wordt de frequentie verlaagd tot 1x per week, dan zal er een
achteruitgang van het uithoudingsvermogen optreden.
Wanneer spreekt men van overbelasting?
Hiervan spreekt men als de vermoeidheid na een training langer dan een etmaal duurt.
Heeft u daarnaast ook nog af en toe druk op de borst dan spreekt men van overbelasting
als de druk op de borst niet meteen wegtrekt na het stoppen van de activiteit
Begeleiding fysiotherapeut
U wordt ondersteund door de fysiotherapeut om te komen tot de eventuele noodzakelijke
verandering ten aanzien van bewegen.
Er wordt in groepen geoefend. Er zijn zogenaamde “open” en “gesloten groepen. De
gesloten groep bestaat uit 4 vaste personen, die begeleid wordt door 1 fysiotherapeut.
De open groep bestaat uit maximaal 8 personen, die door 2 fysiotherapeuten begeleid
wordt.
Duur
De gesloten groep heeft een programma van 12 behandelingen met een duur van 1 uur,
in een frequentie van 3x per week. In de open groep wordt er per individu gekeken
hoeveel behandelingen er nodig zijn, met een minimum van 4 en een maximum van 12
behandelingen. De frequentie van de behandelingen in de open groep is 2x-3x/week. Er
wordt bij beide groepen een ½ uur gewerkt in de fitnessruimte voor de duurtraining en
een ½ uur sport en spelactiviteiten in de oefenzaal, of oefeningen op fitnessapparatuur.
Ook kunnen er tijdens het revalidatieproces ademhalings- en ontspanningsoefeningen
aangeleerd worden en is er een mogelijkheid om een behandeling in het water te doen.
Patiëntenbespreking
Iedere week is er contact tussen de cardiologie, hartcoördinatoren, fysiotherapie en de
psychologie om de voortgang/problemen van het revalidatieproces te bespreken.
Nazorg
Na het volgen van het trainingsprogramma op de afdeling revalidatie in het Ziekenhuis ,
kan men verder gaan met sporten onder andere bij Hart in Beweging, Fysionique
(netwerk van fysiotherapie praktijken met kennis van hartrevalidatie), trim/gymgroepen,
reguliere sportverenigingen of volksdansen.
26
Vragen
Heeft u na het lezen van deze folder nog vragen, dan kunt u ze stellen tijdens het
eerstvolgende bezoek of contact opnemen met:
Polikliniek Cardiologie
Locatie Venlo
routenummer 61
(077) 320 56 04
Locatie Venray
routenummer 18
(0478) 52 24 38
Tussen 9.00 - 12.15 uur
Medische psychologie
Locatie Venlo
routenummer 34
voor beide locaties
(077) 320 56 95
Locatie Venray
routenummer 51
Afdeling Fysiotherapie
routenummer 56
(077) 320 56 02
VieCuri Medisch Centrum
Locatie Venlo
Locatie Venray
Tegelseweg 210
Merseloseweg 130
5912 BL Venlo
5801 CE Venray
(077) 320 55 55 (0478) 52 22 22
internet: www.viecuri.nl
© VieCuri Patiëntenservicebureau
mei 2016 bestelnummer 14642
27